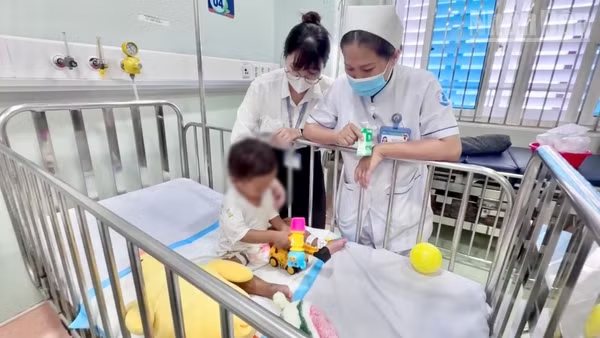
Dấu mốc từ ca ghép đầu tiên
Những ngày giữa tháng 3/2026, tại Bệnh viện Nhi đồng 1, em K.T.P (sinh năm 2012), ngụ tỉnh Đồng Nai đã đi đứng thoải mái, trò chuyện và ăn uống như một đứa trẻ bình thường, sau nhiều tháng điều trị suy thận mạn giai đoạn cuối với tình trạng sức khỏe suy kiệt. Hành trình trở lại cuộc sống bình thường của em được đánh đổi bằng quyết định hiến thận cứu con của người mẹ. “Khi biết rõ bệnh tình của con, tôi chỉ nghĩ rằng nếu có thể làm được gì để con khỏe lại tôi cũng sẽ làm”, chị N.T.P.V (mẹ của em P.) bộc bạch.
Sau quá trình đánh giá và sàng lọc kỹ lưỡng, các chỉ số sức khỏe của người mẹ cho thấy đủ điều kiện để hiến thận. Bệnh viện Nhi đồng 1 cũng hoàn tất những khâu chuẩn bị cuối cùng cho ca ghép thận đầu tiên vốn là kỹ thuật đòi hỏi trình độ chuyên môn cao và sự phối hợp chặt chẽ giữa nhiều ê-kíp. Ngày 5/3 vừa qua, ca phẫu thuật chính thức được tiến hành. Người hiến được đưa vào phòng mổ từ sáng sớm, ca lấy thận diễn ra với các thông số được kiểm soát nghiêm ngặt. Ngay sau đó, thận được chuyển sang phòng mổ thứ hai để ghép cho bệnh nhi.
Tiến sĩ, bác sĩ Ngô Ngọc Quang Minh, Giám đốc Bệnh viện Nhi đồng 1 cho biết: “Để thực hiện được ca ghép này, bệnh viện đã có quá trình chuẩn bị nhiều năm, từ đầu tư cơ sở hạ tầng đến đào tạo đội ngũ nhân sự. Tuy nhiên, khó khăn không chỉ nằm ở kỹ thuật mà còn ở việc lựa chọn ca bệnh, tạng hiến phải phù hợp và bảo đảm tuyệt đối các điều kiện liên quan”.
Ca phẫu thuật kéo dài nhiều giờ. Suốt quá trình này, bệnh nhi được truyền các chế phẩm máu cần thiết để bảo đảm an toàn. Và ca ghép đã thành công nhờ sự phối hợp nhịp nhàng, chính xác đến từng chi tiết giữa các chuyên gia hàng đầu về lĩnh vực thận, tiết niệu.
Bác sĩ chuyên khoa II Nguyễn Đức Quang, Trưởng khoa Thận nội tiết, Bệnh viện Nhi đồng 1 chia sẻ: “Áp lực của ca ghép đầu tiên rất lớn, nhất là khi bệnh nhi có nhiều chỉ số huyết học không thuận lợi như thiếu máu, giảm tiểu cầu. Trước khi ghép, chúng tôi phải hội chẩn kỹ với các chuyên gia đầu ngành. Sau mổ, toàn bộ diễn tiến của bệnh nhi được theo dõi sát sao và cập nhật thường xuyên”. Để bảo đảm cho quá trình theo dõi liên tục, bệnh viện đã thiết lập nhóm trao đổi chuyên môn trực tuyến, kết nối các bác sĩ và chuyên gia. Nhờ đó, mọi diễn biến của bệnh nhi luôn được đánh giá và xử lý kịp thời.
Sau phẫu thuật, cả người hiến và người nhận đều được chăm sóc đặc biệt. Người mẹ hồi phục nhanh chóng sau một ngày tại khoa hồi sức, trước khi chuyển về khoa điều trị, trong khi đó, bệnh nhi được theo dõi trong môi trường cách ly nghiêm ngặt suốt nhiều ngày. Thời gian ngắn sau, những tín hiệu tích cực dần xuất hiện, chức năng thận của em P. cải thiện rõ rệt, lượng nước tiểu tăng lên, các chỉ số sinh hóa dần ổn định, chỉ sau hai ngày, sự thay đổi được các bác sĩ ghi nhận rõ ràng.
Phó Giáo sư, Tiến sĩ, bác sĩ Thái Minh Sâm, Phó Chủ tịch Hội Tiết niệu-Thận học Thành phố Hồ Chí Minh, nguyên Trưởng khoa Ngoại Tiết niệu Bệnh viện Chợ Rẫy, nhận định: “Từ tình trạng thiếu máu, chức năng thận suy giảm, sau ghép, gần như mọi chỉ số của bệnh nhi đều cải thiện nhanh chóng. Đây là minh chứng rõ ràng cho hiệu quả của ghép thận nếu được thực hiện đúng thời điểm”.
Mở ra hướng đi mới
Thành công của ca ghép thận đầu tiên tại Bệnh viện Nhi đồng 1 không chỉ mang ý nghĩa đối với riêng bệnh nhi P. mà còn mở ra hướng đi mới trong điều trị suy thận mạn ở trẻ em. Theo các bác sĩ, phần lớn bệnh nhi được phát hiện bệnh khi đã ở giai đoạn muộn với biểu hiện thiếu máu, suy dinh dưỡng và nhiều biến chứng. Việc điều trị lúc này chủ yếu dựa vào các phương pháp thay thế như lọc máu hoặc lọc màng bụng, trong khi ghép thận mới là giải pháp tối ưu giúp trẻ phục hồi và phát triển bình thường. Hiện tại, khoa Thận nội tiết của bệnh viện đang có 31 bệnh nhi suy thận mạn giai đoạn cuối, trong đó nhiều trường hợp có nguyện vọng được ghép thận nhưng việc triển khai vẫn còn gặp nhiều khó khăn, nhất là thiếu nguồn tạng hiến.
Phó Giáo sư, Tiến sĩ Thái Minh Sâm, chia sẻ: “Hiện nay, nguồn tạng chủ yếu từ người hiến sống trong khi theo khuyến cáo y khoa, tạng từ người chết, nhất là chết não là nguồn tốt hơn và bền vững hơn. Do đó, muốn phát triển ghép tạng cần có sự ủng hộ mạnh mẽ hơn nữa của toàn xã hội, của cộng đồng trong việc đăng ký hiến tạng”. Thực tế cho thấy, một người chết não có thể hiến tặng nhiều tạng và cơ quan, mang lại cơ hội sống cho nhiều bệnh nhân. Tuy nhiên, điểm mấu chốt là nhận thức, quan niệm về việc hiến tạng tại Việt Nam vẫn còn hạn chế, dẫn đến nguồn tạng chưa đáp ứng được nhu cầu.
Tiến sĩ Ngô Ngọc Quang Minh, khẳng định: “Thành công này là nền tảng để bệnh viện tiếp tục phát triển kỹ thuật ghép tạng, hướng tới mục tiêu trở thành một trong những trung tâm ghép tạng hàng đầu. Để làm được điều đó, cần sự chung tay của toàn xã hội, nhất là trong việc phát triển nguồn tạng hiến”. Bệnh viện Nhi đồng 1 đang tích cực chuẩn bị cho các ca ghép tiếp theo và định hướng mở rộng sang các kỹ thuật về ghép gan, ghép tim trong tương lai, để những cơ hội sống không còn phụ thuộc vào may mắn.