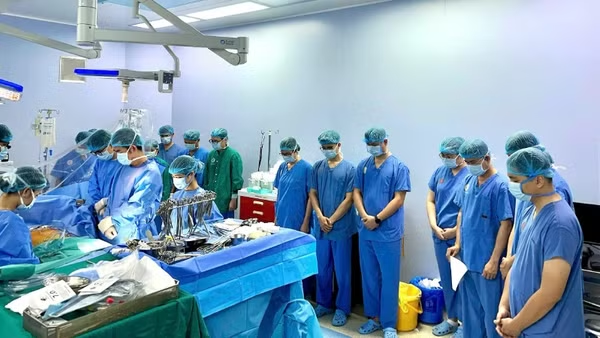
“Không để thai nhi tử vong sau khi chào đời”
Giáo sư, Tiến sĩ Nguyễn Duy Ánh đặt quyết tâm “Không để thai nhi tử vong sau khi chào đời” với ê-kíp hội chẩn liên viện trước một ca sản khoa khó, chưa từng gặp trong cuộc đời làm ngành sản của ông là cứu bằng được thai nhi của sản phụ T.L (33 tuổi, Hà Nội) đang ở giai đoạn nguy kịch của bệnh tim bẩm sinh vào những ngày đầu tháng 10.
Trước đó hơn 3 tháng, ở tuần 22, sản phụ T.L có tiền mắc lupus ban đỏ sốc khi được bác sĩ Bệnh viện Phụ sản Hà Nội thông tin đứa con thứ 3 của chị bị rối loạn nhịp tim thai, tim đập rời rạc 60 lần/phút, thấp hơn 2-3 lần so với nhịp tim bình thường.
Chứng block nhĩ thất độ III của M.A khiến xung điện hoàn toàn không được dẫn truyền từ tâm nhĩ đến tâm thất, điều này dẫn đến tình trạng tâm nhĩ và tâm thất co bóp nhưng không liên hệ với nhau. Các bác sĩ sản khoa đã nhiều lần đau xót nhìn những em bé đột tử ngay trong những giờ đầu rối loạn nhịp tim, ngừng đập. Thai nhi của sản phụ T.L cũng sẽ đối mặt với nguy cơ như vậy.
Tiếp nhận sản phụ, Tiến sĩ, bác sĩ Đinh Thúy Linh - Giám đốc Trung tâm Sàng lọc, Chẩn đoán trước sinh và sơ sinh quan ngại, rối loạn nhịp là thách thức của sản khoa và nhi khoa vì suy hô hấp và trụy tuần hoàn dễ xảy ra sớm trong giờ phút đầu tiên chào đời. Việc vận chuyển dù bằng phương tiện tối tân, khẩn cấp, có ê-kíp hồi sức thì bệnh nhi cũng sẽ qua giai đoạn vàng điều trị, trẻ sẽ đối mặt với nguy cơ trụy tuần hoàn, trụy tim mạch do nhịp tim thấp, sức khỏe không tốt do chậm phát triển trong tử cung từ thời kỳ bào thai.
Với trường hợp của bé M.A, tình trạng block nhĩ thất độ III rất nặng, nhịp tim của trẻ quá chậm, không đủ bảo đảm để tim hoạt động đi tưới máu cho các cơ quan, gây suy tim, suy đa cơ quan, nguy cơ tử vong cao. Việc đặt máy tạo nhịp ở thời điểm ngay sau sinh là vô cùng cần thiết, có thể đưa nhịp thất của trẻ trở về bình thường, từ đó cải thiện được tình trạng bệnh lý, bảo đảm an toàn tính mạng cho trẻ.
 |
| Giáo sư, Tiến sĩ Nguyễn Duy Ánh nói về quyết định đột phá trong cuộc phẫu thuật cứu em bé mới chào đời. (Ảnh: THIÊN LAM) |
“Nếu không cấp cứu kịp thời, cuộc đẻ sẽ không thể đón được con”, Giáo sư, Tiến sĩ Nguyễn Duy Ánh nói và đưa ra quyết định táo bạo - cũng là phương án duy nhất để cứu bằng được bệnh nhi ngay sau khi chào đời bằng cách thiết lập phòng mổ tim cấp cứu khẩn cấp với sự tham gia của ê-kíp các thầy thuốc Bệnh viện Nhi Trung ương.
“Chúng tôi đặt ra giải pháp, mổ và chữa bệnh đứa bé ngay tại phòng mổ Bệnh viện Phụ sản Hà Nội. Chúng tôi bàn với bác sĩ Trung tâm Tim mạch, Bệnh viện Nhi Trung ương thực hiện phẫu thuật. Chúng tôi chăm sóc, dưỡng thai để bảo đảm bào thai phát triển đến tuần tốt nhất, sau đó thực hiện phẫu thuật lấy thai. Các bác sĩ nhi khoa thay vì mổ ở viện, sẽ cùng bác sĩ sơ sinh đón cháu thực hiện ca mổ ngay tại phòng mổ. Chúng tôi gấp rút thiết kế một bàn mổ bên cạnh bàn mổ sản khoa, bảo đảm vô trùng để mổ tim cho con”, Giáo sư Ánh kể.
Chúng tôi có đề xuất đột phá và cam kết với Bệnh viện Nhi Trung ương thực hiện thành công ca mổ bằng mọi giá, không thể nhìn thấy những em bé được nuôi dưỡng kỳ công trong bào thai, hội chẩn liên tục nhưng đẻ ra lại tử vong trong tay mình.
Giáo sư, Tiến sĩ Nguyễn Duy Ánh
Nằm trường kỳ ở Khoa Sản bệnh A4, cứ 2 ngày được đưa xuống Trung tâm Sàng lọc, Chẩn đoán trước sinh và sơ sinh hội chẩn, chưa một lần, sản phụ T.L nao núng. Chị có niềm tin rất lớn con mình sẽ được cứu.
 |
| Tiến sĩ Đinh Thúy Linh và Tiến sĩ Đỗ Tuấn Đạt chia sẻ về thời gian 13 tuần theo dõi, chăm sóc sản phụ cho tới khi sinh em bé thành công, an toàn. (Ảnh: THIÊN LAM) |
Các bác sĩ dự kiến nuôi em bé đến tuần 38, nhưng ở tuần 35, mọi chỉ số đều báo hiệu xấu cho sự sinh tồn của bào thai. M.A gặp rất nhiều vấn đề của thai nhi khi còn nằm trong bụng mẹ gồm chậm phát triển trong tử cung, tim to, tràn dịch màng ngoài tim số lượng nhiều, có tình trạng block nhĩ thất cấp độ III.
3 giờ chiều 9/10, cuộc hội chẩn khẩn cấp diễn ra giữa Bệnh viện Phụ sản Hà Nội và Bệnh viện Nhi Trung ương để thực hiện ca phẫu thuật vào sáng sớm 10/10. Nguyên đêm 9/10, một phòng mổ tim nhi khẩn cấp được thiết lập, bảo đảm vô trùng tuyệt đối để các bác sĩ phẫu thuật mổ mở cho trẻ.
“Chúng tôi không ai dám chắc ca mổ sẽ thành công vì tình trạng của bệnh nhi quá nhiều vấn đề”, Giáo sư Nguyễn Duy Ánh tiếp lời quả quyết: “Nhưng nếu không quyết tâm, sẽ không bao giờ mình có được một kết quả kỳ diệu như hôm nay và sẽ là kết quả tốt đẹp cho nhiều gia đình sau này”.
"Cân não" với hai cuộc mổ song song
Ngày 10/10, hai cuộc phẫu thuật lấy thai và đặt máy tạo nhịp tim ngay tại phòng sinh đã được các bác sĩ Bệnh viện Phụ Sản Hà Nội và Bệnh viện Nhi Trung ương thực hiện nối tiếp nhau.
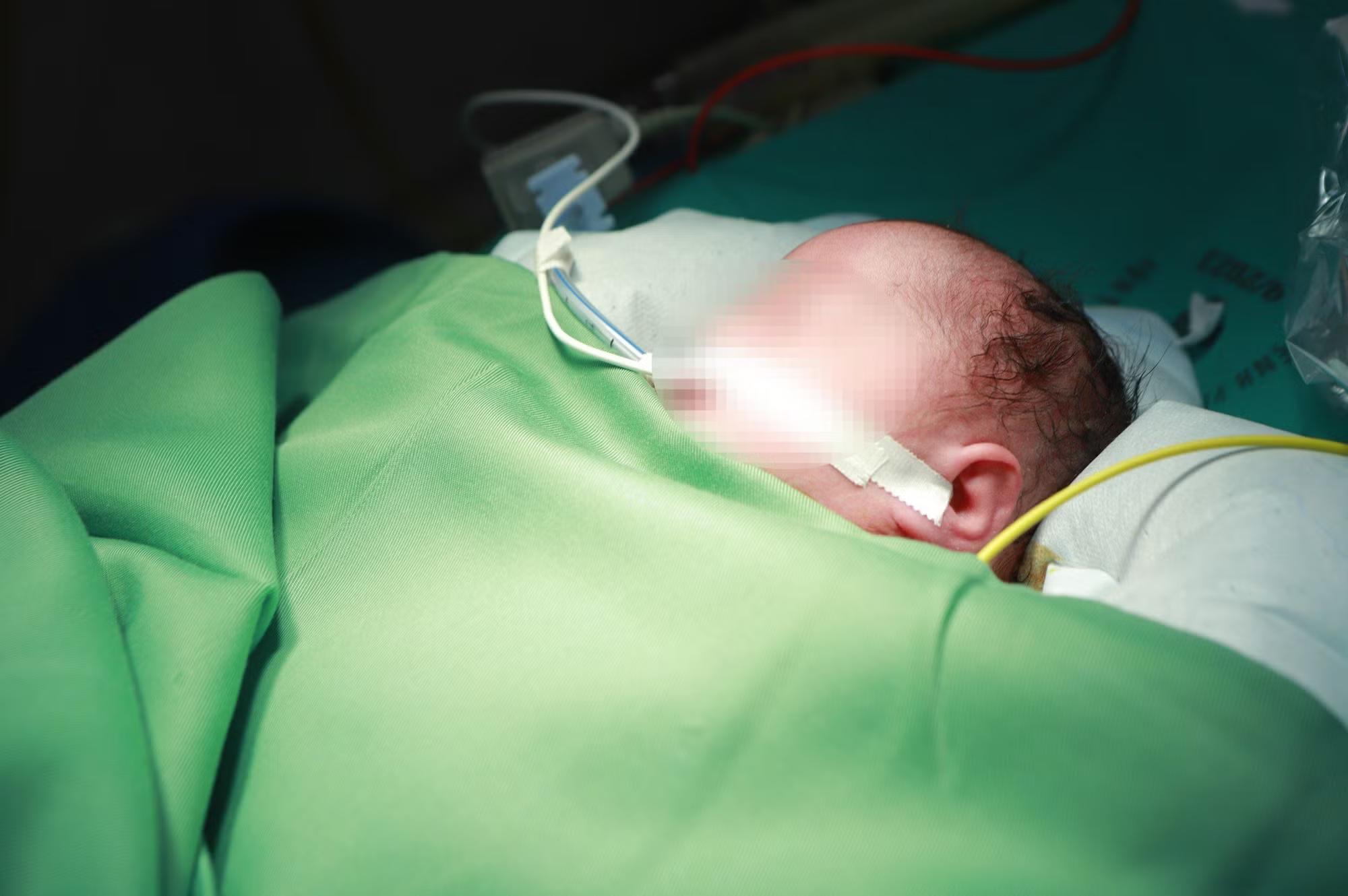 |
| Em bé được hồi sức cấp cứu chuyển sang phòng mổ tim để đặt máy tạo nhịp tim. (Ảnh: BVCC) |
Suốt hơn 12 tuần đồng hành với sản phụ, Tiến sĩ, bác sĩ Đỗ Tuấn Đạt, Trưởng khoa Sản bệnh A4 kể lại, ê-kíp đối diện với nhiều áp lực vì rối loạn nhịp tim khiến bào thai có tình trạng tim đập 2 nhịp khác nhau, không đưa máu nuôi đủ cơ quan, dẫn đến thiếu máu các bộ phận, hỏng não, hỏng gan, thận.
Áp lực, trọng trách nhiều khiến cả kíp căng thẳng. Nhất là khi, Giám đốc chỉ đạo trực tuyến từ xa: “Chúng ta không biết thành công hay không, nhưng phải quyết tâm bằng mọi giá. Nếu kết quả không như mong đợi thì sẽ vẫn phải tiếp tục làm”.
8 giờ 20 phút ngày 10/10, Tiến sĩ, bác sĩ Đỗ Tuấn Đạt - Trưởng khoa Sản bệnh A4 cùng ê-kíp mổ đã thực hiện ca mổ lấy thai, em bé nặng 2.150g cất tiếng khóc chào đời.
Ngay khi chào đời, nhịp tim của em bé rất thấp khoảng 50 lần/phút, trong quá trình hồi sức nhịp thất có khi xuống 35 lần/phút, hạ đường huyết, huyết động không ổn định. Rất nhanh chóng, trẻ được đặt ống nội khí quản, làm xét nghiệm, siêu âm tim, đánh giá tình trạng nhịp, đặt đường truyền tĩnh mạch trung tâm và ngoại biên…
“Cân não nhất giai đoạn lấy bào thai là sau khi chào đời, có lúc tim thai em bé gần như không còn. Chúng tôi đã chuẩn bị phương án sốc điện nhưng rất may em bé có nhịp trở lại, đưa khẩn cấp vào phòng mổ đặt máy tạo nhịp tim”, bác sĩ Đạt kể.
Mặc dù phát hiện bệnh lý của con khá nặng ở tuần 26 nhưng gia đình sản phụ tin tưởng và tuân thủ các hướng dẫn của bác sĩ. Tinh thần lạc quan và lòng tin của 2 vợ chồng là động lực cực kỳ lớn với chúng tôi.
Tiến sĩ, bác sĩ Đinh Thúy Linh
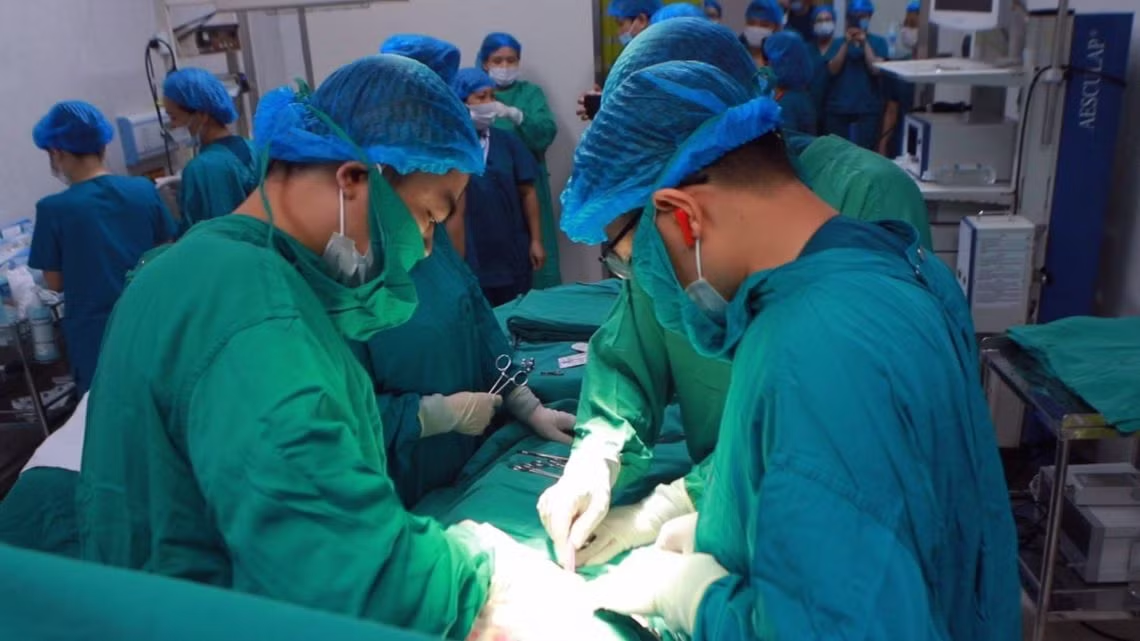 |
| Hai cuộc mổ diễn ra liên tiếp nhau để cứu em bé. (Ảnh: BVCC) |
Ê-kíp phẫu thuật Bệnh viện Nhi Trung ương đã tiến hành đặt máy tạo nhịp tim tạm thời để cấp cứu cho bé M.A. Với tình trạng trẻ đẻ non, cân nặng thấp, suy đa cơ quan, rối loạn đông máu nặng, rất dễ gây chảy máu, các bác sĩ đã phải rất cẩn thận, tỉ mỉ thực hiện các bước đặt máy tạo nhịp tim. Đặc biệt, khâu hồi sức trong khi mổ vô cùng quan trọng, ê-kíp gây mê đã phải hồi sức rất tích cực để giữ cho huyết động bệnh nhi ổn định trong toàn bộ cuộc phẫu thuật.
Một tiếng đồng hồ ở phòng mổ tim nhi, mọi thứ đều khẩn trương khi em bé sơ sinh được cưa xương ức để đặt máy tạo nhịp tạm thời. Trái tim chỉ bé như đầu ngón tay người lớn đã hồi sinh trở lại, nhịp thất lên 120 lần/phút. “Giây phút hai bác sĩ mổ chính tháo găng tay, chúng tôi hơn 10 người đứng ngoài theo dõi qua cửa kính vỗ tay, vỡ òa hạnh phúc”, bác sĩ Linh xúc động tiếp lời: “Chúng tôi gọi cho bố cháu báo tin ca mổ thành công và anh ấy đã khóc trong điện thoại”.
Bé M.A được chuyển sang Bệnh viện Nhi Trung ương để tiếp tục chăm sóc, điều trị tích cực rối loạn chức năng các cơ quan, điều trị nhiễm trùng, thở máy và hỗ trợ vận mạch.
Cân não nhất giai đoạn lấy bào thai là sau khi chào đời, có lúc tim thai em bé gần như không còn. Chúng tôi đã chuẩn bị phương án sốc điện nhưng rất may em bé có nhịp trở lại, đưa khẩn cấp vào phòng mổ đặt máy tạo nhịp tim.
Tiến sĩ Đỗ Tuấn Đạt
Trên chuyến xe cấp cứu chỉ mất khoảng 5 phút di chuyển sang Bệnh viện Nhi Trung ương, bác sĩ chuyên khoa 2 Phạm Thị Thu Phương, Trưởng khoa Sơ Sinh, Bệnh viện Phụ sản Hà Nội tâm sự, chưa bao giờ chị chứng kiến một cuộc phẫu thuật liên viện ngay tại chỗ kỳ tích như vậy. “Em bé có cơ hội sống và chúng tôi đã làm mọi điều tốt nhất cho em bé, chuẩn bị hơn mức bình thường so với mọi ca sinh non khác. Mặc dù cả kíp vận chuyển cấp cứu, nhưng chúng tôi đều rất căng thẳng cho tới khi em bé an toàn tại Bệnh viện Nhi Trung ương”, bác sĩ Phương tâm sự.
 |
| Bác sĩ chuyên khoa 2 Phạm Thị Thu Phương, Trưởng Khoa Sơ sinh chia sẻ về quá trình cấp cứu bệnh nhi sau mổ và vận chuyển em bé sang Bệnh viện Nhi Trung ương. (Ảnh: THIÊN LAM) |
Mở ra những hy vọng mới cho bào thai mắc tim bẩm sinh
“Với việc làm chưa có tiền lệ đã giúp cứu được đứa trẻ sơ sinh có cơ hội sống”, Giáo sư Nguyễn Duy Ánh tự hào kể. Với sự quyết tâm cao, sự cố gắng của cả đội ngũ bác sĩ sản khoa và nhi khoa đã mở ra trang mới trong chương trình sàng lọc chẩn đoán trước sinh, phát hiện bệnh sớm và cứu trẻ sơ sinh có bệnh lý cần can thiệp.
Nhiều năm tiếp nhận các sản phụ có bào thai có bệnh lý, Tiến sĩ Linh cho biết, tỷ lệ trẻ có dị tật bẩm sinh được ghi nhận nhiều thời gian gần đây. Trong đó, tỷ lệ bệnh tim bẩm sinh chiếm tỷ lệ lớn, mỗi năm có khoảng 300-400 cháu dị tật tim bẩm sinh sinh ra tại Bệnh viện Phụ sản Hà Nội. Có những bệnh lý đòi hỏi phải tối cấp cứu từng phút sau khi chào đời.
Chúng tôi không ai dám chắc ca mổ sẽ thành công vì tình trạng của bệnh nhi quá nhiều vấn đề. Nhưng nếu không quyết tâm, sẽ không bao giờ mình có được một kết quả kỳ diệu như hôm nay và sẽ là kết quả tốt đẹp cho nhiều gia đình sau này.
Giáo sư, Tiến sĩ Nguyễn Duy Ánh
Tiến sĩ, bác sĩ Nguyễn Lý Thịnh Trường, Giám đốc Trung tâm Tim mạch, Bệnh viện Nhi Trung ương – người trực tiếp phẫu thuật cho bệnh nhi chia sẻ, hiện tại, sau khi được chăm sóc và điều trị tích cực, sức khỏe của bé M.A đã dần ổn định, tiến triển tốt, nhịp tim đã trở về bình thường nhờ có sự hỗ trợ của máy tạo nhịp tim tạm thời. “Thời gian tới, khi đủ điều kiện về sức khỏe và cân nặng, chúng tôi sẽ tiến hành đặt máy tạo nhịp tim vĩnh viễn cho bé”, bác sĩ Trường nói.
 |
| Lãnh đạo 2 bệnh viện thăm cháu bé sau gần 1 tháng chào đời. (Ảnh: BVCC) |
Giọt nước mắt hạnh phúc của người mẹ sau 5 tháng kiên cường chiến đấu cùng con ở bệnh viện, được ghép với con sau ca mổ thành công khiến các bác sĩ Bệnh viện Phụ sản Hà Nội có sự tự tin và kinh nghiệm để tiếp tục mang đến cơ hội sinh tồn cho nhiều bào thai mắc bệnh lý tim ngay từ trong bụng mẹ.
Với Tiến sĩ Linh, đây là một bước ngoặt với cả ê-kíp có sự tự tin hơn trong quyết tâm cứu được nhiều em bé không may mắc bệnh tim bẩm sinh. “Trước đây sản nhi chuyển viện có thể cứu 6-7 trẻ thì hiện nay làm vất vả hơn cứu được 8-9 trẻ thì là điều xứng đáng cố gắng”, Tiến sĩ Linh hạnh phúc nói.
Sáng ngày 7/11, Phó Giáo sư, Tiến sĩ Trần Minh Điển - Giám đốc Bệnh viện Nhi Trung ương cùng Giáo sư, Tiến sĩ Nguyễn Duy Ánh - Giám đốc Bệnh viện Phụ Sản Hà Hội đã đến thăm hỏi, động viên bé M.A cùng gia đình. Hiện em bé đã nặng 2,5kg và phát triển khỏe mạnh. Chờ em bé nặng chừng 3kg sẽ được mổ lần 2 để đặt máy tạo nhịp tim.
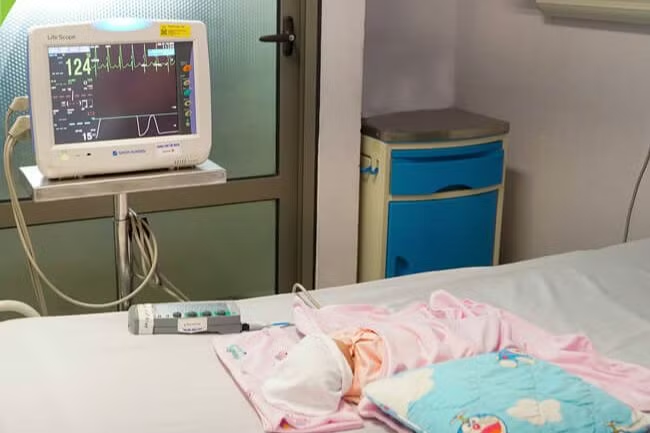 |
| Bệnh nhi được theo dõi sát sao. (Ảnh: BVCC) |
Tự hào về một ê-kíp quyết tâm và dấn thân trước ca bệnh khó, cứu sống em bé ngay khi chào đời, Giám đốc Nguyễn Duy Ánh nghĩ đến việc thiết lập buồng mổ chuyên sâu như mổ tim nhi đặt trong khu mổ để tiếp tục mang lại kỳ tích sản-nhi cho nhiều gia đình không may có con mắc tim bẩm sinh từ trong bào thai.
“Thời gian thiết lập khẩn cấp phòng mổ tim nhi vừa qua chưa đủ đáp ứng tiêu chuẩn mổ tim sơ sinh. Vì thế, việc thiết lập một khu mổ riêng để sửa chữa tổn thương tim cho trẻ sơ sinh sẽ giúp những em bé mà tim chỉ có thể tự sống vài phút sau khi chào đời sẽ được cứu sống khẩn cấp”, bác sĩ Ánh bày tỏ.









![[Video] Ứng dụng robot "tàng hình" trong phẫu thuật cột sống](https://cdn.nhandan.vn/images/aefb60fa2e0040d9e6860d421bf1805017dfc746e5d5ac832f13d36cc1171a4e926f39c72239fc6f9102f04ca611b5af8509236b6975b51d1ccf4962efe1ff5be84237f4305d7abc4f3447f6deb62f6f/avatar-of-video-1200783-1317.png.avif)






![[Video] Hơn 5.700 cơ sở vi phạm, xử phạt hơn 22,4 tỷ đồng trong tháng cao điểm kiểm tra ATTP](https://cdn.nhandan.vn/images/e9b08f5c382640268f8f6f53524494094fa9d28f0ac3d2eeb952ac8691e4f38fdcf2172cbe85bf4926672c4683c38feb2d31b5bafe622dfe7408a517f5847f85/dung00-12-11-08still005.png.avif)