Nỗi đau mang tên thalassemia
10 năm trước, chị Lò T. H. đã suy sụp tới mức không còn thiết tha bất cứ điều gì khi nghe tin 2 con trai cùng mang căn bệnh tan máu bẩm sinh, phải truyền máu suốt cuộc đời. Chục năm nay, tháng nào chị cũng phải đưa 2 con vào Viện Huyết học-Truyền máu Trung ương điều trị.
Cũng như bao cặp vợ chồng khác sinh ra ở mảnh đất Sơn La này, việc xét nghiệm tầm soát bệnh thalassemia trước khi kết hôn là một chuyện xa lạ. Ngay cả khi đứa con đầu mắc bệnh, chị cũng không nghĩ tới việc phải sàng lọc để sinh con thứ 2 không mắc bệnh. "Sau này hai vợ chồng mới biết mình cùng mang gene bệnh tan máu bẩm sinh và hai con ra đời đều mang gene bệnh", chị H. chia sẻ.
Tại Trung tâm Thalassemia, Viện Huyết học-Truyền máu Trung ương, nhìn thấy rất nhiều em bé bị bệnh như con mình được điều trị tốt, không còn phải chịu nhiều biến chứng, có thể đi học bình thường, chị H. dần lấy lại hy vọng. Dù kinh tế eo hẹp nhưng gia đình chị vẫn cố gắng hết sức để con được đi viện, truyền máu và thải sắt đều đặn.
Tuy đã 20 tuổi nhưng Đào H.G. (quê ở Vĩnh Phúc) nhìn chỉ như một cô bé hơn 10 tuổi với chiều cao khoảng trên 1,4m, nặng 35 kg. Gương mặt em còn bị biến dạng nặng nề, xương đầu to, trán dô và phần xương mũi gần như không còn nhìn thấy.
 |
| Đào H.G. (quê ở Vĩnh Phúc) nhìn chỉ như một cô bé hơn 10 tuổi. |
Phát hiện bị bệnh tan máu bẩm sinh từ khi mới 3 tháng tuổi nhưng do hoàn cảnh khó khăn, không được đi điều trị nên đến năm 6-7 tuổi em đã bắt đầu bị biến dạng xương mặt. Thời gian gần đây, em đã được đi viện truyền máu và thải sắt thường xuyên hơn nhưng tình trạng biến dạng đã không thể cải thiện được nữa.
Trung tâm Thalassemia, Viện Huyết học-Truyền máu Trung ương hiện đang quản lý và điều trị khoảng 3.000 người bệnh tan máu bẩm sinh, trong đó số lượng bệnh nhi chiếm khoảng 50%.
Chủ đề Ngày Thalassemia thế giới 8/5/2024 là “Tăng cường phổ cập thông tin và tiếp cận dịch vụ về bệnh tan máu bẩm sinh Thalassemia để góp phần nâng cao chất lượng giống nòi Việt”.
Tiến sĩ, bác sĩ Nguyễn Thị Thu Hà, Giám đốc Trung tâm Thalassemia cho biết, mặc dù từ tháng 4/2020, Bộ Y tế ban hành Quyết định số 1807/QĐ-BYT về việc Hướng dẫn Chuyên môn kỹ thuật trong sàng lọc, chẩn đoán, điều trị trước sinh và sơ sinh; trong đó quy định các thai phụ cần sàng lọc thalassemia trong 3 tháng đầu của thai kỳ.
Tuy nhiên, hiện ở Trung tâm Thalassemia đang điều trị cho khoảng 500 trẻ sinh trong 5 năm gần đây (từ năm 2019 đến nay), như vậy trung bình mỗi năm vẫn có thêm 100 trẻ ra đời với căn bệnh thalassemia.
"Đây mới chỉ là con số tại Viện Huyết học-Truyền máu Trung ương, chưa kể còn rất nhiều bệnh nhi điều trị tại bệnh viện tỉnh hoặc các bệnh viện chuyên khoa Nhi. Theo thông tin chúng tôi được biết, tại Bệnh viện đa khoa Sơn La có 926 bệnh nhân tan máu bẩm sinh thì 543 là bệnh nhi. Tại các Bệnh viện đa khoa tỉnh như Hòa Bình, Tuyên Quang, Bắc Kạn, Điện Biên… số lượng bệnh nhi thalassemia đều cao hơn số bệnh nhân người lớn”, bác sĩ Hà chia sẻ.
Bệnh tan máu bẩm sinh (thalassemia) là bệnh lý di truyền phổ biến nhất trên thế giới, ước tính 7% dân số toàn cầu mang gene và bị ảnh hưởng bởi bệnh lý này. Khi cả vợ và chồng cùng mang gene bệnh sẽ có nguy cơ sinh con bị bệnh. Bệnh đã và đang ảnh hưởng nghiêm trọng tới chất lượng dân số và giống nòi, gây ra nhiều gánh nặng cho gia đình, xã hội.
Những con số về tình hình bệnh tan máu bẩm sinh tại Việt Nam thực sự đáng báo động: Tất cả 63 tỉnh, thành phố và 54 dân tộc đều có người mang gene bệnh; có dân tộc tỷ lệ mang gene bệnh tan máu bẩm sinh lên tới 30-40%, riêng dân tộc Kinh là khoảng 9,8%.
Theo Cục Dân số (Bộ Y tế), tại Việt Nam, hiện có hơn 10 triệu người mang gene bệnh thalassemia, trên 20.000 người bệnh đang cần được điều trị. Mỗi năm, có thêm khoảng 8.000 trẻ sinh ra mắc bệnh, trong số này có khoảng 2.000 trẻ bị bệnh mức độ nặng, cần được điều trị cả đời.
Bệnh có hai biểu hiện nổi bật là thiếu máu và ứ sắt trong cơ thể. Người bệnh mức độ nặng nếu không được điều trị kịp thời sẽ dẫn đến các triệu chứng nặng như: biến dạng xương mặt (trán dô, mũi tẹt), suy tuyến nội tiết, chậm phát triển, suy gan, xơ gan, suy tim… thậm chí có nguy cơ tử vong.
Sàng lọc sớm, giảm thiểu nguy cơ mắc bệnh thalassemia
Theo Tiến sĩ, bác sĩ Nguyễn Thị Thu Hà, điều đáng mừng là gần đây, rất nhiều em bé bị bệnh tan máu bẩm sinh được điều trị tốt nên tình trạng biến dạng xương giảm rõ rệt. Tại Trung tâm Thalassemia, có nhiều bệnh nhi phát triển thể lực như trẻ em khỏe mạnh cùng lứa tuổi.
Bên cạnh đó, các cơ quan chức năng và nhiều tỉnh, thành phố ngày càng quan tâm hơn tới công tác truyền thông, tư vấn và sàng lọc gene bệnh tan máu bẩm sinh.
Tuy nhiên, ở nhiều nơi, đặc biệt ở vùng sâu, vùng xa, người dân vẫn chưa tiếp nhận được thông tin về bệnh và chưa có thói quen khám sức khoẻ trước khi kết hôn.
Tiến sĩ Thu Hà bày tỏ mong muốn thời gian tới, công tác phòng bệnh tan máu bẩm sinh được đẩy mạnh hơn nữa để giảm dần tỷ lệ những em bé sinh ra bị căn bệnh này.
"Từ kinh nghiệm của các nước trên thế giới, chúng ta có thể triển khai một số chính sách thiết thực để phòng bệnh như: sàng lọc gene bệnh tan máu bẩm sinh miễn phí cho các khu vực và dân tộc có tỷ lệ mang gene bệnh cao; đưa thông tin về bệnh thalassemia vào chương trình giảng dạy ở các cấp học; xem xét chi trả bảo hiểm y tế cho sàng lọc và chẩn đoán trước sinh bệnh tan máu bẩm sinh ở thai phụ…”, bác sĩ Hà nói.
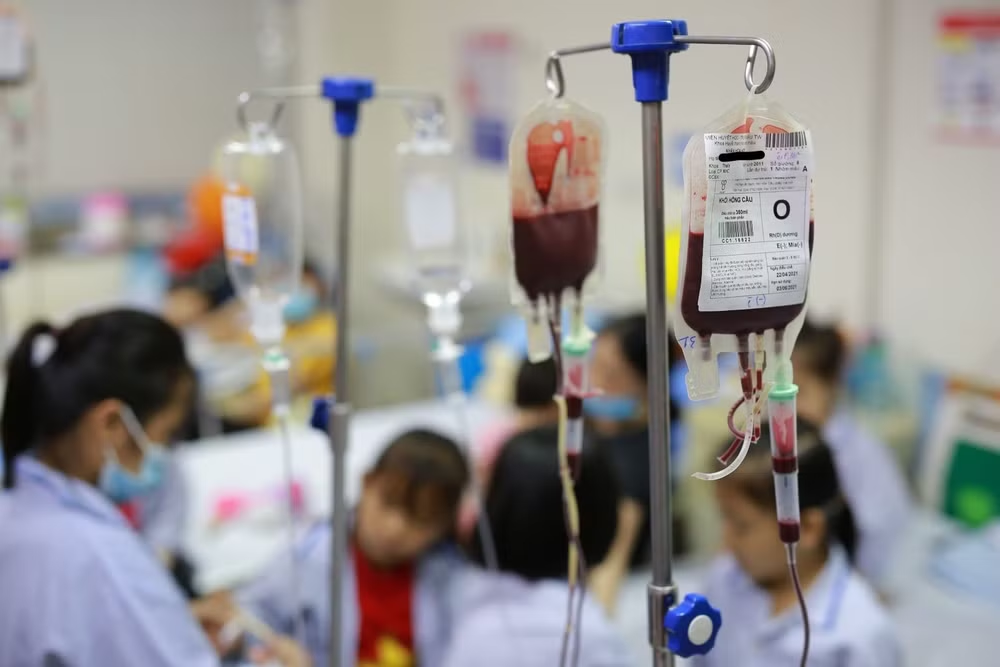 |
| Người bệnh thalassemia cần định kỳ truyền máu (khối hồng cầu), thải sắt và điều trị biến chứng tại các bệnh viện. |
Chỉ tính riêng tại Viện Huyết học-Truyền máu Trung ương trong năm 2022, chi phí điều trị cho người bệnh tan máu bẩm sinh đã lên tới khoảng 88,9 tỷ và năm 2023, con số này ước tính khoảng 100 tỷ.
Ước tính chi phí điều trị cho một người bệnh tan máu bẩm sinh mức độ nặng từ khi sinh ra đến năm 30 tuổi cần khoảng 3 tỷ đồng; trong khi đó, chi phí trung bình cho 1 trường hợp sàng lọc và chẩn đoán trước sinh bệnh tan máu bẩm sinh ở thai phụ là khoảng 15 triệu đồng.
Như vậy, nếu so với gánh nặng chi phí điều trị cho một người bệnh trong suốt cả cuộc đời, việc bảo hiểm y tế thanh toán cho các xét nghiệm nhằm tránh sinh ra trẻ bị bệnh tan máu bẩm sinh sẽ đem lại hiệu quả và ý nghĩa rất lớn.
Để hạn chế bệnh Thalassemia:
- Tư vấn trước khi kết hôn: nhằm nâng cao ý thức tự giác, những người ở tuổi vị thành niên, trước khi kết hôn cần chủ động khám và xét nghiệm sàng lọc bệnh thalassemia;
- Nếu cả hai người mang gen bệnh thalassemia kết hôn với nhau: cần được tư vấn trước khi có dự định có thai;
- Nếu hai vợ chồng mang gene bệnh thalassemia có thai: cần được chẩn đoán trước sinh khi thai được 12-18 tuần, tại các cơ sở y tế chuyên khoa;
- Cần được các bác sĩ chuyên khoa huyết học, nhi khoa và tại các Trung tâm sàng lọc trước sinh, sơ sinh tư vấn về bệnh thalassemia.

















![[Video] Ứng dụng robot "tàng hình" trong phẫu thuật cột sống](https://cdn.nhandan.vn/images/aefb60fa2e0040d9e6860d421bf1805017dfc746e5d5ac832f13d36cc1171a4e926f39c72239fc6f9102f04ca611b5af8509236b6975b51d1ccf4962efe1ff5be84237f4305d7abc4f3447f6deb62f6f/avatar-of-video-1200783-1317.png.avif)



