Mong manh sinh tử
Như nhiều cặp đôi sau đám cưới, vợ chồng chị Đỗ Thị Loan (Từ Liêm, Hà Nội) đã sẵn sàng cho thiên chức mới. Hân hoan biết tin có con, lại là lần đầu làm mẹ, chị không tránh được nhiều bỡ ngỡ. Cũng mệt mỏi, ốm nghén… nhưng gần như cả thai kỳ đều diễn ra suôn sẻ cho tới tuần thai 34. Đến BVPSHN làm hồ sơ chuẩn bị sinh, chị Loan bàng hoàng nghe bác sĩ chẩn đoán con mình bị thoát vị hoành, kèm theo tình trạng đa ối của mẹ. Thậm chí ruột và dạ dày của em bé đã chui lên lồng ngực chèn vào khiến diện tích phổi lành lặn còn rất ít, tim bị đẩy lệch sang một bên. Hội chẩn liên viện sau đó cũng đưa ra nhiều tiên liệu xấu nhưng không phải là không còn hy vọng. “Gần ngày sinh, con vẫn đạp rất khỏe vậy mà thật không ngờ cháu lại mang dị tật đến mức mong manh sinh tử như vậy. Nếu không được phát hiện sớm thì chẳng biết chuyện gì sẽ xảy đến vào ngày con chào đời…” – chị Loan nhớ lại.
Là một trong các bác sĩ trực tiếp theo dõi cho mẹ con chị Loan, bác sĩ Đinh Thúy Linh, Phó giám đốc Trung tâm CĐTS & SS (BVPSHN) cho biết: “Với dị tật thoát vị hoành, lại kèm theo nhiều biến chứng xấu, nếu không được phát hiện để lên phương án cấp cứu chuẩn xác thì ngay khi chào đời, em bé sẽ rơi vào tình trạng suy hô hấp không thể phục hồi. Trường hợp của mẹ con chị Loan, ngoài việc quản lý thai, chúng tôi đã chuẩn bị sẵn ê-kíp túc trực để hồi sức, đặt nội khí quản cho em bé khi vừa ra khỏi bụng mẹ”. Đúng theo kế hoạch, ngày 4-4-2014, ê-kíp gồm trực tiếp ThS Bs Lê Duy Toàn (Phó trưởng khoa đẻ A2, BVPSHN) và Bs Nguyễn Thị Nguyệt (Phó trưởng khoa sơ sinh) phụ trách mổ, hồi sức cấp cứu cho mẹ con sản phụ Đỗ Thị Loan. Bé Nguyễn Trịnh Hoàng An ra đời nặng 3 kg, sau khi hồi sức ở BVPSHN đã được chuyển sang Bệnh viện Nhi Trung ương để tiến hành phẫu thuật khi vừa một ngày tuổi. “Ca phẫu thuật thành công, con được đưa vào phòng vô trùng đặc biệt, 20 ngày sau sinh tôi mới được ẵm con vào lòng. Nhìn con nhỏ xíu với lịch thuốc và tiêm dày đặc nhưng còn được ôm con, với vợ chồng tôi, hạnh phúc quá lớn đó chẳng thể nói thành lời” - chị Loan chia sẻ.
Vừa chào đời, bé Đàm Khánh Chi đã phải trải qua hai ca phẫu thuật.
Từng cột mốc trong thai kỳ với mọi ông bố bà mẹ đều luôn thật đặc biệt, nhưng với những người phải trải qua cảm giác biết tin con mang dị tật thì hành trình đó chẳng thể nào quên. “Đó là ngày 26-5-2015, khi con được 30 tuần tuổi, bác sĩ chẩn đoán cháu bị tắc tá tràng bẩm sinh, một dị tật thường kèm theo hội chứng down. Hoang mang, đau đớn tột cùng, chúng tôi đã gõ cửa rất nhiều nơi, liên hệ khắp các trung tâm, phòng khám. Thậm chí có ngày hai vợ chồng đưa nhau đi siêu âm, khám tới bảy lần để tìm hy vọng cho con” – anh Đàm Văn Chuyền (Hà Nội) kể lại.
Dù em bé đã được 30 tuần nhưng một vài nơi vẫn bắt chị Thùy, vợ anh Chuyền làm thêm xét nghiệm chọc ối tìm câu trả lời chính xác, với thời gian đợi kết quả ít nhất từ hai đến ba tuần. Nơi cuối cùng vợ chồng anh Chuyền đến là Trung tâm CĐTS & SS (BVPSHN). Sau khi siêu âm, làm các xét nghiệm cùng hội chẩn liên viện, bác sĩ đưa ra lời khuyên, thai nhi đã được 30 tuần, dù thế nào cũng nên sinh, hơn nữa trường hợp của bé có thể phẫu thuật và phục hồi được. “Lời khuyên của các bác sĩ khi đó trùng với suy nghĩ của vợ chồng tôi. Đã cảm nhận rõ sự sống, hình hài của con nên hai vợ chồng xác định dù thế nào vẫn sẽ sinh con” – chị Thùy kể lại.

Sau khi xuất viện về nhà, bé Đàm Khánh Chi phát triển và tăng cân đều.
Ngày 20-7-2015, khi em bé đã được 38 tuần, chị Thùy có dấu hiệu chuyển dạ. Ca mổ được thực hiện ở BVPSHN lúc 12 giờ 30 phút, bé Đàm Khánh Chi chào đời nặng 2,6 kg. Qua một ngày hồi sức cấp cứu, bé Chi chuyển sang BV Nhi Trung ương. Trải qua hai ca phẫu thuật teo thực quản và tắc tá tràng trong đó ca phẫu thuật tắc tá tràng do PGS TS Trần Ngọc Sơn, Phó trưởng khoa Ngoại Bệnh viện Nhi Trung ương thực hiện được đánh giá là một ca tương đối khó do tình trạng ruột quay dở dang. Hiện tại, sau khi trở về nhà, bé Chi đang tăng cần đều và phát triển như bao em bé bình thường khác.
Đi tìm niềm hy vọng
Theo nghiên cứu của Tổ chức Y tế thế giới (WHO), tỷ lệ dị tật bẩm sinh ở trẻ sơ sinh là 1,73%. Như vậy, mỗi năm thế giới có khoảng tám triệu trẻ chào đời với một dị tật bẩm sinh. Tuy nhiên, không phải cứ mang dị tật là đặt dấu chấm hết cho một mầm sống đang thành hình. Bs Đinh Thúy Linh cho biết, nhiều sản phụ tìm đến trung tâm, do thông tin, hiểu biết y tế còn hạn chế nên chỉ nghe con bị dị tật tim bẩm sinh, hay đơn giản như sứt môi hở hàm ếch đã khóc lóc xin đình chỉ thai. Trong khi với tim bẩm sinh, hiện ngoại khoa đã thực hiện phẫu thuật thành công cho rất nhiều ca khó. Tại Trung tâm, từng có trường hợp thai nhi bị thông sàn nhị thất (bốn buồng tim thông nhau), nhờ sự phối hợp với Bệnh viện Nhi Trung ương, em bé đã được tiến hành phẫu thuật và hiện đang rất khỏe mạnh. Còn những trường hợp nhẹ hơn như thông liên nhĩ, thông liên thất thì tỷ lệ cứu chữa được rất nhiều.
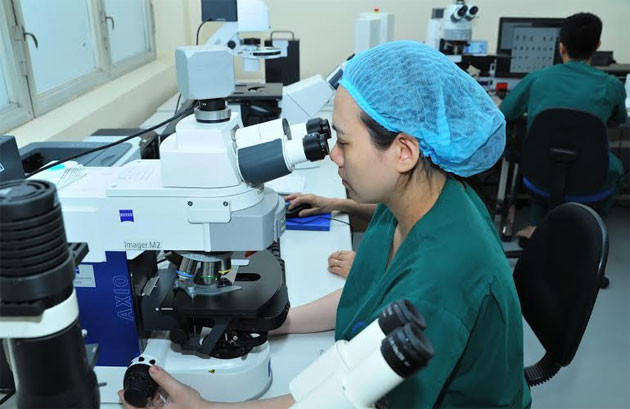
Xét nghiệm NST đồ sẽ cho câu trả lời chính xác nhất về tình trạng dị tật thai nhi.
ThS Bs CKII Lê Thanh Thúy cho biết, mỗi năm BVPSHN có hơn 40 nghìn ca sinh đẻ thì khoảng 80% số trẻ em sinh ra được thực hiện sàng lọc dị tật cả trước và sau sinh. Qua siêu âm chẩn đoán có thể nhìn ra được một số tổn thương thực thể như thoát vị thành bụng, không có não, dị tật hệ xương khớp, vẹo chân tay, thoát vị cơ hoành, teo tá tràng, dị dạng thận, tim… Ngoài ra, nhờ phương pháp lấy máu của mẹ cũng có thể xác định được nguy cơ dị tật cho con qua xét nghiệm Double test (từ 11 tuần 1 ngày đến 13 tuần 6 ngày) và xét nghiệm Triple test (từ tuần thai thứ 14 đến 22). Nếu siêu âm chẩn đoán, cùng xét nghiệm đưa ra nguy cơ dị tật cao thì sản phụ sẽ được tư vấn chọc ối để thực hiện xét nghiệm Nhiễm sắc thể (NST) đồ. Xét nghiệm này được coi là “tiêu chuẩn vàng” bởi nó cho phép phát hiện 99,8% các trường hợp mắc hội chứng Down, Edward và các rối loạn NST khác.
Tại Trung tâm CĐTS&SS, sau khi chọc ối, tỷ lệ phát hiện dị tật thường dao động từ 5-11% và thường là các bệnh lý nặng, không chữa được. Tuy nhiên trong trường hợp loại trừ được nguyên nhân liên quan đến NST, nếu được quản lý thai tốt, có sự chuẩn bị trước các kỹ thuật cấp cứu hồi sức, cộng thêm sự phối hợp tốt của hai đơn vị sản – nhi thì tỷ lệ chữa trị thành công cho các bé sơ sinh mang dị tật là rất cao.
Tại Bệnh viện Nhi Trung ương, đã có rất nhiều bệnh nhi mới một ngày tuổi được tiến hành phẫu thuật thành công. PGS TS Trần Minh Điển, Phó Giám đốc Bệnh viện Nhi Trung ương khẳng định, nếu được hồi sức cấp cứu tốt sau sinh, thì 90-95% bệnh nhi mang dị tật tim bẩm sinh, 80% bệnh nhi mang dị tật thoát vị hoành, tắc tá tràng và 70-80% bệnh nhi mang dị tật teo thực quản có thể cứu chữa được. Với những dị tật đơn giản không ảnh hưởng tới sự sống của đứa trẻ như sứt môi hở hàm ếch, thừa thiếu ngón… thì việc cứu chữa còn đơn giản hơn nhiều.
Không phải bỗng dưng BVPSHN, Bệnh viện Nhi Trung ương được đặt cạnh nhau. Sự kết hợp của hai đơn vị sản – nhi đang đem lại niềm hy vọng cho nhiều gia đình có con mang dị tật bẩm sinh. Trên thực tế rất nhiều em bé chỉ từ hy vọng mong manh đã thoát khỏi cửa ải tử thần để phát triển khỏe mạnh, bình thường.