Với mục tiêu tăng cường hợp tác, phát triển mạng lưới điều phối tạng tại Việt Nam, đồng thời nâng cao nhận thức của nhân viên y tế, người bệnh, người nhà người bệnh về chương trình ghép tạng, ngày 22/10, Bệnh viện Phổi Trung ương đã diễn ra “Hội thảo khoa học về ghép phổi” do Bệnh viện Phổi Trung ương phối hợp với Bệnh viện Trung ương Quân đội 108, Bệnh viện Việt Đức và Trung tâm điều phối tạng Quốc gia tổ chức, trực tuyến với 250 điểm cầu.
Theo Trung tâm Điều phối Tạng Quốc gia, Việt Nam đã triển khai thành công 6.113 ca ghép tạng, trong đó có nhiều kỹ thuật ghép đặc biệt cũng đã được Việt Nam chinh phục thành công như ghép phổi, ghép chi thể, ghép ruột...
PGS, TS Nguyễn Viết Nhung, Giám đốc Bệnh viện Phổi Trung ương cho biết, ghép phổi là kỹ thuật ghép tạng khó nhất hiện nay nên có sự phát triển chậm hơn so với các kỹ thuật ghép tạng khác. Tại Mỹ, hiện nay số ca ghép phổi đã vượt nhiều hơn so với số ca ghép tim, trong khi đó, tại Việt Nam, kỹ thuật ghép phổi vẫn còn đang ở bước khởi đầu.
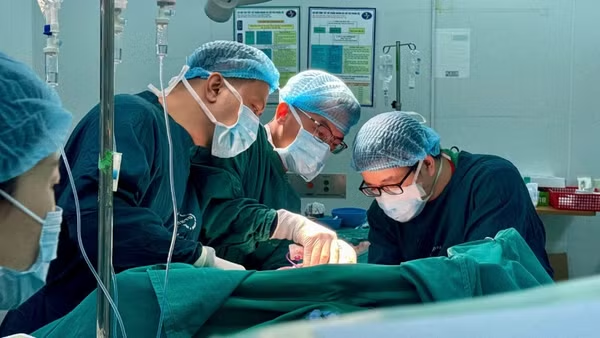
Đến nay, cả nước đã triển khai thành công 8 ca ghép phổi, trong đó có 5 ca tại Bệnh viện Việt Đức. Ca ghép phổi từ người cho sống đầu tiên thực hiện thành công tại Trung tâm Ghép tạng, Bệnh viện Quân y 103.
Tại hội thảo, TS Đinh Văn Lượng, Phó Giám đốc Bệnh viện Phổi Trung ương báo cáo về sự hồi phục kỳ diệu của người bệnh sau 1 năm ghép phổi thành công do sự phối hợp giữa Bệnh viện Phổi Trung ương và Bệnh viện Trung ương Quân đội 108 cho bệnh nhân N.X.T ở Bỉm Sơn, Thanh Hóa.
Theo TS Lượng, đây là ca ghép phổi rất thành công, ngang bằng với các trung tâm lớn trên thế giới. Chỉ sau ghép phổi 2 ngày, bệnh nhân đã bắt đầu rời khỏi giường tập phục hồi chức năng. Đến nay, bệnh nhân đã hồi phục hoàn toàn và khỏe mạnh hơn trước.
Hiện nay, lá phổi của người bệnh đã trở lại 80-90% như bình thường, không có tình trạng khó thở, không ho, sốt, không có hạn chế hoạt động thể lực, các xét nghiệm đều trong giới hạn bình thường.
Thành công đó không chỉ dừng lại ở quá trình phẫu thuật ghép phổi phức tạp được phối hợp thực hiện giữa các bệnh viện mà còn là cả một quá trình hồi sức, theo dõi hậu phẫu, chăm sóc bệnh nhân toàn diện về sau của rất nhiều bác sĩ, điều dưỡng xuyên suốt một năm qua tại Bệnh viện Phổi Trung ương.
Theo PGS, TS Nguyễn Viết Nhung, kết quả thành công này là sự hợp tác chặt chẽ giữa Bệnh viện Trung ương Quân đội 108 với Bệnh viện Phổi Trung ương cả về kỹ thuật và điều hành trong quá trình ghép phổi cũng như quá trình điều trị, chăm sóc người bệnh trong suốt hơn một năm qua.
Hiện nay bệnh viện đủ điều kiện về cơ sở vật chất, chuyên gia được đào tạo, đủ cơ sở pháp lý. Nhóm bệnh nhân chờ ghép được chuẩn bị đúng tiêu chuẩn và đưa vào mạng lưới điều phối ghép tạng quốc gia. “Kỹ thuật mổ và quản lý chăm sóc bệnh nhân chờ ghép và sau ghép đúng tiêu chuẩn (UCSF)”, BS Lượng cho biết.
Hội thảo đã đưa ra những tổng quan tình hình hình ghép tạng và thực trạng ghép tạng tại Việt Nam, quy trình điều phối tạng tại Trung tâm điều phối tạng Quốc gia, chia sẻ các kinh nghiệm về ghép phổi và những thành tựu ghép tim phổi tại Bệnh viện Hữu nghị Việt Đức, kinh nghiệm lấy đa tạng tại Bệnh viện Trung ương Quân đội 108.
Tại hội thảo, GS, TS Trịnh Hồng Sơn, Giám đốc Trung tâm Điều phối tạng Quốc gia đưa ra một số đề xuất Việt Nam cần sớm sửa đổi, bổ sung Luật hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác. Cần xác định rõ tạng hiến là quà tặng sự sống, là tài sản quốc gia, không thuộc sở hữu riêng của cơ sở y tế nào.
Bên cạnh đó, cần phải xây dựng gói chi phí điều phối bao gồm chẩn đoán chết não, hồi sức bệnh nhân chết não, lấy bảo quản vận chuyển mô tạng; phục hồi thi thể bệnh nhân chết não, vận chuyển và mai táng, tri ân người hiến chết não, truyền thông, vận động… làm cơ sở thanh toán và áp dụng chung cho cả nước. Chỉ tiến hành ghép tạng cho người ghép có tên trong "Danh sách chờ ghép Quốc gia" và danh sách này là cơ sở cho việc điều phối lấy, ghép tạng trên toàn quốc.