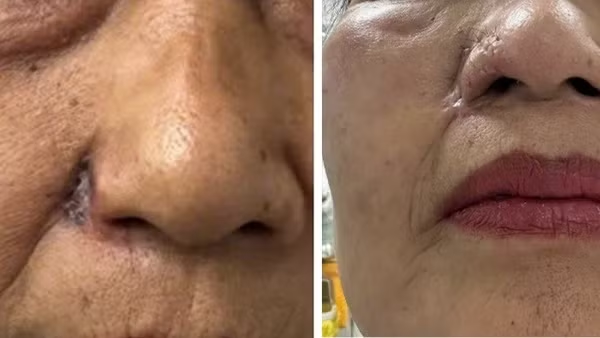
Cần chính sách riêng cho bác sĩ nội trú
Bác sĩ nội trú là chương trình đào tạo dành cho sinh viên y khoa chính quy đã tốt nghiệp đại học và muốn học cao hơn. Chương trình đào tạo bác sĩ nội trú được coi là đào tạo tinh hoa, kéo dài 2-4 năm.
Sau khi hoàn thành chương trình bác sĩ nội trú, học viên có thể hành nghề ngay lập tức và không phải trải qua bất kỳ khóa học nào khác. Cơ hội làm việc tại các bệnh viện tuyến trung ương, đầu ngành dành cho các bác sĩ nội trú là rất lớn.
Một số trường đại học đào tạo bác sĩ nội trú như: trường Đại học Y Hà Nội, Đại học Y Dược TP Hồ Chí Minh, Đại học Y Dược Cần Thơ, Đại học Y Huế, Đại học Y Dược (Đại học Quốc gia Hà Nội).
Trong 50 năm qua, đã có 6.890 bác sĩ nội trú được cấp bằng. Trong đó, có nhiều bác sĩ nội trú đang là những người giữ vị trí quản lý và có vai trò chuyên môn quan trọng trong hệ thống y tế.
Từ năm 2015, Bộ Y tế đã giao cho Trường Đại học Y Hà Nội thí điểm đổi mới đào tạo bác sĩ nội trú. Trường Đại học Y Hà Nội mất 3 năm chuẩn bị cơ sở vật chất, cơ sở thực hành, nhân lực giảng dạy để tăng chỉ tiêu đào tạo bác sĩ nội trú.
Do đó, việc thi đầu vào bác sĩ nội trú ở Trường Đại học Y Hà Nội đã được cải tiến: Mở rộng điều kiện dự thi, đăng ký chuyên ngành theo kết quả thi… Từ đó, đã nâng cao con số bác sĩ nội trú tốt nghiệp từ 10 năm trước là 1.170 (năm 2014) bác sĩ lên 6.890 bác sĩ vào năm 2024.
10 năm đổi mới mô hình đào tạo đã tạo ra nhiều ý kiến trái chiều trong ngành y tế, trong đó có những ý kiến cho rằng, việc mở rộng đào tạo bác sĩ nội trú là cần thiết để tạo ra nguồn nhân lực chất lượng cao chăm sóc sức khỏe người dân ở nhiều cơ sở y tế, đặc biệt tuyến tỉnh.
Tuy nhiên, có những ý kiến cho rằng, điều này làm giảm giá trị của bác sĩ nội trú và hiện còn nhiều chính sách bất cập cho lực lượng y tế nhân lực cao này được hoạt động đúng chuyên môn.
Chia sẻ về điều này, Giáo sư, Tiến sĩ Tạ Thành Văn, Chủ tịch Hội đồng Trường Đại học Y Hà Nội cho rằng, việc mở rộng đào tạo bác sĩ nội trú không lo thừa bởi vì thực tế người bệnh cần phải được tiếp nhận y tế chất lượng cao khi tới cơ sở y tế. Trong khi nhân lực bác sĩ nội trú hiện 99% đang làm việc ở tuyến Trung ương.
“Nếu chọn 10 bác sĩ nội trú đều đạt 10 điểm cả rất tốt nhưng chỉ phục vụ được rất ít bệnh nhân. Nếu chọn được 100 người tầm 8 điểm trở lên để phục vụ 1 triệu người thì chất lượng y tế cũng sẽ khác đi”, Giáo sư Văn cho hay.
Đồng quan điểm này, Giáo sư, Tiến sĩ Đoàn Quốc Hưng, Phó Hiệu trưởng Đại học Y Hà Nội, Giám đốc Trung tâm Tim mạch, Bệnh viện Hữu nghị Việt Đức cho hay, 90% bác sĩ không được đào tạo nội trú đang phủ kín hệ thống y tế cả nước. Các bác sĩ này sẽ mất nhiều thời gian để được tiếp tục học tập nâng cao tay nghề. Như vậy, người bệnh sẽ không được chăm sóc bởi người giỏi, không giải quyết tình trạng quá tải tại tuyến trung ương.
Tuy nhiên, để bảo đảm chất lượng đào tạo bác sĩ nội trú thì cơ sở thực hành, chương trình đào tạo, giám sát chương trình đào tạo rất quan trọng. Quan trọng hơn, khi các bác sĩ nội trú thực hành tại bệnh viện, họ cần phải được trả lương, tiền trực, tiền ăn ca của bệnh viện.
 |
| Phó Giáo sư, Tiến sĩ Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương. |
Theo Phó Giáo sư, Tiến sĩ Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương, hiện nhiều bác sĩ trẻ e ngại học nội trú vì không còn được hỗ trợ kinh phí như trước đây, trong khi học phí của hệ đào tạo bác sĩ nội trú cao hơn. “Một nửa bác sĩ nội trú khi học tập không có đủ điều kiện để chi trả kinh phí”, bác sĩ Điển nói. Do đó, tại Bệnh viện Nhi Trung ương, các bác sĩ nội trú trong 3 năm học cũng được hỗ trợ một phần kinh phí.
Tại Bệnh viện Đại học Y Hà Nội, đội ngũ bác sĩ nội trú cũng đang được hỗ trợ kinh phí. “Con số này là nỗ lực cố gắng bằng nhiều nguồn của bệnh viện”, Giáo sư Tạ Thành Văn cho hay.
Nên đưa đào tạo bác sĩ nội trú vào hệ thống giáo dục quốc dân
Hiện đào tạo bác sĩ nội trú là mô hình đào tạo nằm trong ngành y tế, chưa được đưa vào hệ thống giáo dục quốc gia. Do đó, theo Giáo sư, Tiến sĩ Đoàn Quốc Hưng, Phó Hiệu trưởng Đại học Y Hà Nội, Giám đốc Trung tâm Tim mạch, Bệnh viện Hữu nghị Việt Đức cho rằng, ngành y tế cần phải xác định lại mô hình đào tạo bác sĩ.
Bên cạnh đó, Viện Chính sách chiến lược, Bộ Y tế phải đánh giá nhu cầu nhân lực trong 5-10 năm nữa cần bao nhiêu bác sĩ về số lượng, trình độ chuyên môn, chuyên ngành trên phạm vi toàn quốc.
 |
| Giáo sư, Tiến sĩ Đoàn Quốc Hưng, Phó Hiệu trưởng Đại học Y Hà Nội, Giám đốc Trung tâm Tim mạch, Bệnh viện Hữu nghị Việt Đức khám cho người bệnh. |
Theo ông Hưng, một việc rất quan trọng là phải công bố chuẩn năng lực của bác sĩ nội trú. Từ năm 2015, nước mình đã công bố chuẩn năng lực của bác sĩ đa khoa (y khoa); điều dưỡng; bác sĩ răng hàm mặt để Việt Nam hội nhập với ASEAN. Tuy nhiên, chuẩn này mới là chuẩn của chương trình 6 năm đào tạo bác sĩ đa khoa, chưa có chuẩn năng lực của bác sĩ nội trú.
5 năm qua, Đại học Y Hà Nội đã mở rộng đào tạo bác sĩ nội trú. Một điểm nhấn của nhà trường trong vài năm gần đây là tổ chức Ngày Matchingday (đăng ký chuyên ngành bác sĩ nội trú). Trường cũng đang đề xuất Ngày Matchingday thành mô hình tuyển chọn bác sĩ nội trú mang tầm quốc gia, các bác sĩ cùng thi vào bác sĩ nội trú và sẽ đặt chỉ tiêu tuyển cho từng chuyên ngành học nội trú.