Hiệu quả của phương pháp tầm soát không xâm lấn
Bác sĩ chuyên khoa I Vũ Trần Minh Nguyên, Bệnh viện đa khoa Tâm Anh, Thành phố Hồ Chí Minh cho biết, theo Globocan 2020 (cơ sở dữ liệu ung thư của Cơ quan Nghiên cứu Ung thư Quốc tế), tại Việt Nam, hàng năm có trên 6.000 trường hợp ung thư đại tràng và trên 9.000 trường hợp ung thư trực tràng mới phát hiện. Đồng thời, ung thư đại tràng – trực tràng trong nhóm 10 bệnh lý ung thư gây tử vong cao nhất hằng năm.
Khi ung thư đại trực tràng được phát hiện ở giai đoạn đầu trước khi nó di căn tỷ lệ sống thêm 5 năm khoảng 90%. Trong thực tế chỉ có khoảng 4/10 trường hợp được chẩn đoán ở giai đoạn này. Khi ung thư đã tiến triển thì tỷ lệ sống thấp hơn.
Ngày nay, sự tiến bộ của khoa học đã đem đến các phương pháp tầm soát ung thư mới với hiệu quả và độ chính xác cao hơn. Các phương pháp tầm soát ung thư đại trực tràng được chia làm 2 nhóm chính: Nhóm tầm soát bằng hình ảnh: nội soi đại tràng – trực tràng, CT scan; Nhóm tầm soát thông qua xét nghiệm phân: xét nghiệm máu trong phân (gFOBT), hóa miễn dịch trong phân (FIT), DNA trong phân (mt-sDNA).
Theo bác sĩ chuyên khoa I Vũ Trần Minh Nguyên, tầm soát ung thư đại trực tràng không xâm lấn hiện có 3 loại xét nghiệm và đây là phương pháp được người dân quan tâm vì có thể triển khai từ sớm, lấy mẫu đơn giản và không phải thực hiện các thủ thuật xâm lấn cơ thể.
Đầu tiên là xét nghiệm gFOBT (Guaiac Fecal Occult Blood Test). Đây là một phương pháp truyền thống nhằm phát hiện máu trong phân, sử dụng một loại giấy chỉ thị màu cùng một số hóa chất như oxy già, nhựa cây Guaiac. Máu sẽ khiến giấy chỉ thị chuyển sang màu xanh dương.
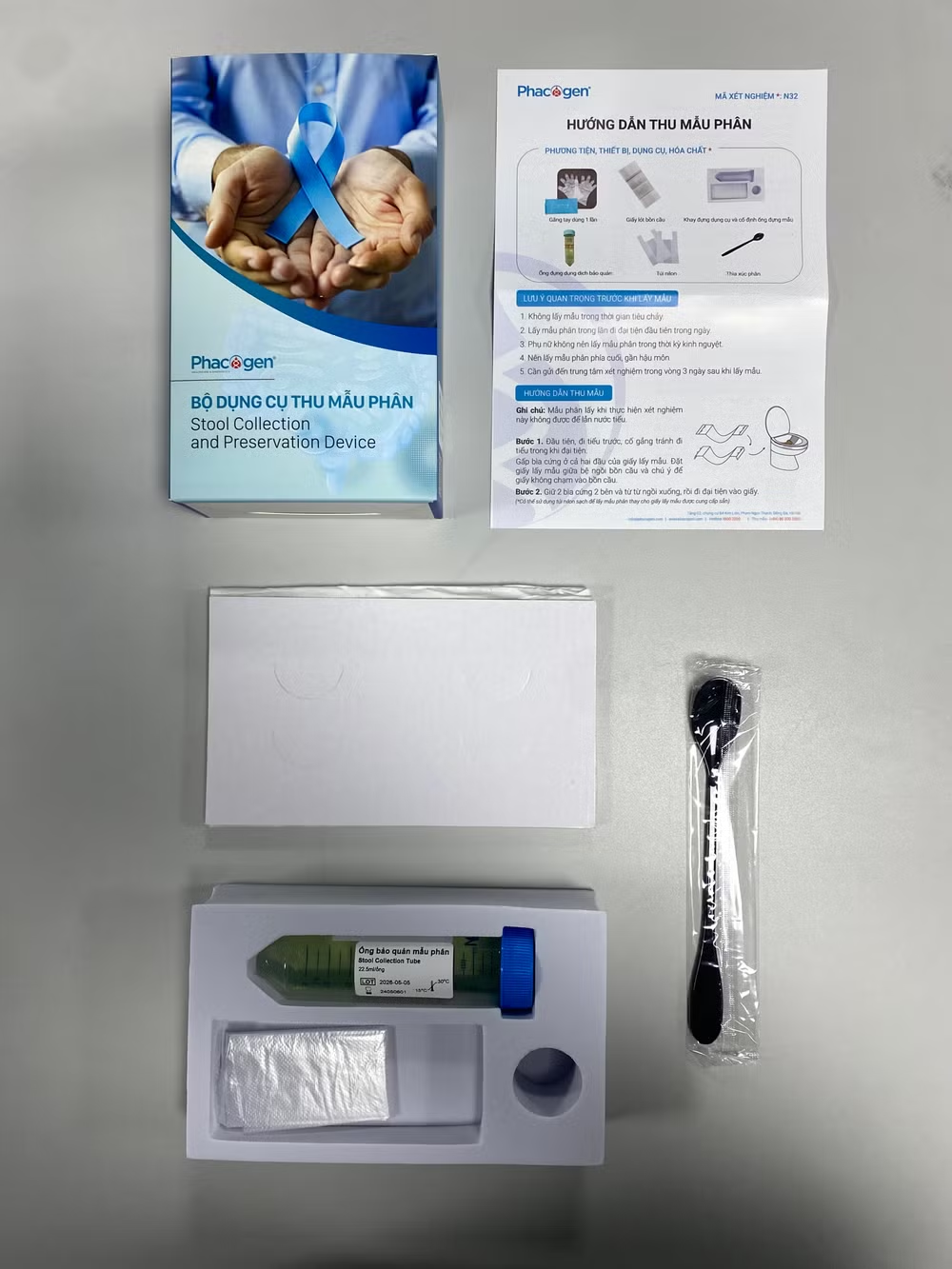 |
| Bộ dụng cụ thu mẫu phân dùng cho xét nghiệm ung thư đại trực tràng từ Viện Công nghệ Phacogen. |
Phương pháp thứ hai là xét nghiệm FIT (Fecal Immunochemical Test) - một loại kỹ thuật giúp phát hiện hemoglobin protein (thành phần có trong hồng cầu của con người). Xét nghiệm FIT lợi thế hơn gFOBT truyền thống do kết quả xét nghiệm ít bị ảnh hưởng bởi chế độ ăn của bệnh nhân.
Bác sĩ chuyên khoa I Vũ Trần Minh Nguyên lưu ý, một số trường hợp ung thư đại trực tràng không gây chảy máu hoặc không chảy máu vào thời điểm xét nghiệm phân. Đồng thời, các bệnh lý lành tính đường tiêu hóa như bệnh Crohn, viêm loét đại tràng… cũng có thể gây chảy máu. Do đó, các xét nghiệm tìm máu ẩn trong phân cần thực hiện định kỳ để tăng khả năng phát hiện bệnh, đồng thời bệnh nhân cần nội soi đại trực tràng để xác định chính xác nếu nghi ngờ bất thường.
Thứ ba là xét nghiệm mt-sDNA (multi-target stool DNA) xác định một số chỉ dấu sinh hoặc trong phân có liên quan đến ung thư đại trực tràng và các u tuyến tiến triển. Xét nghiệm mt-sDNA có độ chính xác cao hơn các xét nghiệm tìm máu ẩn trong phân. Tuy nhiên, khi kết quả xét nghiệm bất thường, bệnh nhân vẫn cần nội soi đại trực tràng để chẩn đoán xác định.
Phó Giáo sư, Tiến sĩ bác sĩ Nguyễn Công Hoàng, Đại biểu Quốc hội khóa XV, Giám đốc Bệnh viện Trung ương Thái Nguyên cho hay, theo các kết quả nghiên cứu, khả năng phát hiện ung thư đại trực tràng dựa trên các xét nghiệm tìm máu ẩn trong phân này lên đến hơn 90%. Việc đầu tư vào các phương pháp xét nghiệm có độ chính xác cao, đạt tiêu chuẩn CE-IVD và kiểm soát chất lượng chặt chẽ là nền tảng quan trọng giúp bác sĩ đưa ra quyết định lâm sàng đúng đắn và kịp thời.
Đề xuất đưa phương pháp tầm soát ung thư đại trực tràng không xâm lấn vào sàng lọc trong cộng đồng
Một trong những lý do khiến người dân thường rất ngại đi khám sức khỏe là những phương pháp chẩn đoán có xâm lấn thường liên quan đến vấn đề gây mê hay đưa các dụng cụ, máy móc vào cơ thể. Đây là rào cản khiến một số người dân không muốn đến khám bệnh.
Vì thế, Phó Giáo sư, Tiến sĩ bác sĩ Nguyễn Công Hoàng cho rằng, ngành y tế Việt Nam cần triển khai phương pháp chẩn đoán không xâm lấn nhưng có tỷ lệ chính xác cao để khuyến khích người dân đi khám.
"Để sàng lọc ung thư đại trực tràng trong cộng đồng, cần ưu tiên ứng dụng các phương pháp sàng lọc không xâm lấn, dễ triển khai, chi phí hợp lý. Muốn triển khai trên diện rộng, đặc biệt tại nông thôn hoặc nhóm dân cư chưa có điều kiện tiếp cận y tế chất lượng cao, chúng ta cần những giải pháp vừa dễ thực hiện, vừa có độ chính xác cao như phương pháp xét nghiệm DNA trong phân. Đây là phương pháp hoàn toàn có thể tích hợp vào chương trình sàng lọc cộng đồng quy mô lớn mà không gây áp lực cho hệ thống y tế", Phó Giáo sư Hoàng kiến nghị.
Cũng chia sẻ về điều này, Phó Giáo sư, Tiến sĩ Phạm Cẩm Phương, Giám đốc Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai bày tỏ mong muốn trong tương lai gần, Việt Nam sẽ có kỹ thuật tiên tiến trên thế giới để phân loại nhóm bệnh nhân nào nguy cơ cao, nguy cơ rất cao,... dựa trên kết quả xét nghiệm máu tiềm ẩn trong phân hay đánh giá tình trạng mt-sDNA. Từ đó, phân loại được nhóm nguy cơ rất cao để tiếp tục đưa đối tượng này vào sàng lọc bằng nội soi đại trực tràng, giúp chẩn đoán sớm bệnh.
 |
| Các chuyên gia chia sẻ tại tọa đàm “Chiến lược sàng lọc, chẩn đoán và điều trị ung thư đại trực tràng tại Việt Nam” do Báo Nhân Dân phối hợp Viện Công nghệ Phacogen vừa tổ chức. |
Phó Giáo sư, Tiến sĩ Vũ Văn Khiên, Tổng Thư ký Hội Khoa học tiêu hóa Việt Nam cho biết, hiện các phương pháp sàng lọc ung thư đại trực tràng được chia làm 3 mức: Mức 1 với người bình thường, mức 2 là nguy cơ, mức 3 là nguy cơ cao. Người ở mức nguy cơ cao không phụ thuộc vào tuổi tác mà phụ thuộc vào rất nhiều yếu tố về gene, di truyền, lối sống, bệnh tật... Do đó việc sàng lọc, tầm soát với các đối tượng từ sớm rất quan trọng.
Chuyên gia này cũng mong muốn Chính phủ ủng hộ Bộ Y tế đưa chiến lược sử dụng xét nghiệm sàng lọc không xâm lấn vào cộng đồng. "Tại Hàn Quốc, Trung Quốc, Nhật Bản đã thực hiện sàng lọc này. Trong chiến lược phát triển của đất nước, chúng ta cũng nên triển khai xét nghiệm không xâm lấn để triển khai được sàng lọc ung thư đại trực tràng trên diện rộng", Phó Giáo sư, Tiến sĩ Vũ Văn Khiên bày tỏ.
Tầm soát ung thư đại trực tràng bằng hình ảnh
Nội soi đại trực tràng được xem là “tiêu chuẩn vàng” trong việc tầm soát ung thư đại trực tràng bởi phương pháp này giúp bác sĩ quan sát được bề mặt bên trong của đại tràng, trực tràng. Thông qua nội soi, bác sĩ có thể phát hiện những tổn thương bất thường trong lòng đại trực tràng và xác định vị trí, kích thước, tính chất bề mặt của tổn thương.
Chụp cắt lớp vi tính (CT scan), còn gọi là nội soi ảo, là phương pháp sử dụng tia X và máy tính để tạo ra hình ảnh của đại trực tràng. Cần lưu ý CT scan có thể không phát hiện được các tổn thương hoặc polyp nằm phẳng so với niêm mạc đại trực tràng. Khi phát hiện tổn thương nghi ngờ trên CT scan, bệnh nhân cần nội soi đại trực tràng để quan sát trực tiếp tổn thương và sinh thiết/cắt bỏ nếu cần thiết.