Bệnh nhân là một nam sinh, nhập viện cấp cứu sau khi điều khiển xe máy với tốc độ cao và bị tai nạn. Một thanh sắt đâm xuyên ngang qua cẳng chân khiến phần chi gần như bị đứt rời hoàn toàn.
Bệnh nhân vào viện giờ đầu sau tại nạn trong tình trạng vết thương sâu, dập nát phần mềm, chảy máu nhiều. Cẳng bàn chân gần đứt rời trắng nhợt, không có dấu hiệu mạch máu lưu thông.
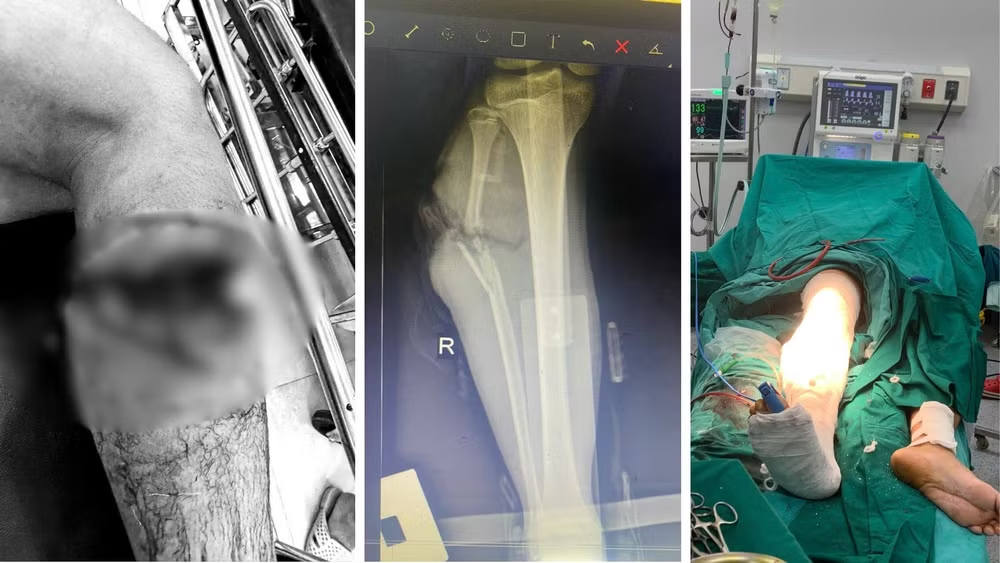
Khi tiến hành kiểm tra vết thương, các bác sĩ nhận thấy, đứt gần hoàn toàn cẳng chân chỉ còn lại xương chày và dính vạt da nhỏ mặt trong cẳng chân toàn bộ hệ thống mạch máu nuôi dưỡng cẳng chân đã bị dập nát và mất đoạn nghiêm trọng. Bên trong vết thương chứa nhiều đất, cát và dị vật. Việc mất đoạn mạch máu khiến không thể thực hiện khâu nối mạch trực tiếp.
Kíp trực đã nhanh chóng tận dụng thời gian vàng, chỉ định cho bệnh nhân lập tức được phẫu thuật cấp cứu khẩn cấp để tái lập tuần hoàn và bảo tồn chi thể.
BSCKII Nguyễn Mạnh Trường, Khoa Chấn thương chỉnh hình, Trưởng ê-kip phẫu thuật cho biết: "Đây là trường hợp bệnh nhân còn trẻ, vết thương phức tạp, nguy cơ hoại tử chi cao do mất hoàn toàn lưu thông tuần hoàn. Nếu không can thiệp kịp thời, phần chân sẽ hoại tử, buộc phải cắt cụt và cháu sẽ mất chân vĩnh viễn".
Sau khi đánh giá tổn thương, các bác sĩ quyết định sử dụng một đoạn tĩnh mạch hiển lấy từ chân lành của bệnh nhân, sau đó đảo chiều và ghép vào vị trí đoạn mạch bị tổn thương mất đoạn. Phương pháp này giúp tái lập lưu thông máu đến phần cẳng-bàn chân gần như đứt rời, tạo điều kiện cho phục hồi chức năng chi thể.
Ca phẫu thuật kéo dài hơn 5 giờ, đòi hỏi sự tập trung cao độ và phối hợp chặt chẽ giữa các thành viên trong ê-kíp.
Sau phẫu thuật, khi phần chân gần như đứt rời bắt đầu hồng trở lại, mạch mu chân đập rõ, và chỉ số SpO₂ tại đầu ngón chân đạt 100%, các bác sĩ đã xác định ca mổ thành công. Những tín hiệu này cho thấy máu đã được tái lưu thông đến phần chi tổn thương.
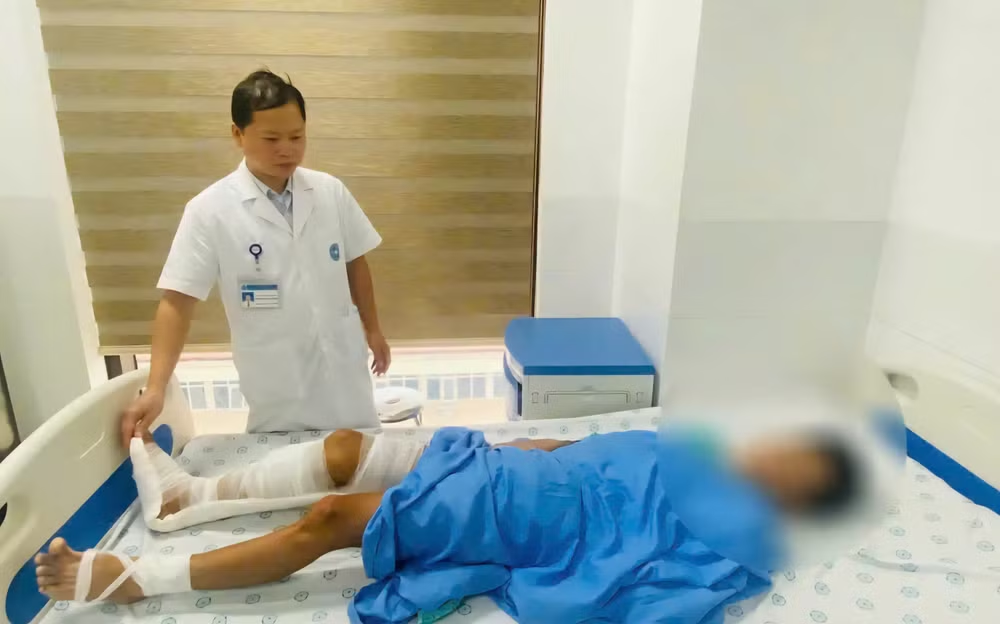
Sau mổ, nguy cơ mất chân của bệnh nhân vẫn chưa dừng lại.
Bác sĩ Đỗ Thị Thủy, phụ trách đơn nguyên hồi sức ngoại chia sẻ: Bệnh nhân có tình trạng suy thận cấp do hoại tử tế bào cơ vân dập nát vùng bị thương, các tế bào cơ hoại tử giải phóng các chất độc vào máu: myolobin, kali, creatininkinase… gây rối loạn nước và điện giải, suy thận cấp do myoglobin làm tắc ống thận.
Sau 6 ngày điều trị tích cực, bệnh nhân thoát sốc hoàn toàn, tỉnh táo, ăn uống tốt, tinh thần ổn định. Đặc biệt, phần chân được nối không chỉ hồng hào, mạch rõ mà đã có thể cử động nhẹ trở lại, tín hiệu cho thấy phần chi đã được cứu sống thành công.
Sự phối hợp hiệu quả giữa nhiều chuyên khoa: Chấn thương chỉnh hình, Gây Mê, Đơn nguyên hồi sức ngoại chính là chìa khóa giữ lại không chỉ một phần cơ thể mà cả tương lai của một nam sinh.
Ca tai nạn là hồi chuông cảnh tỉnh với phụ huynh khi vẫn để xảy ra tình trạng giao phương tiện cho người chưa đủ điều kiện điều khiển xe máy. Việc để các em tham gia giao thông với phương tiện không phù hợp tiềm ẩn rất nhiều rủi ro, trong một khoảnh khắc bất cẩn có thể đổi lấy cả một phần cơ thể hoặc thậm chí là tính mạng.










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)