Đây là một trong những ca bệnh hiếm gặp, nếu không được xử trí kịp thời, người bệnh có thể đối mặt với nguy cơ tử vong do biến chứng tắc mạch hoặc thuyên tắc phổi.
Bệnh nhân nhập viện trong tình trạng đau tức vùng bụng bên trái, đôi khi tiểu máu và bụng chướng nhẹ. Trước đó, bệnh nhân khỏe mạnh, chưa từng phát hiện bệnh lý.
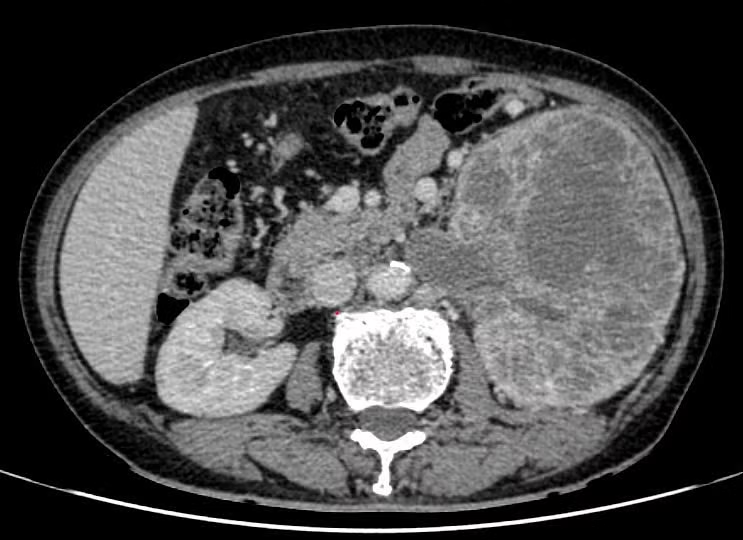
Kết quả thăm khám và chẩn đoán hình ảnh cho thấy khối u ở thận trái kích thước khoảng 15 x 20 cm, phá hủy hoàn toàn cấu trúc nhu mô thận, xâm lấn đài–bể thận.
Khối u đã gây huyết khối trong tĩnh mạch thận, lan tới tĩnh mạch chủ dưới, làm tăng nguy cơ tắc mạch hoặc thuyên tắc mạch phổi đe dọa tính mạng.
Theo BSCKII. Võ Quốc Hoàn - Phó Trưởng phòng Kế hoạch tổng hợp, bác sĩ Khoa Ngoại Tổng hợp, người trực tiếp thực hiện ca phẫu thuật cho biết: Ca phẫu thuật thuộc nhóm phẫu thuật tiết niệu–ung bướu có độ khó và nguy cơ cao do kích thước u rất lớn, chiếm trọn ổ thận, gây hẹp trường mổ, hạn chế thao tác bóc tách.
Bên cạnh đó, huyết khối lan từ tĩnh mạch thận tới tĩnh mạch chủ dưới với lưu lượng máu lớn, tiềm ẩn nguy cơ mất máu ồ ạt hoặc huyết khối di chuyển. Ngoài ra, tình trạng ảnh hưởng tuần hoàn tĩnh mạch chủ dưới làm tăng nguy cơ khi gây mê–hồi sức, đòi hỏi kiểm soát huyết động nghiêm ngặt.
Trước mổ, bệnh nhân được chuẩn bị kỹ lưỡng với truyền máu, đánh giá toàn diện chức năng tim, phổi, thận.
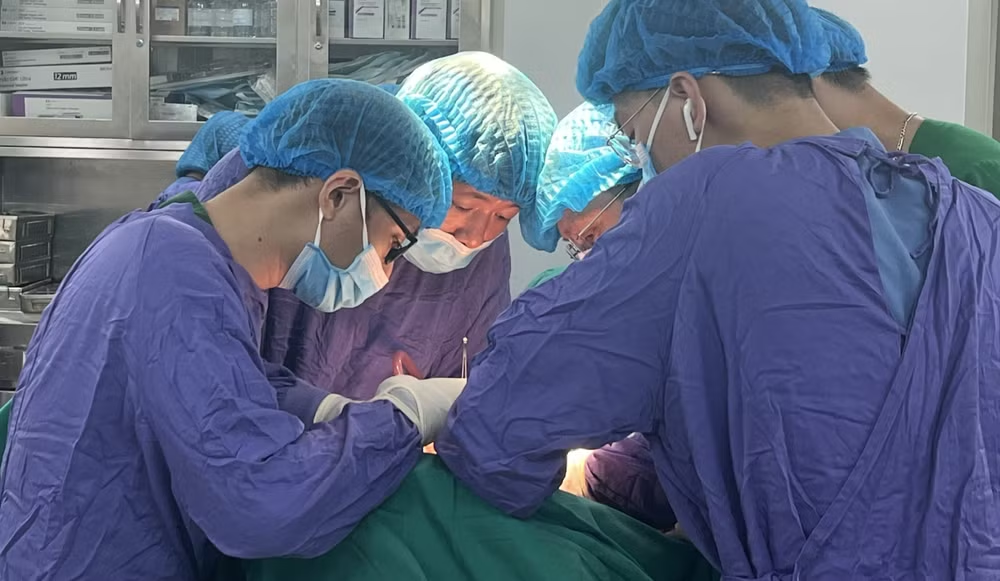
Trong quá trình phẫu thuật, ê-kíp tiến hành cắt thận trái cùng toàn bộ khối u, đồng thời mở tĩnh mạch chủ dưới lấy huyết khối, bảo tồn tối đa cấu trúc mạch máu và chức năng thận phải.
Ca mổ kéo dài nhiều giờ, yêu cầu phẫu thuật viên có kỹ thuật vi phẫu mạch máu chính xác và sự phối hợp nhịp nhàng giữa các ê-kíp phẫu thuật và gây mê–hồi sức.
Sau phẫu thuật, bệnh nhân hồi phục tốt, chức năng thận phải ổn định, ăn uống và vận động nhẹ nhàng sau một tuần. Người bệnh được chỉ định điều trị bổ trợ bằng thuốc miễn dịch để giảm nguy cơ tái phát và cải thiện tiên lượng sống.
Theo các chuyên gia, ung thư biểu mô tế bào thận (Renal Cell Carcinoma – RCC) có thể diễn tiến âm thầm, chỉ phát hiện khi khối u đã lớn hoặc có biến chứng.
Những triệu chứng như đau hông lưng, đái máu, bụng to bất thường cần được thăm khám chuyên khoa sớm. Việc chẩn đoán và can thiệp kịp thời giúp tăng khả năng phẫu thuật triệt căn, giảm biến chứng và nâng cao chất lượng sống cho người bệnh.










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)