Thách thức mất cân đối quỹ BHYT
Việt Nam đã có những bước tiến đáng kể trong việc cải thiện dịch vụ y tế với kết quả tích cực từ việc mở rộng diện bao phủ BHYT, bảo đảm quyền lợi khám bệnh, chữa bệnh cho người có thẻ BHYT... Song song với đó, chúng ta cũng đối mặt với những thách thức lớn trong việc nâng cao hiệu quả quản lý quỹ BHYT, bảo đảm sự công bằng trong việc tiếp cận dịch vụ y tế.
Đặc biệt, từ năm 2022 số lượt khám, chữa bệnh (KCB) BHYT tăng rất nhanh. Nguồn lực của quỹ BHYT lại tăng chậm hơn mức chi, khi được hình thành với mức đóng vẫn đang ổn định từ năm 2009 đến nay, chỉ thay đổi số tiền cụ thể cùng với điều chỉnh tăng lương cơ sở. “Chúng ta cần giải pháp nào để quản lý hiệu quả quỹ BHYT để bảo đảm được cả ba mục tiêu: Bảo đảm được quyền lợi của người tham gia BHYT; cùng khả năng chi trả của quỹ BHYT; và vấn đề quan trọng nhất là bảo đảm chất lượng dịch vụ y tế tương xứng với giá dịch vụ y tế ngày càng điều chỉnh tăng lên?”, Phó Tổng Giám đốc BHXH Việt Nam Nguyễn Đức Hòa bày tỏ.
Ông Lê Văn Phúc, Trưởng ban Thực hiện chính sách BHYT (BHXH Việt Nam) dẫn chứng cụ thể: Sau hơn 10 năm kể từ khi có Luật BHYT, số thu và chi từ quỹ BHYT đều tăng khoảng 8 lần. Sau 5 năm thực hiện Luật BHYT sửa đổi, số chi KCB đã tăng gấp đôi, số chi KCB năm 2016 tăng 46% so với năm 2009 và lần đầu tiên quỹ KCB mất cân đối. Mặc dù, hai năm 2020-2021 quỹ BHYT trong năm kết dư trở lại (do giãn cách xã hội vì dịch Covid-19, nên số lượt KCB giảm, còn chi phí điều trị Covid-19 do ngân sách nhà nước chi trả), nhưng năm 2022, quỹ BHYT lại mất cân đối vì chi trả số tồn năm trước.
Đồng thời, phạm vi quyền lợi của người tham gia BHYT ngày càng mở rộng với danh mục dịch vụ kỹ thuật, thuốc, vật tư y tế có số lượng lớn, nhiều loại chi phí lớn. Bên cạnh đó, chúng ta đang có nhiều chính sách “khuyến khích” tăng cung ứng dịch vụ y tế (tự chủ bệnh viện trong khi hình thức thanh toán theo phí dịch vụ vẫn là chủ yếu; quy định đăng ký KCB ban đầu không thật sự hiệu quả khi thực hiện song song chính sách “thông tuyến”; xã hội hóa trang thiết bị y tế, liên doanh liên kết cùng quy định cho phép cơ sở y tế được thu thêm chênh lệch giá). Bên cạnh đó, chi phí lương và trợ cấp của nhân viên y tế cũng đã được cơ cấu thêm vào giá dịch vụ y tế, theo xu thế dần tính đủ bảy yếu tố chi phí vào giá. Trong khi, thiếu các “công cụ” kiểm soát chi phí (tài liệu hướng dẫn chẩn đoán và điều trị chưa đầy đủ hoặc hướng dẫn theo hướng mở; chưa có tiêu chí nhập viện nội trú; không có cơ chế kiểm soát số lượng, chất lượng dịch vụ). Cơ chế, chính sách cũng chưa thật sự bảo vệ quyền lợi người tham gia BHYT (chưa có chế tài xử phạt đủ mạnh đối với trường hợp không bảo đảm cung ứng thuốc, vật tư y tế cho người bệnh BHYT; chế tài xử phạt không đủ mạnh khi chỉ định dịch vụ y tế không hợp lý gây lãng phí nguồn lực y tế; giá dịch vụ y tế chưa được tính đủ, người bệnh phải chi trả chênh lệch giá)…
Những năm gần đây, BHXH Việt Nam đã ký kết hợp đồng KCB BHYT với nhiều cơ sở KCB. Ông Lê Văn Phúc cho biết, chỉ tính riêng trong sáu tháng đầu năm 2023, BHXH các tỉnh ký hợp đồng KCB BHYT trực tiếp với 2.830 cơ sở KCB BHYT. Trong đó có 1.784 cơ sở công lập, 1.046 cơ sở ngoài công lập, tương ứng với 46 cơ sở tuyến trung ương, 563 cơ sở tuyến tỉnh, 2.088 cơ sở tuyến huyện và 133 y tế cơ quan (tương đương tuyến xã). Ngoài ra, có gần 10.000 trạm y tế thực hiện KCB BHYT thông qua hợp đồng với bệnh viện huyện hoặc trung tâm y tế hoặc cơ sở được sở y tế giao nhiệm vụ. So với năm 2022, số cơ sở ký hợp đồng KCB BHYT tăng 140 cơ sở, trong đó cơ sở KCB công lập tăng 64, cơ sở KCB ngoài công lập tăng 76 cơ sở.
Lời giải cho bài toán mà BHXH Việt Nam đang hướng tới là làm sao bảo đảm quyền lợi hài hòa cả ba bên: Người tham gia BHYT được bảo đảm quyền lợi tốt nhất; cơ quan BHXH quản lý quỹ BHYT hiệu quả; cơ sở y tế bảo đảm nguồn thu để vận hành thuận lợi. Phó Tổng Giám đốc BHXH Việt Nam Nguyễn Đức Hòa cũng nhấn mạnh: “Quỹ BHYT được tạo lập từ sự đóng góp của người dân, hỗ trợ từ ngân sách nhà nước. Do đó, trách nhiệm quản lý quỹ BHYT hiệu quả không phải là trách nhiệm riêng của cơ quan BHXH, mà là trách nhiệm chung của cả hệ thống chính trị, cũng như mọi người dân tham gia BHYT”.
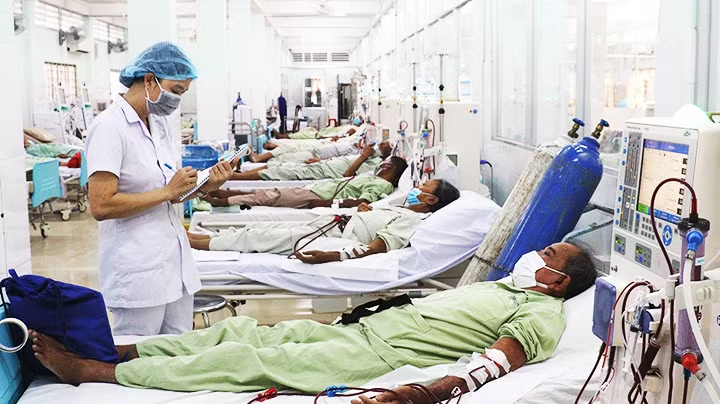 |
| Bệnh nhân chạy thận nhân tạo tại Bệnh viện đa khoa tỉnh Vĩnh Long giảm được gánh nặng chi phí nhờ có bảo hiểm y tế. Ảnh: TTXVN |
Giải pháp bảo đảm tính bền vững của quỹ BHYT
Để hóa giải thách thức “bảo đảm cân đối thu chi”, bên cạnh duy trì và phát triển bền vững tỷ lệ bao phủ BHYT toàn dân, ông Lê Văn Phúc đề xuất cần cải thiện hiệu suất sử dụng quỹ BHYT, bảo đảm tính bền vững của quỹ, bảo vệ tài chính cho người tham gia BHYT. Bên cạnh đó, phải đối phó với già hóa dân số với nhiều vấn đề sẽ cần được quan tâm. Ngoài ra, chúng ta cũng cần thay đổi phương thức thanh toán, khi vừa qua, Bộ Y tế đã tham mưu với Chính phủ bỏ “tổng mức thanh toán” trong dự thảo Nghị định 146 sửa đổi…
Chia sẻ kinh nghiệm quốc tế về xây dựng gói quyền lợi BHYT để quản lý hiệu quả quỹ BHYT, chuyên gia của Ngân hàng Thế giới (WB) cho rằng, cần tiến hành đánh giá toàn bộ các gói quyền lợi BHYT, trong đó có dịch vụ phòng bệnh. Làm rõ gói quyền lợi BHYT (từng dịch vụ và tuyến/hạng cơ sở cung cấp) đối với các bệnh mạn tính phổ biến. Kiểm soát chặt chẽ hơn hành vi cung cấp dịch vụ y tế không hiệu quả kinh tế (thí dụ nhập viện nội trú không cần thiết). Thiết lập đơn vị đánh giá công nghệ y tế hoạt động hiệu quả; hạch toán chi phí cấp dịch vụ y tế theo phương pháp đã chuẩn hóa.
GS, TS Hoàng Văn Minh, Hiệu trưởng Trường đại học Y tế công cộng nhấn mạnh việc cần có “định hướng phát triển hệ thống đánh giá công nghệ y tế (HTA) từ đó tăng ứng dụng bằng chứng vào quá trình xây đựng chính sách BHYT”. Trong bối cảnh quỹ BHYT Việt Nam mất cân đối thu chi, có hai giải pháp chính có thể được xem xét: Tăng thu và giảm chi. Tuy nhiên, với bối cảnh đời sống kinh tế - xã hội Việt Nam, giải pháp khả thi nhất sẽ nghiêng về “giảm chi”, với hai nội dung chính: Đổi mới phương thức chi trả; chi hợp lý. Và công cụ hiệu quả nhất cho mục tiêu chi phí - hiệu quả là sử dụng HTA trong cả quá trình xây dựng chính sách: Từ xây dựng danh mục thuốc, dịch vụ y tế; đến đánh giá tác động ngân sách.
Từ góc độ cơ quan trực tiếp thực hiện chính sách, giám định BHYT, Phó Giám đốc Trung tâm Giám định BHYT và thanh toán đa tuyến, BHXH Việt Nam - ông Nguyễn Tất Thao cho biết: Ứng dụng công nghệ thông tin trong kiểm soát chi từ quỹ BHYT liên tục được BHXH Việt Nam cập nhật, bổ sung nhằm đạt hiệu quả cao nhất. Theo đó, từ trước năm 2017, hoạt động giám định chi phí KCB BHYT được thực hiện chủ động trên hồ sơ bệnh án. Từ năm 2017 đến 2022, thông qua Hệ thống Thông tin giám định BHYT, hoạt động giám định được thực hiện tự động kết hợp chủ động (xây dựng quy trình, quy tắc, chuẩn hóa dữ liệu). “Với việc tiếp tục hoàn thiện, bổ sung thêm các phần mềm nghiệp vụ, bắt đầu từ năm 2023, hoạt động giám định đã tiến lên bước mới, khi chủ yếu được thực hiện tự động, với việc khai phá dữ liệu, ứng dụng trí tuệ nhân tạo”, ông Thao cho biết.
Ông Nguyễn Trí Dũng, Phó Vụ trưởng BHYT (Bộ Y tế) khẳng định: Quản lý hiệu quả quỹ BHYT không phải là nhiệm vụ riêng của một cơ quan nào, mà cần cộng đồng trách nhiệm. Hiện nay Luật BHYT quy định áp dụng ba phương thức thanh toán chi phí KCB, nhưng hiện nay vẫn đang chủ yếu là theo phương thức thanh toán theo giá dịch vụ, và cũng đã bộc lộ nhiều bất cập. Tuy nhiên, theo ông Dũng, trong khi các phương thức thanh toán chi phí KCB BHYT vẫn đang trong quá trình nghiên cứu, để bảo đảm sử dụng quỹ BHYT hiệu quả chúng ta cần tập trung làm tốt phương thức thanh toán theo phí dịch vụ. Với vai trò cơ quan quản lý, Bộ Y tế đang cố gắng rà soát, hoàn thiện các quy trình chuyên môn, quy trình nhập viện nội trú, chẩn đoán điều trị… Các đơn vị nghiệp vụ của Bộ Y tế và BHXH Việt Nam đang phối hợp chặt chẽ để giám sát chi phí KCB, cũng như cảnh báo các trường hợp chi phí cao đến cơ sở y tế để rà soát, điều chỉnh… Ông Dũng cũng cho rằng, các cơ sở y tế cần tăng cường vai trò các hội đồng chuyên môn, điều trị để có các giải pháp kiểm soát chi phí hợp lý…
Phó Tổng Giám đốc BHXH Việt Nam Nguyễn Đức Hòa khẳng định, đối với BHXH, việc quản lý hiệu quả quỹ BHYT không phải là hạn chế chi, mà là bảo đảm chi đạt hiệu quả cao nhất, không lãng phí vào các chi phí không cần thiết. Thách thức rất lớn hiện nay là rất khó tăng nguồn quỹ bằng việc tăng phí BHYT, nên giải pháp căn cơ và hiệu quả nhất vẫn là tập trung vào chi phí - hiệu quả.