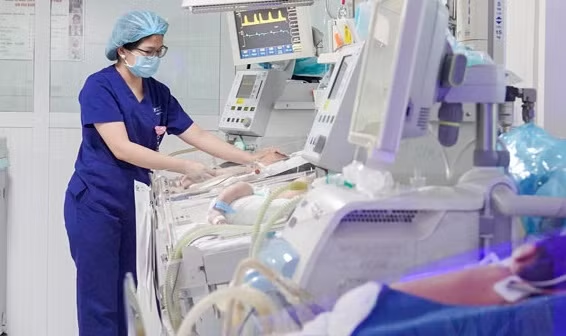
Trường hợp thứ nhất là bé trai Đ.T.D - 1 ngày tuổi, ở Thái Bình là con thứ 2 trong gia đình. Trong quá trình mang thai D., do lo lắng những biến chứng của vết mổ đẻ cũ nên gia đình quyết định để mẹ bé sinh mổ chủ động khi thai nhi được 37 tuần.
Sau sinh, trẻ được hỗ trợ thở CPAP (thở áp lực dương liên tục qua mũi). Tuy nhiên, tình trạng suy hô hấp tiến triển, trẻ được đặt nội khí quản chuyển đến Trung tâm Sơ sinh, Bệnh viện Nhi Trung ương.
Ngay khi tiếp nhận, các bác sĩ Khoa Điều trị tích cực sơ sinh, Trung tâm Sơ sinh đã tiến hành hỗ trợ thở máy cho trẻ. Đồng thời, bệnh nhi được bơm surfatant vào phổi để hỗ trợ hô hấp, kết hợp với thuốc vận mạch, trợ tim liên tục. Sau 7 ngày điều trị, thật may mắn, tình trạng của Đ.T.D đã cải thiện và ổn định.
Trường hợp thứ hai không may mắn là bé trai 1 ngày tuổi ở Nam Định, đẻ mổ chủ động tại bệnh viện địa phương khi thai kỳ ở tuần thứ 36. Khi mẹ phải nằm theo dõi thai kỳ trong 1 tuần, gia đình đã quá lo lắng và sinh mổ khi chưa có cơn chuyển dạ. Trẻ sau sinh bị suy hô hấp, tăng áp phổi nặng, được chuyển đến Trung tâm Sơ sinh, Bệnh viện Nhi Trung ương trong tình trạng tím tái, SPO2: 50%, suy tuần hoàn.
Theo các bác sĩ, tỷ lệ mổ lấy thai ở nhiều nước trên thế giới cũng có xu hướng tăng nhanh trong vòng 20 năm trở lại đây, đặc biệt là các nước đang phát triển. Tỷ lệ mổ lấy thai ở Mỹ: năm 1996 là 21%, năm 2014: 32,24%; Paraguay: 42%; Ecuador: 40%.
Tại Việt Nam, tỷ lệ mổ lấy thai vẫn còn cao, khoảng 39,1%. Theo khuyến cáo của Tổ chức Y tế thế giới (WHO) năm 1985, tỷ lệ này chỉ nên từ 5-10% nhằm tránh các tai biến cho mẹ và con.
Thạc sĩ, bác sĩ Nguyễn Thị Hồng Loan, Khoa Điều trị tích cực sơ sinh, Trung tâm Sơ sinh cho hay, trẻ được sinh ra do mổ đẻ chủ động có thể bị suy hô hấp với nhiều mức độ: từ khó thở thoáng qua đến suy hô hấp nặng cần thở máy, thậm chí phải cần đến ECMO (tim phổi nhân tạo). Một số trường hợp nặng có thể tử vong.
Các nghiên cứu đã chỉ ra rằng mổ lấy thai chủ động khi không có chuyển dạ khiến nguy cơ mắc hội chứng suy hô hấp ở trẻ cao gấp 2,6 lần so với mổ đẻ có chuyển dạ và cao gấp 1,9 lần so với đẻ thường.
Trong thời kỳ bào thai, phổi bị dịch lấp đầy nên quá trình trao đổi khí phụ thuộc vào bánh rau. Khi bánh rau ngừng hoạt động chức năng, phổi phải đảm nhiệm vai trò này.
Trong cuộc đẻ thường, tử cung liên tục co làm ảnh hưởng đến quá trình trao đổi khí của bánh rau gây ra tình trạng giảm oxy của thai nhi, do đó phế nang phải được thông khí và máu qua phổi được tăng cường. Bên cạnh đó, quá trình chuyển dạ kích thích tăng sản xuất adrenalin của thai nhi và tăng giải phóng hormone thyrotropin của bà mẹ.
Cả hai quá trình này có tác dụng làm tế bào phổi giảm tiết dịch và bắt đầu hấp thu dịch phổi ở trong phế nang, là bước chuẩn bị để phổi bắt đầu thực hiện chức năng hô hấp. Ở trẻ đẻ mổ chủ động không có quá trình này, dẫn đến phổi trẻ khi sinh ra chứa nhiều dịch hơn, dễ bị mắc các vấn đề về hô hấp sau sinh.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

