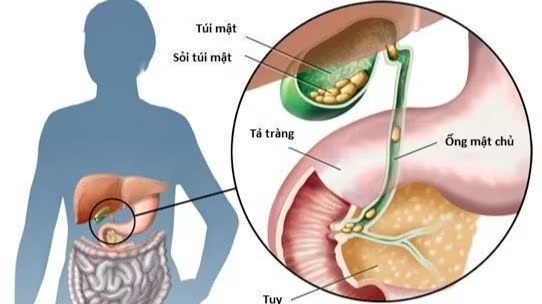
Biến chứng khó lường của sỏi túi mật
Bệnh nhân N.T.M, nữ 73 tuổi, suy tim, tăng huyết áp, tiền sử mổ u màng não di chứng động kinh, yếu nửa người trái, thay khớp háng trái toàn phần, phát hiện sỏi túi mật cách 3 năm. Bệnh viện vào viện vì viêm túi mật cấp do sỏi, ứ mủ thận phải do sỏi niệu quản phải/ viêm phổi và nhiều bệnh nền
Do người bệnh có nhiều nguồn nhiễm khuẩn (đường mật, đường tiết niệu) trên nền nhiều bệnh lý phối hợp phức tạp, các bác sĩ quyết định đặt dẫn lưu túi mật ra ngoài dưới hướng dẫn siêu âm và phẫu thuật nội soi lấy sỏi niệu quản phải và dẫn lưu bể thận-niệu quản phải.
Sau 1 tháng điều trị viêm phổi, bệnh nhân ổn định hơn, được chuyển khoa Phẫu thuật Tiêu hóa-Gan mật tụy để phẫu thuật cắt túi mật. Khi mổ, việc phẫu tích gặp rất nhiều khó khăn do túi mật viêm lâu ngày nhưng may mắn vẫn thực hiện được qua nội soi. Sau mổ bệnh nhân ổn định và ra viện sau mổ 5 ngày, tuy nhiên tổng thời gian nằm viện lên đến gần 2 tháng.
Bệnh nhân N.V.C, nam 73 tuổi, tiểu đường, tăng huyết áp, tai biến mạch não di chứng yếu nửa người trái, phát hiện sỏi túi mật 2 năm không điều trị, đau bụng hạ sườn phải 1 tuần kèm theo sốt 38,5 độ C.
Tại Bệnh viện Bạch Mai, bệnh nhân được chẩn đoán viêm phúc mạc mật do viêm túi mật hoại tử do sỏi kẹt cổ túi mật-sỏi ống mật chủ, tăng huyết áp-đái tháo đường, nhồi máu não cũ di chứng yếu nửa người trái. Bệnh nhân được chỉ định mổ mở cấp cứu: cắt túi mật, mở ống mật chủ lấy sỏi, dẫn lưu đường mật. Sau mổ do tình trạng nhiễm trùng nặng nên thời gian nằm viện kéo dài 2 tuần.
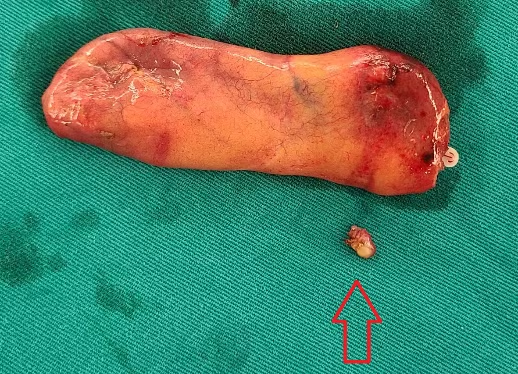 |
| Túi mật sau khi cắt bỏ và viên sỏi nhỏ bên trong (mũi tên). |
Bệnh nhân P.T.M, nữ 63 tuổi phát hiện sỏi túi mật cách 2 năm, viêm tụy cấp cách 1 năm. Bệnh nhân đến khám vì biến chứng tắc mật, nhiễm trùng đường mật do sỏi ống mật chủ/sỏi túi mật. Bệnh nhân phải qua 2 lần can thiệp để điều trị sỏi gồm nội soi mật tụy ngược dòng (ERCP) để lấy sỏi ống mật chủ trước và đặt stent dẫn lưu đường mật. Sau 3 ngày, bệnh nhân được phẫu thuật nội soi cắt túi mật, được ra viện sau 3 ngày.
Cả 3 trường hợp trên đều phải nằm viện dài ngày với chi phí rất tốn kém, trong khi nếu được điều trị phẫu thuật từ khi chưa có triệu chứng thì quá trình điều trị đã có thể đơn giản hơn nhiều và thường chỉ phải nằm viện 2-3 ngày.
Khi nào sỏi túi mật nên phẫu thuật
Sỏi túi mật là bệnh lý thường gặp, ở Việt Nam gặp khoảng 8-10% dân số. Nhiều bệnh nhân khi được phát hiện mắc sỏi túi mật chưa có triệu chứng (22,6-80%).
Tiến sĩ, bác sĩ Nguyễn Ngọc Hùng, Khoa Phẫu thuật tiêu hóa-Gan mật tụy, Bệnh viện Bạch Mai cho biết, sỏi mật sẽ không hòa tan hoặc biến mất theo thời gian. Khi sỏi mật đã hình thành sẽ tồn tại, tiến triển tăng, sau 9-20 năm, khoảng 11,7% đến 23,7% trường hợp sẽ xuất hiện triệu chứng, nguy cơ bị biến chứng lên tới 30,3%.
Triệu chứng phổ biến nhất của sỏi túi mật là đau dưới sườn phải. Nếu không phát hiện, điều trị có thể dẫn đến các biến chứng nghiêm trọng như viêm túi mật cấp hoại tử, tắc mật, viêm tụy cấp, thấm mật phúc mạc, viêm phúc mạc mật...
Cho đến gần đây, phẫu thuật cắt túi mật chỉ được thực hiện sau khi các triệu chứng hoặc biến chứng đã xảy ra, tuy nhiên khi đó hậu quả đã có thể rất nặng nề.
Trước đây, việc cắt túi mật do sỏi khi chưa có triệu chứng không được khuyến cáo vì phẫu thuật có rủi ro nhất định do gây mê, kỹ thuật phẫu thuật liên quan đến chảy máu, rò mật, tổn thương đường mật...
Ngoài rủi ro trong mổ, sau mổ cắt túi mật, người bệnh có thể gặp hội chứng sau cắt túi mật: đau bụng, khó tiêu, vàng da do sỏi ống mật chủ, hội chứng mỏm ống cổ túi mật, hẹp đường mật, rò mật, chít hẹp cơ Oddi.
Tuy nhiên, những biến chứng này lại thường liên quan những khó khăn kỹ thuật khi mổ những trường hợp sỏi túi mật để muộn, có biến chứng, hay gặp nhất là viêm túi mật cấp khi đó, thường phải mổ cấp cứu, nguy cơ biến chứng tổn thương đường mật chính cao gấp 2-8 lần, việc này đồng nghĩa với gia tăng chi phí điều trị và ảnh hưởng vĩnh viễn đến chất lượng cuộc sống của người bệnh về sau.
Việc cắt bỏ túi mật ở những bệnh nhân sỏi không có triệu chứng gần như chắc chắn có thể thực hiện mổ nội soi, chỉ 1,5% phải chuyển mổ mở qua đó ngăn ngừa các nguy cơ liên quan đến mổ mở (đau, chậm phục hồi, thoát vị vết mổ, tắc ruột, không thẩm mĩ...) và làm giảm 33% nguy cơ tử vong so với mổ mở. Khi có triệu chứng và biến chứng, tỷ lệ chuyển mổ mở lên tới 26%.
Do những rủi ro của việc chờ đợi, gần đây nhiều chuyên gia đã đề nghị: những trường hợp có nhiều sỏi nhỏ (dưới 3 mm) (dễ kẹt hoặc đi qua cổ túi mật), sỏi mật lớn đơn độc (hơn 2 cm) (nguy cơ ung thư, tuy tỷ lệ ung thư túi mật thấp nhưng 85% ung thư túi mật liên quan đến sỏi túi mật), sỏi di chuyển tự do, bùn túi mật chiếm hơn 50% thể tích túi mật, bệnh nhân dưới 55 tuổi hoặc tiên lượng sống trên 20 năm, nữ giới, hút thuốc, thừa cân, sỏi kèm polyp túi mật, sỏi trên bệnh tiểu đường, bất thường hồng cầu (hình liềm, hình tròn), trước khi ghép tạng nên được cân nhắc cắt túi mật dự phòng vì những trường hợp này có khả năng cao phát triển triệu chứng và biến chứng.
"Các trường hợp trên phải nằm viện cả đợt kéo dài với nhiều phẫu thuật can thiệp. Riêng trường hợp thứ 2, chúng tôi phải mổ mở, nhiễm trùng nặng", bác sĩ Hùng cho hay.
Do đó, theo bác sĩ Hùng, với sỏi túi mật không triệu chứng, lựa chọn phẫu thuật cắt túi mật nên được thảo luận. Người bệnh và gia đình cần được cung cấp đầy đủ thông tin về lợi ích, rủi ro và chi phí để có được lựa chọn sáng suốt. Người bệnh có quyền tự chủ để lựa chọn hướng điều trị phù hợp nhất; đặc biệt với những người có nguy cơ, việc lựa chọn cắt túi mật dự phòng để giảm nguy cơ biến chứng, tử vong cần được ủng hộ.
Tỷ lệ thành công của phẫu thuật cắt túi mật dự phòng rất cao 99,5%. Tại khoa Phẫu thuật Tiêu hóa-Gan mật tụy, Bệnh viện Bạch Mai cho đến nay cũng đã thực hiện an toàn hàng ngàn ca tương tự.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

