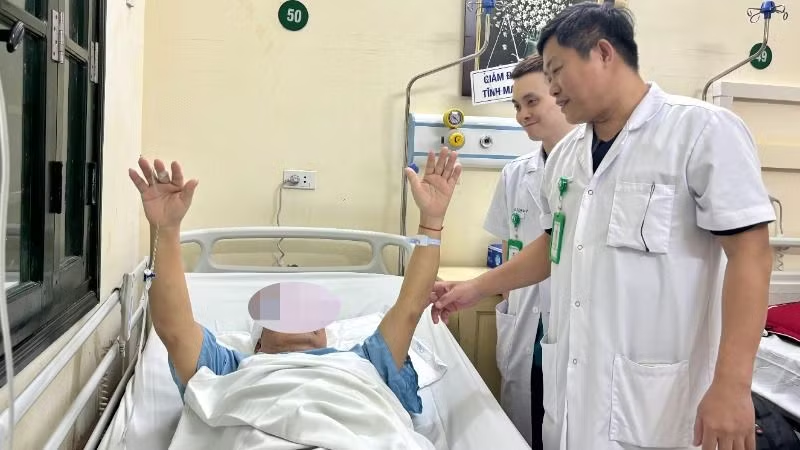
Ngày 20/3, bệnh nhân V.A.P (dân tộc Giáy, 65 tuổi, Lào Cai) nhập viện Bệnh viện Hữu nghị Việt Đức với tình trạng suy giảm thị lực nghiêm trọng do chèn ép dây thần kinh thị giác, kèm theo các triệu chứng đau đầu, buồn nôn và dấu hiệu suy tuyến yên kéo dài.
Tiến sĩ, bác sĩ Nguyễn Duy Tuyển, Trưởng khoa Phẫu thuật Thần kinh 2, Bệnh viện Hữu nghị Việt Đức cho biết, đây là những biểu hiện điển hình của u tuyến yên tiến triển, tuy nhiên, do khối u phát triển âm thầm trong nhiều năm, người bệnh chỉ phát hiện bệnh khi kích thước u đã quá lớn, gây chèn ép nhiều cấu trúc quan trọng trong não.
Ngay khi nhập viện, người bệnh được chỉ định chụp cộng hưởng từ (MRI). Kết quả cho thấy một khối u tuyến yên có kích thước 6x5cm, đã xâm lấn sâu vào các vùng quan trọng: Dây thần kinh thị giác (thần kinh số II); não thất ba; động mạch cảnh hai bên; các cấu trúc chức năng nội tiết.
Theo Tiến sĩ, bác sĩ Nguyễn Duy Tuyển, u tuyến yên là một bệnh lý phổ biến, nhưng khi khối u đạt đến kích thước lớn và xâm lấn sâu như trường hợp này, việc loại bỏ toàn bộ khối u mà vẫn bảo toàn chức năng thần kinh là một thách thức đối với các bác sĩ.
 |
| Tiến sĩ, bác sĩ Nguyễn Duy Tuyển, Trưởng khoa Phẫu thuật Thần kinh 2, Bệnh viện Hữu nghị Việt Đức hội chẩn cùng các đồng nghiệp, lựa chọn phương án phẫu thuật tốt nhất cho người bệnh. |
Trong nhiều năm qua, phương pháp phẫu thuật u tuyến yên đã có nhiều bước tiến vượt bậc. Nếu như trước đây, các bác sĩ chủ yếu tiếp cận khối u bằng phương pháp mở sọ, thì khoảng hai thập kỷ gần đây, kỹ thuật nội soi qua đường mũi (xoang bướm) đã trở thành phương pháp chính nhờ khả năng hạn chế xâm lấn và giúp người bệnh hồi phục nhanh hơn.
"Tuy nhiên, trong những trường hợp khối u lớn và lan rộng như ông P., việc chỉ sử dụng một đường tiếp cận là không đủ.
Với khối u kích thước lớn, xâm lấn vào nhiều vùng quan trọng, phương pháp nội soi qua đường mũi không thể lấy hết toàn bộ khối u, đặc biệt là ở các điểm khuất. Vì vậy, chúng tôi quyết định lần đầu tiên phối hợp đồng thời hai đường mổ: mở sọ và nội soi qua đường mũi, giúp loại bỏ triệt để khối u mà vẫn bảo toàn các cấu trúc thần kinh quan trọng", Tiến sĩ, bác sĩ Nguyễn Duy Tuyển cùng ê-kíp hội chẩn nhận định.
Tiến sĩ, bác sĩ Nguyễn Duy Tuyển cho biết, đây là một trong những ca phẫu thuật u tuyến yên đặc biệt hiếm gặp, đòi hỏi sự phối hợp nhịp nhàng của hai ê-kíp phẫu thuật.
Ê-kíp thứ nhất thực hiện phẫu thuật nội soi qua đường mũi, tận dụng camera nội soi để tiếp cận vùng tuyến yên, giúp quan sát rõ những vị trí sâu trong nền sọ.
Ê-kíp thứ hai thực hiện vi phẫu mở sọ, giúp xử lý những phần khối u xâm lấn rộng ra ngoài phạm vi nội soi có thể tiếp cận.
Sự kết hợp này cho phép các bác sĩ loại bỏ tối đa khối u, đồng thời giảm thiểu nguy cơ tổn thương các cấu trúc quan trọng xung quanh.
Sau nhiều giờ phẫu thuật căng thẳng, toàn bộ khối u đã được loại bỏ mà vẫn bảo toàn được các dây thần kinh quan trọng. Ngay sau khi tỉnh lại, người bệnh đã có dấu hiệu hồi phục khả quan, nhận thức tốt, thị lực cải thiện rõ rệt, mắt nhìn rõ hơn. Bệnh nhân tỉnh táo, có thể ăn uống bình thường.
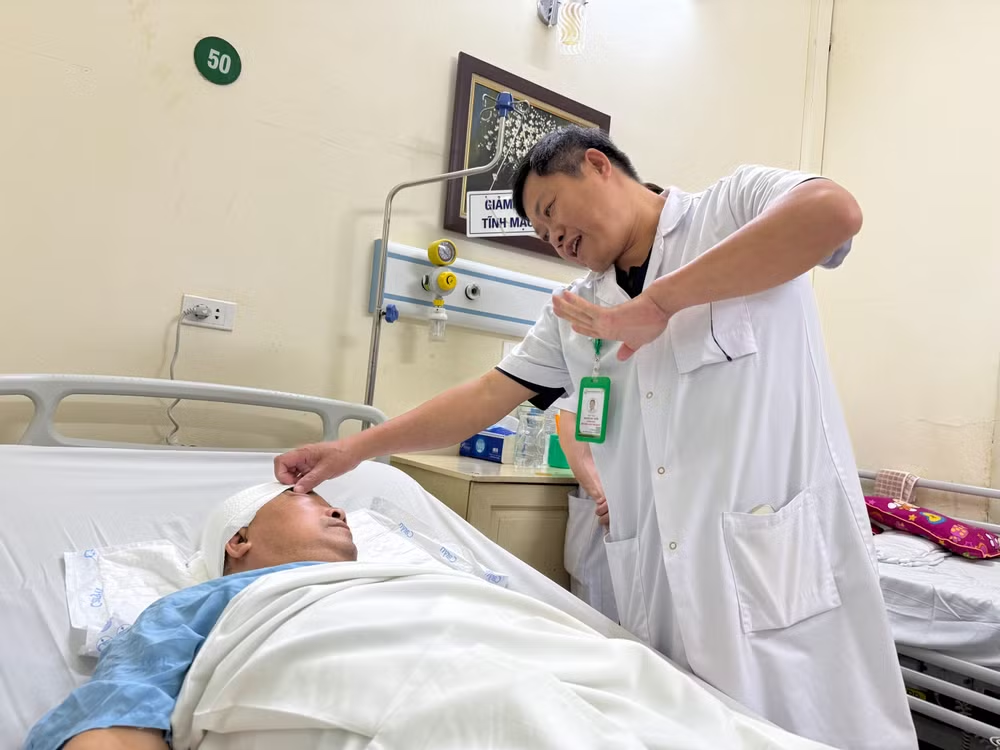 |
| Bệnh nhân tỉnh táo, thị lực cải thiện rõ rệt sau ca phẫu thuật. |
Tiến sĩ, bác sĩ Nguyễn Duy Tuyển khẳng định, đây không chỉ là một thành công quan trọng trong việc điều trị u tuyến yên, mà còn đánh dấu một bước tiến trong lĩnh vực phẫu thuật thần kinh tại Việt Nam.
"Việc phối hợp hai đường mổ đồng thời trong một ca phẫu thuật u tuyến yên lớn là một phương pháp hiếm gặp, đòi hỏi kỹ thuật cao và sự phối hợp chặt chẽ giữa các ê-kíp phẫu thuật. Với kết quả khả quan từ ca mổ này, các bác sĩ kỳ vọng sẽ có thêm nhiều người bệnh mắc u tuyến yên lớn được điều trị hiệu quả hơn trong tương lai, giúp họ lấy lại cuộc sống bình thường", bác sĩ Tuyển nói.

![[Video] Khám, cấp cứu hơn 171.500 lượt người bệnh trong kỳ nghỉ lễ](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbdae5edaa30531ed16ff331f8f3e133a6c63cdeca0d6ffffd7b90cab7e5f1c7483/1111-9553.png.avif)



![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)









