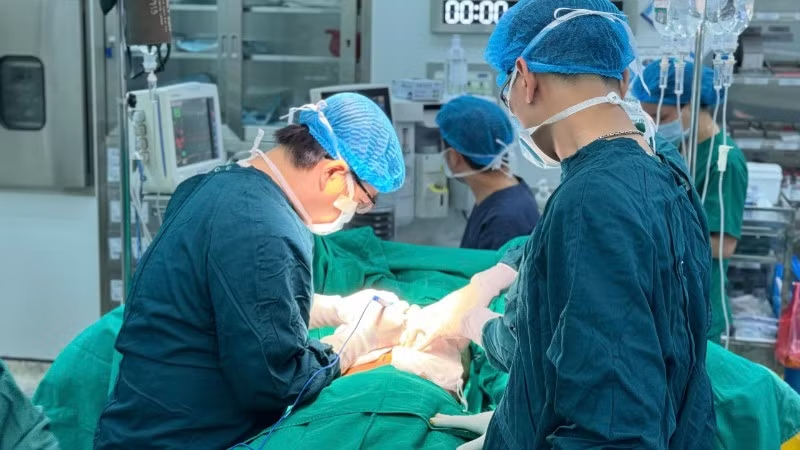
Bệnh nhân nam (36 tuổi) được chẩn đoán ung thư biểu mô tế bào gan (HCC) với khối u đường kính hơn 14cm ở gan phải, chiếm tới 60-70% thể tích gan và xâm lấn vào tĩnh mạch cửa nhánh phải, yếu tố tiên lượng rất xấu.
Trước đó, bệnh nhân từng đến khám tại cơ sở y tế khác và được kê thuốc điều trị. Tuy nhiên, chỉ sau vài ngày dùng thuốc, anh đau bụng tăng nhiều nên cùng vợ đến khám tại Trung tâm phẫu thuật Gan mật, Tiêu hóa, Bệnh viện Bệnh Nhiệt đới Trung ương trong tình trạng đau dữ dội vùng hạ sườn phải.
Kết quả chụp cắt lớp, cho thấy khối u gan phải rất lớn, có đặc điểm điển hình của ung thư gan nguyên phát, kèm theo huyết khối trong tĩnh mạch cửa nhánh phải (Vp3). Chức năng gan của bệnh nhân còn tốt, thể trạng gắng gượng. Theo hệ thống phân loại BCLC, đây là giai đoạn C, tức là đã có biến chứng mạch máu lớn nhưng chưa di căn xa.
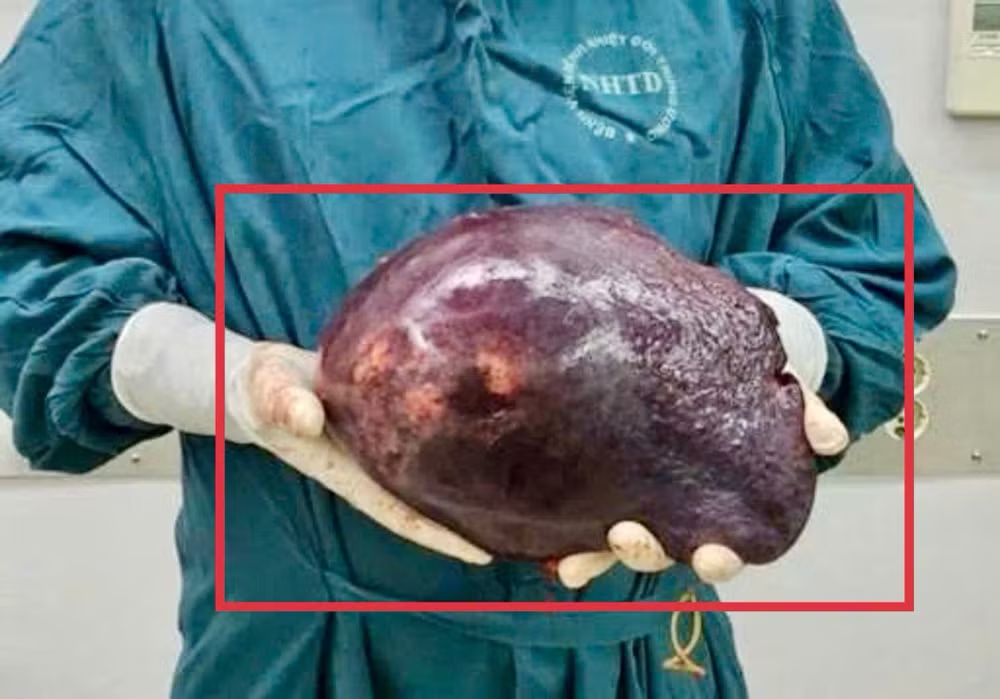
Bác sĩ chuyên khoa II Nguyễn Trường Giang, Phó Giám đốc, Trung tâm phẫu thuật Gan mật, Tiêu hóa cho biết, khối u này không chỉ nặng trên 2kg, mà còn xâm lấn mạch máu lớn. Nếu không can thiệp kịp thời, nguy cơ vỡ u, tắc tĩnh mạch cửa, gây suy gan, vỡ giãn tĩnh mạch thực quản và tử vong là rất cao.
Sau hội chẩn chuyên khoa, các bác sĩ quyết định phẫu thuật cắt gan phải nhằm kiểm soát khối u và giảm thiểu biến chứng. Ca mổ kéo dài 4 giờ, khối u nặng khoảng 2,5kg được lấy ra thành công, huyết khối tĩnh mạch cửa được xử trí triệt để. Lượng máu mất chỉ khoảng 400ml, phần lớn nằm trong khối u.
Ca phẫu thuật giúp giảm đau, tránh ngăn nguy cơ vỡ u, đồng thời loại bỏ phần lớn tế bào ung thư. Dù vẫn còn nguy cơ di căn vi thể hoặc tái phát trong song việc loại bỏ được khối u chính kéo dài thời gian sống và mở ra cơ hội điều trị bổ trợ sau mổ.
Theo bác sĩ Giang, nếu tái phát xảy ra muộn, ở thể nhỏ và phát hiện sớm qua tầm soát, thì vẫn có thể can thiệp thêm bằng nhiều phương án khác như phẫu thuật lại, đốt u, nút mạch...
Đáng chú ý, bệnh nhân này có tiền sử viêm gan B – yếu tố nguy cơ cao dẫn tới ung thư gan, nhưng chỉ phát hiện bệnh cách đây khoảng 1 năm. Việc bỏ qua tầm soát định kỳ khiến ung thư được phát hiện muộn, khi u đã rất lớn và gây biến chứng.
Từ trường hợp này, các bác sĩ khuyến cáo người dân, đặc biệt là những người có viêm gan virus (B, C), xơ gan hoặc có yếu tố nguy cơ cần đi khám gan mật định kỳ 6 tháng/lần, làm siêu âm và xét nghiệm AFP (chất chỉ điểm ung thư gan) để phát hiện sớm các tổn thương gan bất thường.
Khi ung thư gan được phát hiện ở giai đoạn sớm, khả năng điều trị triệt căn sẽ cao hơn rất nhiều, chi phí thấp hơn và tiên lượng sống tốt hơn.
Hiện bệnh nhân đang hồi phục tốt sau mổ và sẽ được theo dõi sát sau xuất viện để kịp thời xử lý nếu có dấu hiệu tái phát.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

