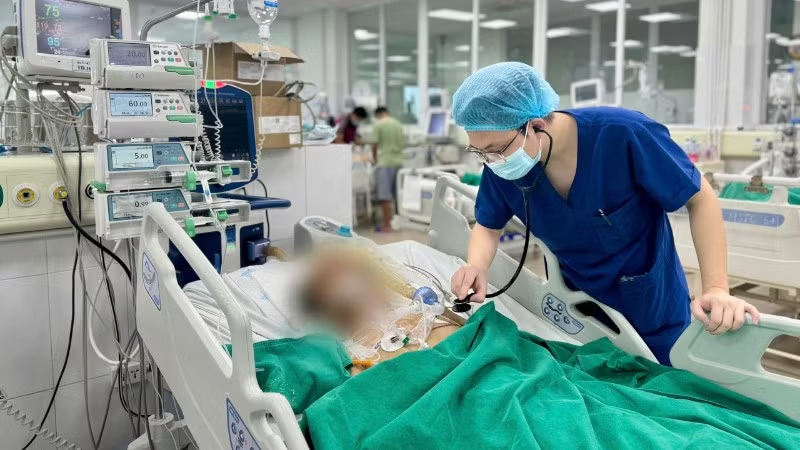
Cụ bà L.T.T, 74 tuổi (trú tại Tuyên Quang) có tiền sử uống rượu kéo dài hơn 10 năm với mức tiêu thụ khoảng 500-700ml/ngày. Dù được chẩn đoán xơ gan từ 10 năm trước, nhưng bà vẫn không từ bỏ thói quen này.
Trước nhập viện khoảng 10 ngày, bệnh nhân bắt đầu mệt mỏi, đau nhức, yếu nửa người, méo miệng – dấu hiệu nghi ngờ đột quỵ não. Tại cơ sở y tế địa phương, bà được chẩn đoán viêm màng não và nhồi máu não trên nền xơ gan nặng.
Sau 3 ngày điều trị không cải thiện, bệnh nhân được chuyển lên Bệnh viện Bệnh Nhiệt đới Trung ương trong tình trạng lơ mơ (Glasgow 11 điểm), phải đặt nội khí quản và thở máy.
Thạc sĩ, bác sĩ Hà Việt Huy, Trung tâm Hồi sức tích cực cho biết: Bệnh nhân nhập viện trong tình trạng suy đa cơ quan rõ rệt. Chụp não cho thấy vùng nhồi máu lớn kèm phù não tiến triển. Dịch não tủy có nhiều bất thường, các chỉ số viêm rất cao. Bệnh nhân cũng bị vàng da nặng, tiểu cầu giảm sâu, rối loạn đông máu nghiêm trọng.
"Đây là ca viêm màng não vi khuẩn phối hợp đột quỵ não, diễn tiến cực kỳ phức tạp do xơ gan mất bù và hệ miễn dịch bị hủy hoại sau nhiều năm nghiện rượu", bác sĩ Huy nói.
Bệnh nhân N.V.C, 53 tuổi (trú tại Bắc Ninh) nhập viện tuyến dưới do thoát vị rốn và được chỉ định phẫu thuật. Tuy nhiên, sau mổ, bệnh nhân nhanh chóng rơi vào tình trạng nhiễm trùng hậu phẫu và sốc nhiễm khuẩn do nền gan xơ nặng, buộc phải chuyển lên Trung tâm Hồi sức tích cực.
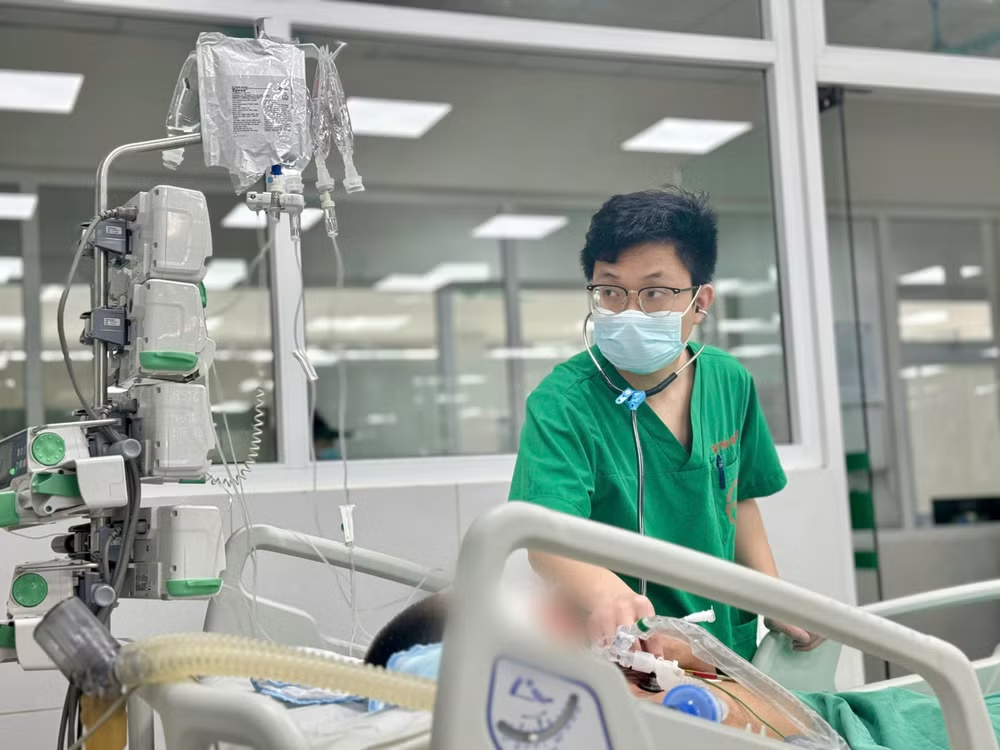
Bệnh nhân có tiền sử uống rượu 10-15 năm, trung bình 300–500ml/ngày. Sau phẫu thuật, bệnh nhân có tình trạng xơ gan nặng nên được chuyển đến Bệnh viện Bệnh nhiệt đới Trung ương. Những ngày đầu bệnh nhân xuất hiện tình trạng sốc nhiễm trùng, tình trạng đang cải thiện dần. Nhưng đến ngày thứ ba, ông đột ngột nôn ra máu ồ ạt, tụt huyết áp nhanh – biểu hiện điển hình của giãn vỡ tĩnh mạch thực quản, biến chứng hay gặp ở người xơ gan.
Chỉ trong thời gian ngắn, bệnh nhân vừa sốc nhiễm khuẩn, vừa sốc giảm thể tích do xuất huyết tiêu hóa. Dù được hồi sức tích cực nhưng tiên lượng rất xấu, gia đình xin cho về.
Có thâm niên uống rượu hơn 20 năm với lượng gần 1 lít mỗi ngày, ông T.V.G, 56 tuổi (Hưng Yên) có tiền sử xơ gan 7 năm trước nhưng không điều trị. 2 ngày trước nhập viện, bệnh nhân xuất hiện khó thở, tụt huyết áp, lơ mơ, phải đặt nội khí quản tại bệnh viện địa phương rồi chuyển lên tuyến trên trong tình trạng sốc nhiễm trùng nặng, cần dùng thuốc vận mạch liều cao.
Kết quả xét nghiệm cho thấy rối loạn đông máu nghiêm trọng, tiểu cầu rất thấp, bilan nhiễm trùng (CRP, Pro-calcitonin) đạt mức tối đa theo ngưỡng máy, kèm theo xuất huyết tiêu hóa. Đây là dấu hiệu điển hình của suy gan mất bù và tổn thương suy đa tạng toàn thân, nguy cơ tử vong rất cao.
Bác sĩ Huy cho hay, ở người xơ gan nặng do rượu, hệ miễn dịch và các cơ chế bảo vệ nội tạng gần như bị xóa sổ. Khi có nhiễm khuẩn hoặc biến chứng tiêu hóa, cơ thể không đủ khả năng chống đỡ.
Vì thế, khi có tình trạng 'sốc chồng sốc' như vừa nhiễm trùng, vừa suy gan cấp, vừa do mất máu, thì quá trình hồi sức cho người bệnh vô cùng khó khăn.
Chuyên gia cảnh báo, người từng được chẩn đoán xơ gan tuyệt đối không được uống rượu, kể cả liều nhỏ. Khi có các dấu hiệu như mệt mỏi kéo dài, phù chân, vàng da, xuất huyết dưới da, thay đổi ý thức... cần chú ý vì đây là tín hiệu báo động đỏ cần đến bệnh viện ngay.
"Xơ gan không điều trị giống như một ngòi nổ sẵn có, chỉ cần một yếu tố kích hoạt như nhiễm trùng hay xuất huyết là có thể dẫn tới biến chứng nguy kịch hoặc tử vong", bác sĩ Huy cảnh báo.
![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)
