M.K chào đời nặng 3kg, nhưng từ khi bé 5 tháng tuổi cho đến nay đã 12 tháng tuổi mà chỉ nặng 6,5kg. Ngoài triệu chứng không tăng cân bé không có biểu hiện gì bất thường nên gia đình không đưa đi khám.
Trước khi nhập viện, M.K xuất hiện ho, khò khè kèm sốt từng cơn, được gia đình đưa vào bệnh viện tuyến cơ sở điều trị. Tuy nhiên, tình trạng trẻ diễn biến nhanh, khó thở tăng dần và được đặt ống nội khí quản, chuyển tuyến tỉnh điều trị.
Tại đây, trẻ được chẩn đoán viêm phế quản phổi, suy tim, theo dõi bệnh cơ tim giãn. Sau 15 ngày thở máy trẻ được cai máy thở, sau đó thở oxy, điều trị kháng sinh, thuốc vận mạch, thuốc hạ áp phổi nhưng tình trạng của trẻ tiến triển chậm và trẻ được chuyển đến Bệnh viện Nhi Trung ương.
Ngày 10/4, bé M.K nhập viện Khoa Nội Tim mạch, Trung tâm Tim mạch - Bệnh viện Nhi Trung ương. Thời điểm nhập viện trẻ tự thở, da môi kém hồng, được các bác sĩ tiến hành kiểm tra nguyên nhân cao huyết áp, suy tim. Kết quả siêu âm tim thấy thành tâm thất dày, chụp MSCT (chụp cắt lớp vi tính) phát hiện hẹp động mạch thận phải bẩm sinh.
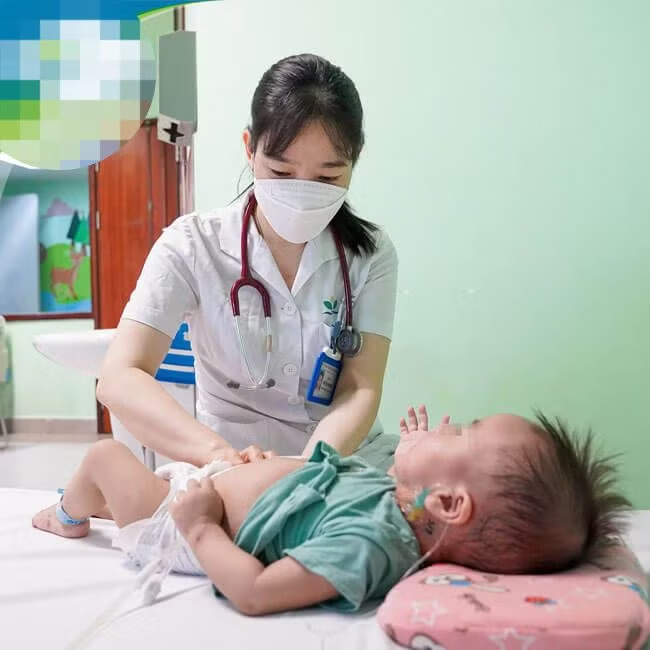 |
| Bệnh nhi được khám lại trước khi xuất viện. |
Tiến sĩ, bác sĩ Nguyễn Thu Hương, Trưởng khoa Thận và Lọc máu, Bệnh viện Nhi Trung ương cho biết bình thường, thận cần được cung cấp đủ máu để bảo đảm chức năng lọc bỏ các chất thải, chất lỏng dư thừa và điều hòa huyết áp.
Khi các động mạch thận bị hẹp sẽ dẫn đến tình trạng thiếu hụt lượng máu giàu oxy tới thận. Lưu lượng máu tới thận giảm làm tăng huyết áp trên toàn bộ cơ thể và gây tổn thương nhu mô thận. Nếu không được điều trị kịp thời, thận phải của bé M.K sẽ có nguy cơ hỏng hoàn toàn.
Chiều ngày 21/4, sau hơn 10 ngày điều trị tại Khoa Nội tim mạch, nhận thấy trẻ toàn trạng ổn định, các bác sĩ đã tiến hành hội chẩn giữa các chuyên khoa: Ngoại tiết niệu, Ngoại tim mạch, Thận và Lọc máu, chẩn đoán hình ảnh…, dưới sự chủ trì của Tiến sĩ, bác sĩ Cao Việt Tùng, Phó Giám đốc Bệnh viện Nhi Trung ương.
Sau khi hội chẩn các bác sĩ quyết định ghép thận tự thân để bảo tồn thận phải cho bệnh nhi.
Thạc sĩ, bác sĩ Lê Anh Dũng, Trưởng khoa Ngoại tiết niệu, Bệnh viện Nhi Trung ương - người trực tiếp ghép thận cho bệnh nhi cho biết, ghép thận tự thân là phương pháp ghép thận cùng một cơ thể, lấy thận của người bệnh ghép lại cho chính họ.
Kỹ thuật này được áp dụng khi cần điều trị bảo tồn thận trong trường hẹp động mạch thận, teo hẹp niệu quản phức tạp, chấn thương cuống mạch máu thận.
Thận sẽ được lấy ra khỏi cơ thể người bệnh để phẫu thuật viên sửa lại các bất thường mạch máu và sau đó ghép lại mạch máu và niệu quản.
Ghép thận tự thân là giải pháp tối ưu khi thận bị tổn thương do chấn thương, tổn thương mạch máu, hẹp động mạch thận. Sau phẫu thuật, người bệnh không phải dùng thuốc thải ghép, thuốc điều trị ức chế miễn dịch, giảm chi phí điều trị.
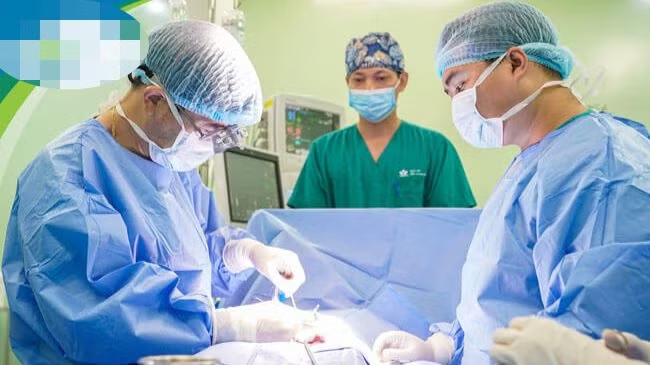
Ca phẫu thuật diễn ra vào ngày 4/5, kéo dài 180 phút. 3 kíp mổ được huy động gồm: kíp mổ lấy thận, kíp rửa thận và kíp ghép thận. Sau khi phẫu thuật đưa thận phải ra ngoài, các bác sĩ rửa thận và tạo hình động mạch thận bằng tĩnh mạch chậu ngoài làm rộng động mạch thận phải.
Tiến sĩ, bác sĩ Nguyễn Lý Thịnh Trường, Giám đốc Trung tâm tim mạch, Bệnh viện Nhi Trung ương, người trực tiếp lấy thận, tạo hình động mạch thận và trồng lại các mạch máu thận vào vị trí mới cho biết: “Chúng tôi đã quyết định ghép thận của trẻ vào một vị trí hố chậu phải để có thể cấp máu đủ cho thận phải do động mạch chủ bị hẹp chỗ xuất phát của động mạch thận phải. Cái khó nhất ở cuộc phẫu thuật này là phải tạo hình làm rộng động mạch thận do hẹp hoàn toàn (đường kính động mạch thận phải khoảng 1,5mm).
Ca ghép thận tự thân đã được thực hiện thành công. Thận ghép sau khi nối mạch máu đã tạo hình được cấp máu đủ.
Sau phẫu thuật, bệnh nhi được chăm sóc đặc biệt trong phòng vô khuẩn tại Khoa Điều trị tích cực Ngoại để kiểm soát các yếu tố nguy cơ như: chảy máu, nhiễm trùng sau ghép thận…
Sau mổ sức khoẻ bé M.K ổn định, tự thở, tỉnh táo, huyết áp trở về bình thường và mọi chỉ số đều rất tốt, trẻ đã được xuất viện sau 10 ngày.
Đây là trường hợp ghép thận tự thân thứ 2 tại được thực hiện thành công tại Bệnh viện Nhi Trung ương. Ca ghép thận tự thân đầu tiên được thực hiện vào năm 2012. Thành công của ca mổ tạo tiền đề để bệnh viện tiếp tục tiến hành ghép thận tự thân cho những bệnh nhân khác trong tương lai.
Gia đình chúng tôi cảm ơn các bác sĩ bệnh viện tuyến tỉnh và Bệnh viện Nhi Trung ương rất nhiều, các bác sĩ đã chăm sóc rất chu đáo và tận tình tìm các phương án tối ưu nhất để cứu sống con.
Mẹ bé M.K











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

