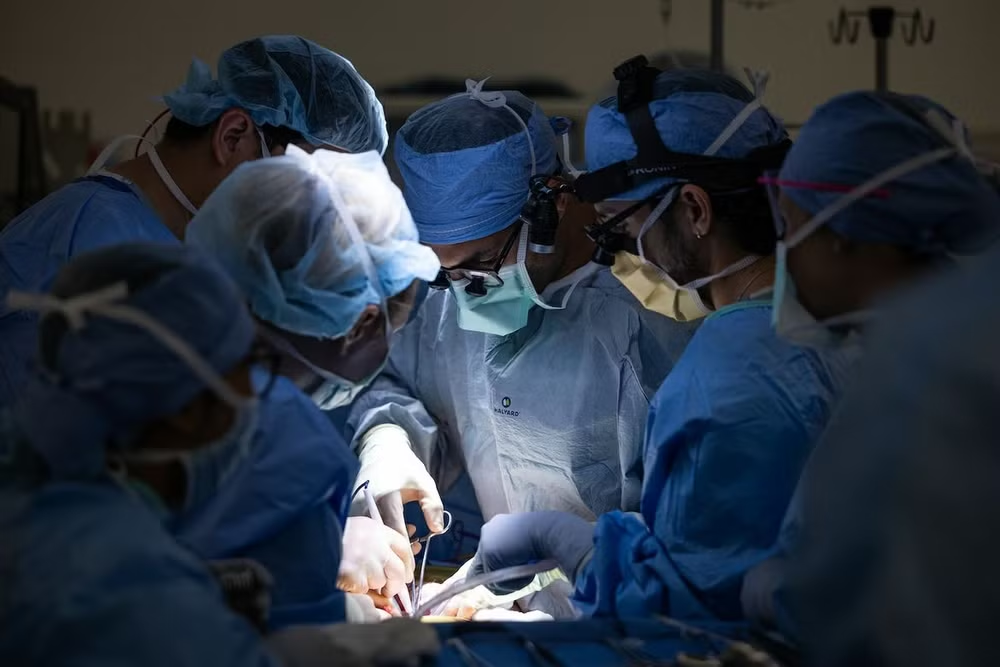
Lần đầu tiên ghép bàng quang thành công trên người
Bệnh nhân trong ca ghép bàng quang lịch sử này là ông Oscar Larrainzar, 41 tuổi, từng phải lọc máu suốt 7 năm, sau khi hai quả thận của ông bị cắt bỏ do ung thư và bệnh thận giai đoạn cuối.
Ông Oscar Larrainzar còn cắt bỏ gần như toàn bộ bàng quang, khiến phần còn lại của bàng quang quá nhỏ, chỉ có thể chứa khoảng 30ml chất lỏng và không còn đủ chức năng tích trữ hay dẫn lưu nước tiểu (khoảng 300ml) như người bình thường.
 |
| Ông Oscar Larrainzarca sau ca ghép bàng quang đầu tiên trên thế giới. (Ảnh: Cesar Sarmiento/UCLA Health) |
Ca phẫu thuật ghép bàng quang kéo dài 8 giờ diễn ra tại Trung tâm Y tế Ronald Reagan UCLA. Sau nhiều năm sống trong tình trạng suy giảm nghiêm trọng chức năng bài tiết, ông trở thành bệnh nhân đầu tiên trên thế giới được thực hiện ca ghép đồng thời thận và bàng quang.
Cuộc phẫu thuật kéo dài 8 tiếng không chỉ giúp ông hồi phục chức năng thận (ngừng lọc máu) mà còn phục hồi khả năng tiểu tiện bình thường.
Ông Oscar Larrainzar, chia sẻ: “Trước ca mổ, tôi cảm thấy như một quả bom nổ chậm vì sức khỏe cứ thế tồi tệ dần. Sau ca phẫu thuật, tôi đã có thể đi tiểu như người bình thường, điều tưởng như không bao giờ có lại được”.
Không chỉ ghép bàng quang, các bác sĩ còn ghép thêm thận từ cùng một người hiến tặng đã chết não. Ngay sau phẫu thuật, chức năng thận của bệnh nhân đã cải thiện rõ rệt, loại bỏ hoàn toàn nhu cầu lọc máu. Nước tiểu được dẫn lưu thành công từ thận mới vào bàng quang ghép, đánh dấu sự hồi phục chức năng bài tiết một cách tự nhiên.
Hy vọng mở ra cho hàng triệu bệnh nhân
Ca phẫu thuật tiên phong này là kết quả của hơn bốn năm nghiên cứu và chuẩn bị. Đội ngũ chuyên gia do TS. Nima Nassiri (UCLA) và GS. Inderbir Gill (USC) dẫn dắt đã dành hàng trăm giờ thực hành và hoàn thiện kỹ thuật.
“Bàng quang là một cơ quan rất phức tạp về cấu trúc và mạch máu, đồng thời nằm ở một vùng đầy thách thức về phẫu thuật – vùng chậu. Việc ghép thành công bàng quang đòi hỏi phải phát triển các kỹ thuật hoàn toàn mới để đảm bảo tưới máu, chức năng cơ học và kiểm soát miễn dịch hậu phẫu”, TS. Nassiri chia sẻ.
Trước đây, những bệnh nhân mất chức năng bàng quang thường được điều trị bằng cách sử dụng một phần ruột để tạo bàng quang nhân tạo, giải pháp tiềm ẩn nhiều rủi ro như nhiễm trùng, rối loạn điện giải và ảnh hưởng đến hệ tiêu hóa.
Phương pháp ghép bàng quang sinh học hứa hẹn mang lại giải pháp tối ưu hơn, phục hồi gần như hoàn toàn chức năng sinh lý của cơ thể.
Đội ngũ bác sĩ đang tiến hành thử nghiệm lâm sàng có kiểm soát tại UCLA, với mục tiêu đánh giá tính an toàn và hiệu quả của kỹ thuật mới này trên quy mô rộng hơn.
Dự kiến, kết quả nghiên cứu sẽ được công bố vào năm 2028. Các nhà nghiên cứu hy vọng phương pháp ghép bàng quang sẽ sớm trở thành một lựa chọn điều trị chuẩn cho các bệnh nhân mất chức năng bàng quang do ung thư, chấn thương hoặc các bệnh lý bẩm sinh.
Ca phẫu thuật thực hiện trong khuôn khổ thử nghiệm lâm sàng nhằm đánh giá tính khả thi của kỹ thuật ghép bàng quang. Trong nghiên cứu này, các bệnh nhân sẽ được chỉ định ghép bàng quang đơn thuần hoặc ghép kết hợp cả thận và bàng quang. Sau phẫu thuật, họ sẽ được theo dõi trong vòng 2 năm để đánh giá hiệu quả, độ an toàn và chức năng của cơ quan ghép.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

