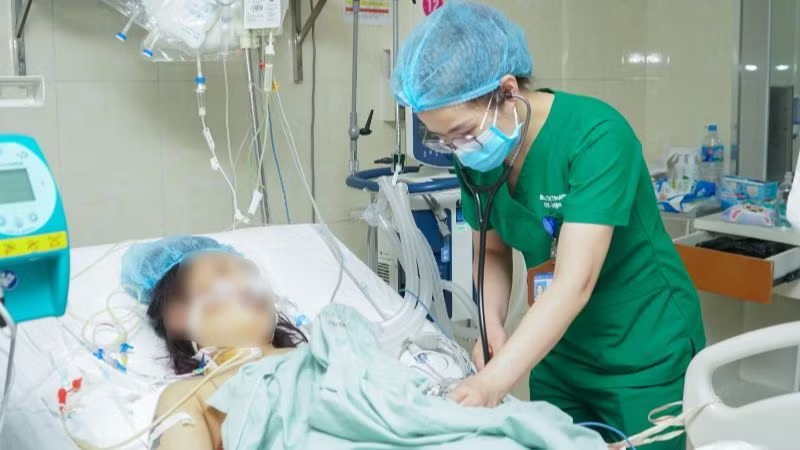
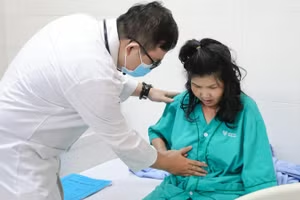
Thạc sĩ, bác sĩ Lê Thị Thương, khoa Hồi sức tích cực nội khoa và Chống độc, Bệnh viện E cho biết, người bệnh nữ (21 tuổi, Bắc Giang) nhập viện trong tình trạng nguy kịch, không tỉnh táo, cơ thể có vết bầm tím, da niêm mạc nhợt, xây xát ở bụng ngực bên phải, vã mồ hôi, thở nhanh, nhịp tim nhanh, huyết áp thấp, có dấu hiệu mất máu cấp do chảy máu trong ổ bụng và tràn máu, tràn khí màng phổi…
Ngay lập tức, các bác sĩ cấp cứu đã nhanh chóng vừa tiến hành hồi sức tích cực tại chỗ, vừa làm các chỉ định cận lâm sàng cho người bệnh để tầm soát tất cả những thương tổn và tiến hành hội chẩn liên chuyên khoa để tìm phương án điều trị giúp bảo đảm an toàn tính mạng cho người bệnh.
Thông qua kết quả cận lâm sàng và hội chẩn liên chuyên khoa, các bác sĩ nhận định đây là ca cấp cứu khẩn cấp, người bệnh bị sốc đa chấn thương nghiêm trọng: chấn thương bụng kín (chảy máu ổ bụng nặng do vỡ gan độ 5 phức tạp); chấn thương ngực kín (gãy xương sườn 5 đến 11 bên phải, tràn máu và khí màng phổi phải, đụng dập nhu mô phổi phải); chấn thương cột sống, ngực, thắt lưng; theo dõi chấn thương sọ não... và có nguy cơ tử vong cao, các bác sĩ đã ngay lập tức chuyển người bệnh lên phòng mổ cấp cứu.
Qua khai thác tiền sử bệnh án, người bệnh ngồi sau xe máy bị tai nạn giao thông do bạn trai đèo tự đâm vào cột điện. Sau tai nạn, người bệnh trong trạng thái lơ mơ, gọi không đáp ứng, rối loạn đại tiểu tiện… người bệnh được đưa vào cấp cứu tại một bệnh viện.
Tại đây, người bệnh được sơ cấp cứu ban đầu và chẩn đoán sốc đa chấn thương (tràn máu, tràn khí màng phổi, vỡ gan độ 5), sau đó người bệnh đã nhanh chóng được chuyển xuống cấp cứu tại Bệnh viện E để được can thiệp chuyên sâu hơn.
Xác định đây là ca bệnh khó, nguy cơ tử vong cao, các bác sĩ cấp cứu đã báo cáo và xin ý kiến chỉ đạo của Tiến sĩ, bác sĩ Nguyễn Công Hựu, Giám đốc Bệnh viện, Trưởng khoa Phẫu thuật tim mạch và lồng ngực, Bệnh viện E; Phó Giáo sư, Tiến sĩ Đỗ Trường Sơn, Trưởng khoa Ngoại tổng hợp, Bệnh viện E; Phó Giáo sư, Tiến sĩ Nguyễn Đức Tiến, Phó Giám đốc Trung tâm Phẫu thuật nội soi, Bệnh viện Hữu Nghị Việt Đức…
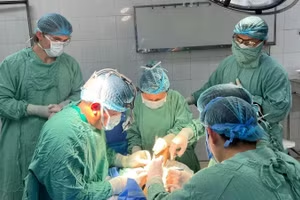
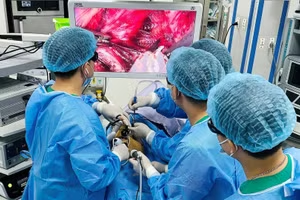
Ca mổ cấp cứu cho người bệnh bị sốc đa chấn thương nhanh chóng được thiết lập với sự tham gia, phối hợp của các chuyên khoa của Bệnh viện E…
Trong phòng mổ, các bác sĩ đã tiến hành phẫu thuật mở ổ bụng người bệnh và phát hiện có khoảng 3.000ml máu tươi lẫn nhiều máu cục trong ổ bụng, vỡ gan độ 5, dập nát hoàn toàn gan phải phân thùy 6, 7, có đường vỡ lan vào gan phân thùy 5, 8, một số mạch phân thùy sau có keo nút mạch. Túi mật đụng dập nhiều phần: đường túi mật, lòng túi mật có ít máu, không thủng...
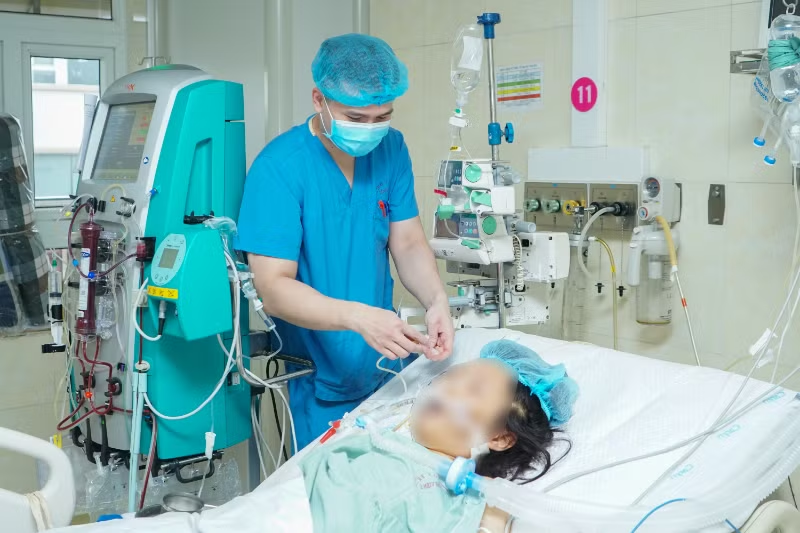 |
| Bệnh nhân được điều trị tích cực tại Bệnh viện E. |
Người bệnh sơ bộ được cầm máu ở vị trí vỡ gan, xử trí cắt gan tổn thương, cắt gan hạ phân thùy 6, 7, cắt túi mật, dẫn lưu đường mật… và nhét gạc cầm máu, đóng bụng rồi nhanh chóng chuyển xuống khoa Hồi sức tích cực nội khoa và chống độc để hồi sức tiếp.
Sau khi tổn thương gan của người bệnh ổn định, các bác sĩ sẽ tiếp tục phẫu thuật xử lý những tổn thương khác cho người bệnh.
Thạc sĩ, bác sĩ Lê Thị Thương giải thích thêm, trước đây khi điều trị những trường hợp đa chấn thương tương tự, các bác sĩ sẽ xử lý đồng thời những thương tổn. Điều này, có thể đưa người bệnh vào tình huống nguy hiểm, đối mặt với nguy cơ tử vong cao, thậm chí tử vong ngay trên bàn mổ.
Nhưng hiện nay, các bác sĩ bệnh viện E đã áp dụng xu hướng quản lý đa chấn thương nặng theo phương án “kiểm soát thiệt hại” nghĩa là, sẽ can thiệp phẫu thuật tối thiểu nhất (cả về thời gian và quy mô) có thể để kiểm soát tổn thương nặng đe doạ tính mạng sau đó hồi sức tích cực (để ổn định các rối loạn sinh lý, cân bằng nội môi đủ để phẫu thuật) và sau đó sẽ tiếp tục được xử lý phẫu thuật triệt để các tổn thương khác. Như vậy, kết quả quản lý đa chấn thương sẽ được tối ưu hơn.
Trong các ca vỡ nội tạng do chấn thương bụng kín thì vỡ gan là nguy hiểm nhất và khó xử lý nhất, khả năng tử vong là rất cao. Theo hiệp hội phẫu thuật chấn thương Hoa Kỳ (AAST), vỡ gan được chia ra thành 6 cấp độ. Ở trường hợp vỡ gan độ 5, bệnh nhân tổn thương nhu mô, thùy gan vỡ lớn hơn 75%, hơn 3 tiểu thùy Couinaud trong một thùy gan, tổn thương mạch máu chính của gan hay các mạch máu lân cận gan.
Theo đánh giá của các bác sĩ Bệnh viện E, đây là một trường hợp vỡ gan độ 5 phức tạp và nặng nề, mất máu số lượng lớn, tính mạng người bệnh đang “ngàn cân treo sợi tóc”.
Đối với các ca tai nạn giao thông được xác định bị vỡ nội tạng, đặc biệt là trường hợp vỡ tạng đặc (gan, thận, lá lách) đều rất nguy hiểm, áp lực nặng nề về thời gian, cần phải được chẩn đoán sớm và phẫu thuật xử trí ngay, nếu chậm trễ hay không đúng hướng, người bệnh tử vong lập tức.

![[Video] Sự thật về nhịn ăn trước khi chụp CT](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7fb0f81e05d40c8b96e3545bed23d3543b63d30ba8d13594af36097ebaaca6a429bfd5df0637b27eba671e94305644a50/avatar-of-video-1174513-3896.png.avif)


![[Video] Gần 317.000 lượt người được khám, chữa bệnh trong dịp nghỉ lễ 30/4-1/5](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbd05c869031f0d537a1583dbeff9f5e24185d293397829d4a49fba82ac6230702401a3dbeb446bbcadbf6b6929af1458981f2e298fd4045d43055c5c6f2c60de02840c738c3066eec1b6c356f07534099cd915dd3edb3252c45014a84cacbeee81/gan-317000-luot-nguoi-duoc-kham-chua-benh-trong-dip-nghi-le-1279.png.avif)

![[Video] Khám, cấp cứu hơn 171.500 lượt người bệnh trong kỳ nghỉ lễ](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbdae5edaa30531ed16ff331f8f3e133a6c63cdeca0d6ffffd7b90cab7e5f1c7483/1111-9553.png.avif)



![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)
