Cuộc sống mới sau ghép gan
Tại Bệnh viện Nhi Trung ương, nhiều ca bệnh lý phức tạp như: ghép gan bất đồng nhóm máu, bệnh lý di truyền, đặc biệt là ghép gan cho bệnh nhi có cân nặng thấp,… đã được thực hiện thành công nhiều năm qua. Nhìn thấy các em khỏe mạnh sau ghép gan, đó là niềm hạnh phúc vô bờ của các cha mẹ và các y, bác sĩ.
4 năm trước, bé H.A (6 tuổi, ở Hà Nội) đã trải qua một cuộc đại phẫu ghép gan để có cuộc sống khỏe mạnh, hạnh phúc bên gia đình như bây giờ.
Lúc mới sinh bé H.A cũng khỏe mạnh như bao đứa trẻ bình thường khác, tuy nhiên, khi bé được hơn 1 tháng tuổi, gia đình sững sờ khi biết con bị bệnh teo mật bẩm sinh. Quá trình xơ gan mật tiến triển sau đó khiến bé nhiều lần xuất huyết tiêu hóa, nguy kịch tính mạng.
Trước tình hình đó, các bác sĩ Bệnh viện Nhi Trung ương đã hội chẩn và chỉ định cho H.A ghép gan, đây là cách duy nhất để cứu sống trẻ. Rất may mắn, sau khi tiến hành làm các xét nghiệm, mẹ của bé H.A có các chỉ số phù hợp để hiến gan cho con. Ca phẫu thuật song song lấy gan của mẹ ghép cho H.A được các y bác sĩ tiến hành vào tháng 2/2020 đầy khó khăn đã thành công tốt đẹp, bé H.A được cứu sống.
Trong lần tái khám vào cuối tháng 9/2024, mẹ H.A chia sẻ, bé H.A sống khỏe mạnh, mọi chức năng gan hoạt động bình thường, bé đến trường đi học và vui chơi như các bạn nhỏ bình thường khác. "Thời điểm con em ghép gan, ranh giới sự sống mong manh lắm, vì lúc đó sức khỏe của con kém lắm rồi, nếu không có các y bác sĩ cứu chữa thì không thể có con như ngày hôm nay", mẹ H.A xúc động tâm sự.
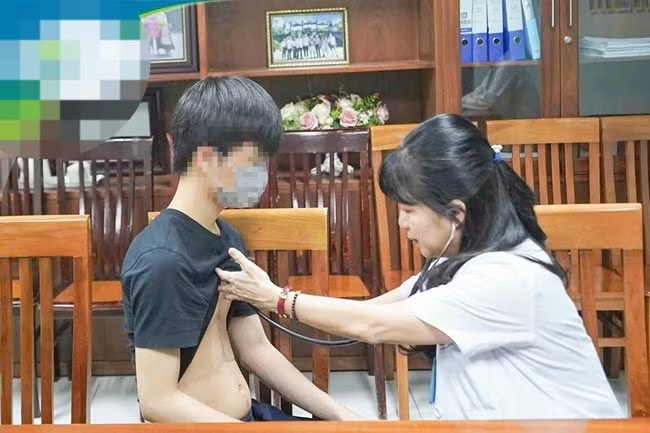
 |
| Bác sĩ khám bệnh cho H.A tại Khoa Gan mật. |
Cũng có mặt tại Khoa Gan mật cùng con tái khám cuối tháng 9 vừa qua, mẹ bé Đ (17 tuổi) vẫn còn nhớ như in cách đây 14 năm khi con vẫy tay gọi “mẹ ơi” qua cửa kính phòng hồi sức sau khi được các bác sĩ ghép gan thành công.
Chị chia sẻ, là người hiến gan cho con, sau 14 năm tôi cảm thấy sức khỏe của mình không bị ảnh hưởng. Gia đình tôi cảm ơn bác sĩ rất nhiều đã giúp con được sinh ra lần hai”.
Phó Giáo sư, Tiến sĩ Phạm Duy Hiền, Phó Giám đốc Bệnh Viện Nhi Trung ương cho biết, trẻ mắc bệnh gan giai đoạn cuối do nhiều nguyên nhân khác nhau. Với người mắc bệnh lý gan giai đoạn này, các biện pháp điều trị mang lại hiệu quả rất thấp, hầu hết đều có nguy cơ dẫn đến tử vong cao. Việc ghép gan là biện pháp duy nhất để cứu sống trẻ.
Do đặc điểm giải phẫu của các bệnh nhi còn chưa trưởng thành và hoàn thiện, cấu trúc mạch máu của trẻ rất nhỏ và dễ sang chấn nên kỹ thuật ghép gan cho trẻ không chỉ đòi hỏi trình độ và tay nghề của các phẫu thuật viên mà còn cần sự kiên trì và quyết tâm.
Trước mỗi cuộc ghép, các nhóm chuyên môn phải cùng nhau tiến hành hội chẩn và bàn bạc cụ thể giữa các chuyên khoa Ngoại, Gan mật, Chẩn đoán hình ảnh, Giải phẫu bệnh, Gây mê, Hồi sức, … nhằm tính toán thật kỹ các đặc điểm giải phẫu, cân nhắc về trọng lượng của mảnh ghép,… để tối ưu hóa kết quả ca phẫu thuật.
Chất lượng sau ghép tương đương thế giới
Từ năm 2025, Bệnh viện Nhi Trung ương triển khai kỹ thuật ghép gan trẻ em. Giáo sư, Tiến sĩ Nguyễn Thanh Liêm là người định hướng và đặt nền móng với sự hỗ trợ của các chuyên gia nước ngoài.
Đầu năm 2021, các y, bác sĩ Bệnh viện Nhi Trung ương đã tiếp nhận kỹ thuật ghép gan từ Bệnh viện Trung ương Quân đội 108. Sau quá trình tiếp cận, phối hợp tham gia từng phần của quy trình kỹ thuật với các chuyên gia trong và ngoài nước, tháng 3/2022, bệnh viện đã làm chủ toàn bộ quy trình kỹ thuật ghép gan cho trẻ em.
Từ ca ghép gan đầu tiên được thực hiện vào năm 2005, bệnh viện đã thực hiện ghép gan thành công cho 66 ca, trong đó có 48 ca ghép bệnh viện tự chủ hoàn toàn về kỹ thuật, Bệnh viện Nhi Trung ương hiện là đơn vị có số ca ghép gan nhi nhiều nhất tại Việt Nam.
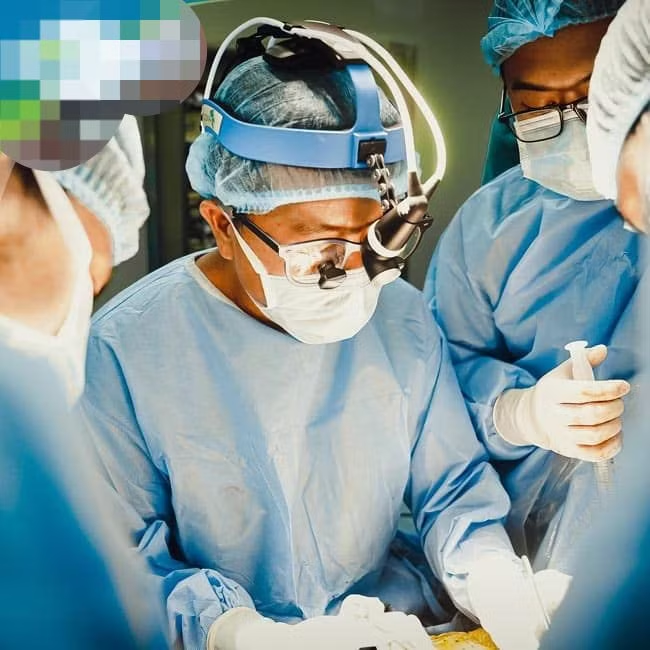 |
| Các bác sĩ Bệnh viện Nhi Trung ương làm chủ hoàn toàn kỹ thuật ghép gan. |
Trong số các ca ghép tại bệnh viện, phần lớn là trẻ nhỏ, bệnh nhi nhỏ tuổi nhất được phẫu thuật ghép gan tại bệnh viện là một bé 9 tháng tuổi, cùng với bệnh nhi có cân nặng thấp nhất (5,6kg) tới nay vẫn giữ kỷ lục là em bé được ghép gan có tuổi đời nhỏ nhất và cân nặng thấp nhất tại Việt Nam.
Phó Giáo sư, Tiến sĩ Phạm Duy Hiền chia sẻ, tới thời điểm này hầu hết các ca ghép gan tại bệnh viện đều có kết quả tốt, sau ghép gan tỷ lệ sống sau 5 năm của trẻ là hơn 90%. Sức khỏe của trẻ sau ghép diễn biến tốt, chức năng khối ghép dần ổn định, có trường hợp trẻ sau ghép gan không cần phải dùng thuốc thải ghép.
Nhờ đó, ngày càng nhiều bệnh nhi được hồi sinh nhờ sự quyết tâm của đội ngũ y, bác sĩ Bệnh viện Nhi Trung ương cùng sự yêu thương của gia đình, người thân đã hiến một phần gan để cứu sống con mình.
Phó Giáo sư, Tiến sĩ Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương cho biết thêm, nhóm bệnh lý gan mật là một trong những nhóm bệnh mà các bác sĩ đang rất khó khăn và trăn trở để có thể xử lý tốt nhất cho trẻ em.
Ghép gan là phương pháp duy nhất để đem lại sự sống cũng như kéo dài thời gian sống, nâng cao chất lượng cuộc sống cho người bệnh. Tuy nhiên, việc thực hiện ghép gan cho trẻ em hiện nay còn nhiều thách thức. Trước hết, đó là tình trạng thiếu tạng ghép và chi phí cho ca ghép gan còn cao. Đồng thời, sau ghép gan người bệnh còn phải dùng thuốc chống thải ghép khá tốn kém, nhiều gia đình không đủ khả năng tài chính để chi trả.
"Chúng tôi rất mong muốn có được sự đồng hành, hỗ trợ nhiều hơn nữa của các cơ quan, tổ chức để có ngày càng nhiều trẻ em được ghép gan, hồi sinh sự sống", Giám đốc Bệnh viện Nhi Trung ương bày tỏ.










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)