
Sáng 12/3, nhân dịp kỷ niệm 10 năm thành lập, Trung tâm Tim mạch, Bệnh viện Nhi Trung ương đã tổ chức Hội nghị “Cập nhật kinh nghiệm chẩn đoán, điều trị tim bẩm sinh phức tạp” và nhận danh hiệu “Trung tâm Tim mạch xuất sắc”.
Hơn 10 nghìn trường hợp được phẫu thuật tim nhi trong 10 năm qua
Sau gần 10 năm phát triển, Trung tâm Tim mạch, Bệnh viện Nhi Trung ương đã đạt được nhiều kết quả rất đáng khích lệ với việc thực hiện hơn 10.000 ca phẫu thuật tim hở, khoảng 5.000 ca phẫu thuật tim kín, gần 7.000 ca can thiệp tim mạch và hơn 2.000 ca can thiệp điều trị rối loạn nhịp cho bệnh nhi.
Giáo sư, Tiến sĩ Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương cho biết, Trung tâm hiện nay cơ sở hàng đầu của khu vực Đông Nam Á về phẫu thuật tim sơ sinh cũng như các bệnh lý tim bẩm sinh phức tạp, với toàn bộ các mặt bệnh cần được phẫu thuật trong thời kỳ sơ sinh đã và đang tiếp tục được tiến hành thường quy, với số lượng hàng năm dao động khoảng 300 ca (số lượng lớn nhất Đông Nam Á), với tỷ lệ tử vong sau phẫu thuật tim sơ sinh năm 2025 chỉ là 6,5%.
"Riêng đối với phẫu thuật tim hở, tỷ lệ này duy trì ở mức 1,8-2,5%, tương đương với nhiều trung tâm tim mạch tại các quốc gia có hệ thống y tế phát triển như Hoa Kỳ, các nước châu Âu, Nhật Bản và Hàn Quốc", Giáo sư Trần Minh Điển cho hay.
Đặc biệt, trong gần 10 năm qua, Bệnh viện Nhi Trung ương đã nhận được sự hỗ trợ rất lớn từ tổ chức Children’s HeartLink. Thông qua sự hợp tác này, nhiều bác sĩ đã được đào tạo trực tiếp bởi các chuyên gia từ Bệnh viện UCS của Hoa Kỳ. Các kiến thức và kỹ thuật được chuyển giao đã thực sự góp phần nâng cao chất lượng điều trị cho trẻ em mắc bệnh tim bẩm sinh tại Việt Nam.

Chia sẻ về thế mạnh lớn nhất và cũng là điểm nhấn nổi bật của Trung tâm Tim mạch hiện nay, Phó Giáo sư, Tiến sĩ Nguyễn Lý Thịnh Trường, Giám đốc Trung tâm cho biết, hiện đơn vị có khả năng phẫu thuật toàn bộ các dạng bệnh tim bẩm sinh, từ những trường hợp đơn giản cho đến các dị tật phức tạp nhất. Đặc biệt, trung tâm có nhiều kinh nghiệm trong điều trị tim bẩm sinh ở trẻ sơ sinh, nhóm bệnh nhân vốn có nguy cơ rất cao và đòi hỏi trình độ chuyên môn cũng như hệ thống hồi sức rất chuyên sâu.
Nhiều bệnh lý tim bẩm sinh có mức độ phẫu thuật phức tạp nhất hiện nay cũng đã được thực hiện thường quy tại trung tâm. Hai nhóm bệnh tiêu biểu thường được nhắc đến là hội chứng thiểu sản tim trái và chuyển gốc đại động mạch có sửa chữa.
Tại Trung tâm Tim mạch, đến nay các bác sĩ đã phẫu thuật cho hơn 60 trường hợp thiểu sản tim trái, đây được xem là số lượng lớn nhất trong khu vực Đông Nam Á. Tỷ lệ tử vong của nhóm bệnh nhân này hiện ở mức khoảng 25%, tương đương với kết quả điều trị của các trung tâm tim mạch hàng đầu trên thế giới, dù điều kiện nguồn lực tại Việt Nam còn hạn chế hơn nhiều.
Đáng chú ý, phần lớn các ca phẫu thuật đều được thực hiện ngay trong giai đoạn sơ sinh, thậm chí có những trẻ chỉ 3-4 ngày tuổi đã phải tiến hành phẫu thuật để cứu sống.

Nhóm bệnh thứ hai có mức độ phức tạp cao là chuyển gốc đại động mạch có sửa chữa. Đây là tình trạng cấu trúc tim và các đại động mạch bị đảo lộn phức tạp, buộc các phẫu thuật viên phải tiến hành tái cấu trúc lại cả hệ thống tuần hoàn. Trong một ca mổ như vậy, bác sĩ không chỉ phải chuyển vị trí các động mạch lớn mà còn phải sửa chữa dòng máu trong các buồng tim.
Tại Bệnh viện Nhi Trung ương, các bác sĩ luôn cố gắng lựa chọn phương án điều trị tối ưu nhất ngay từ lần phẫu thuật đầu tiên, giảm tối đa nguy cơ biến chứng sau mổ, giúp trẻ sau phẫu thuật có thể phát triển gần như bình thường. Trong nhiều trường hợp, dù tổn thương tim ban đầu rất phức tạp, trẻ chỉ cần trải qua một hoặc hai lần phẫu thuật là cấu trúc tim đã được tái tạo gần như hoàn chỉnh.
Một điểm đáng chú ý khác là chi phí điều trị tại Việt Nam thấp hơn rất nhiều so với các nước phát triển.
Với việc được vinh danh lần này, Giám đốc Bệnh viện Nhi Trung ương Trần Minh Điển khẳng định sẽ mở ra cơ hội để Trung tâm Tim mạch, Bệnh viện Nhi Trung ương có thể tham gia sâu hơn vào các hoạt động đào tạo, hỗ trợ chuyên môn cho các đơn vị khác trong nước cũng như tăng cường hợp tác quốc tế trong lĩnh vực tim bẩm sinh.
Không ngừng nâng cao chất lượng chẩn đoán, điều trị bệnh lý tim mạch
Giáo sư, Tiến sĩ Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương cho biết, bệnh tim bẩm sinh và bệnh tim ở trẻ em hiện là một trong những nguyên nhân hàng đầu gây tử vong và để lại di chứng lâu dài tại Việt Nam.
Dù những tiến bộ trong chẩn đoán, phẫu thuật và quản lý điều trị đã mở ra cơ hội sống khỏe mạnh cho nhiều bệnh nhi, thực tế vẫn còn không ít trường hợp chưa được sàng lọc, chẩn đoán và điều trị kịp thời, dẫn đến những hậu quả đáng tiếc.
Hội nghị “Cập nhật kinh nghiệm chẩn đoán, điều trị tim bẩm sinh phức tạp” diễn ra 2 ngày 12-13/3 tại Bệnh viện Nhi Trung ương tổ chức là diễn đàn khoa học quan trọng nhằm cập nhật những tiến bộ mới nhất trong chẩn đoán, phẫu thuật, can thiệp tim mạch, gây mê-hồi sức và chăm sóc toàn diện các bệnh tim bẩm sinh phức tạp.
Ngay trong khuôn khổ hội nghị này, các đồng nghiệp sẽ trình bày một trường hợp can thiệp tim mạch cho một em bé chỉ nặng khoảng 1kg. Đây là một trường hợp rất nặng, trẻ đã có biểu hiện suy hô hấp và suy tim nghiêm trọng. Những ca bệnh như vậy cho thấy mức độ khó và phức tạp trong điều trị tim bẩm sinh ngay từ những ngày đầu đời, đặc biệt ở những trẻ có cân nặng thấp hoặc tình trạng bệnh nặng.
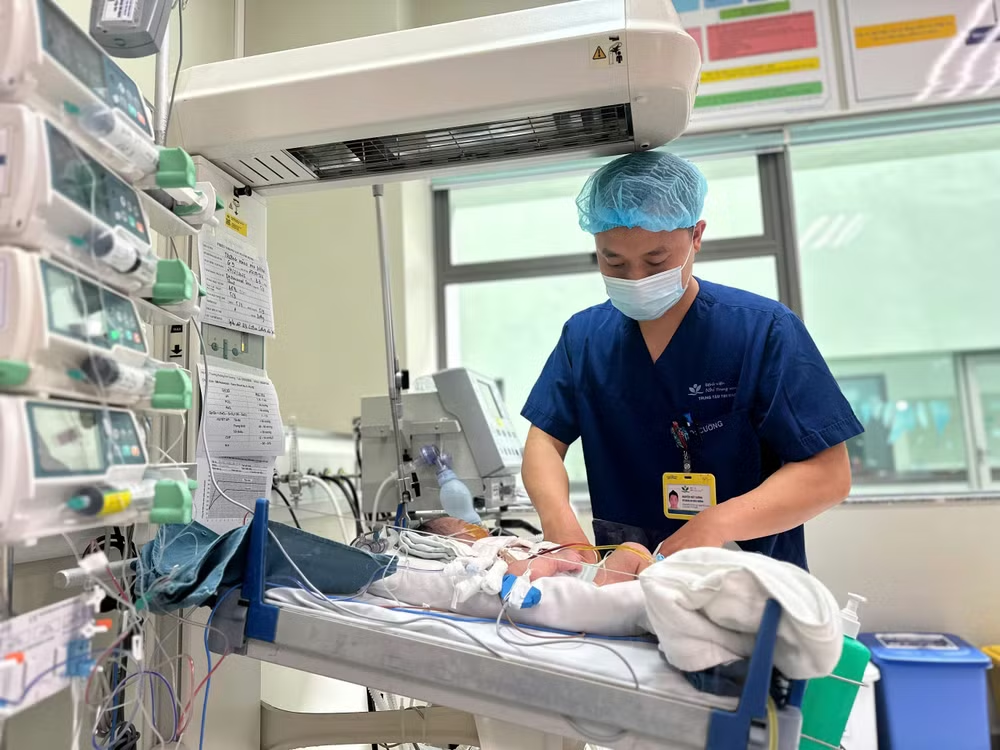
Theo Giáo sư Trần Minh Điển, trẻ mắc bệnh tim bẩm sinh thường có nhiều nguy cơ và biến chứng, đặc biệt ở những trẻ sinh non hoặc có cân nặng thấp. Trung tâm Tim mạch đã tìm kiếm các giải pháp ít xâm lấn hơn. Từ năm 2021, trung tâm đã bắt đầu áp dụng một số kỹ thuật can thiệp tim mạch mới, sử dụng các dụng cụ chuyên dụng để đóng ống động mạch qua đường can thiệp, thay vì phải phẫu thuật mở.
Kỹ thuật này hiện đang được áp dụng tại một số trung tâm lớn trên thế giới và bước đầu đã được triển khai tại Việt Nam. Nhờ phương pháp này, ngay cả những trẻ sơ sinh có cân nặng rất thấp, tình trạng suy hô hấp hoặc suy tim nặng vẫn có thể được can thiệp kịp thời mà không cần phải trải qua phẫu thuật mở.
Tiến sĩ, bác sĩ Cao Việt Tùng, Phó Giám đốc Bệnh viện Nhi Trung ương chia sẻ thêm, trong khi tại nhiều trung tâm trên thế giới, mỗi năm chỉ thực hiện khoảng 400-500 ca phẫu thuật tim bẩm sinh, thì tại Bệnh viện Nhi Trung ương, số ca phẫu thuật có thể lên tới hơn 1.000 ca mỗi năm. Điều này vừa là thách thức nhưng cũng là cơ hội để đội ngũ bác sĩ tích lũy kinh nghiệm lâm sàng phong phú.
"Một kết quả rất rõ ràng là tỷ lệ tử vong sau phẫu thuật tim đã giảm xuống còn khoảng 2-3%, trong khi trước đây tỷ lệ này có thể lên tới khoảng 40% ở một số giai đoạn rất sớm của chuyên ngành", bác sĩ Tùng nói.
Theo Phó Giám đốc Cao Việt Tùng, trong thời gian tới, xu hướng chung của thế giới là giảm tối đa các can thiệp xâm lấn. Một hướng phát triển quan trọng là các thủ thuật can thiệp được thực hiện dưới hướng dẫn của siêu âm tim, hạn chế tối đa việc sử dụng tia X. Điều này giúp giảm phơi nhiễm bức xạ cho bệnh nhi cũng như cho đội ngũ y tế.
Ngoài ra, nhiều kỹ thuật mới như phẫu thuật ít xâm lấn hoặc phẫu thuật nội soi tim mạch cũng đang được triển khai tại các trung tâm lớn trên thế giới. Trong những năm gần đây, Việt Nam cũng đã bắt đầu tiếp cận và từng bước áp dụng các kỹ thuật này.
Tuy nhiên, để hệ thống chăm sóc tim bẩm sinh tại Việt Nam phát triển bền vững, các chuyên gia cho rằng, vẫn còn nhiều vấn đề cần được quan tâm trong thời gian tới như đào tạo nguồn nhân lực chuyên sâu, đặc biệt là đội ngũ phẫu thuật viên và bác sĩ hồi sức tim mạch nhi; cần từng bước xây dựng một hệ thống chăm sóc tim bẩm sinh toàn diện, từ phát hiện sớm trong thai kỳ, điều trị ở giai đoạn sơ sinh và trẻ nhỏ, cho đến theo dõi lâu dài khi bệnh nhân bước vào tuổi trưởng thành.
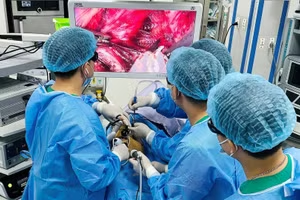
Hội nghị có sự tham gia của 25 báo cáo viên và chuyên gia quốc tế, trên 35 báo cáo viên và chuyên gia trong nước. Chương trình hội nghị bao gồm rất nhiều báo cáo chuyên sâu về kết quả phẫu thuật điều trị tim bẩm sinh phức tạp như chuyển gốc động mạch, thất phải hai đường ra, teo phổi-thông liên thất, tứ chứng Fallot, phẫu thuật tim một thất, phẫu thuật tim ít xâm lấn, đồng thời trình diễn các ca can thiệp tim cấu trúc phức tạp (thay van động mạch phổi qua da; nong van động mạch phổi, điện sinh lý trong điều trị rối loạn nhịp) được truyền hình trực tiếp tại phòng cath lab.
Bên cạnh đó, hội nghị cũng cập nhật toàn bộ chiến lược gây mê-hồi sức tim mạch, hỗ trợ tuần hoàn ngoài cơ thể, định hướng thực hành hồi phục sớm sau phẫu thuật nhằm bảo đảm chất lượng tối ưu cho các em bé mắc bệnh tim bẩm sinh.
Trong 2 ngày hội nghị, các bác sĩ phẫu thuật và diễn truyền hình trực tiếp 4 ca bệnh tim cấu trúc phức tạp.

![[Video] Sự thật về nhịn ăn trước khi chụp CT](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7fb0f81e05d40c8b96e3545bed23d3543b63d30ba8d13594af36097ebaaca6a429bfd5df0637b27eba671e94305644a50/avatar-of-video-1174513-3896.png.avif)


![[Video] Gần 317.000 lượt người được khám, chữa bệnh trong dịp nghỉ lễ 30/4-1/5](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbd05c869031f0d537a1583dbeff9f5e24185d293397829d4a49fba82ac6230702401a3dbeb446bbcadbf6b6929af1458981f2e298fd4045d43055c5c6f2c60de02840c738c3066eec1b6c356f07534099cd915dd3edb3252c45014a84cacbeee81/gan-317000-luot-nguoi-duoc-kham-chua-benh-trong-dip-nghi-le-1279.png.avif)

![[Video] Khám, cấp cứu hơn 171.500 lượt người bệnh trong kỳ nghỉ lễ](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbdae5edaa30531ed16ff331f8f3e133a6c63cdeca0d6ffffd7b90cab7e5f1c7483/1111-9553.png.avif)



![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)

