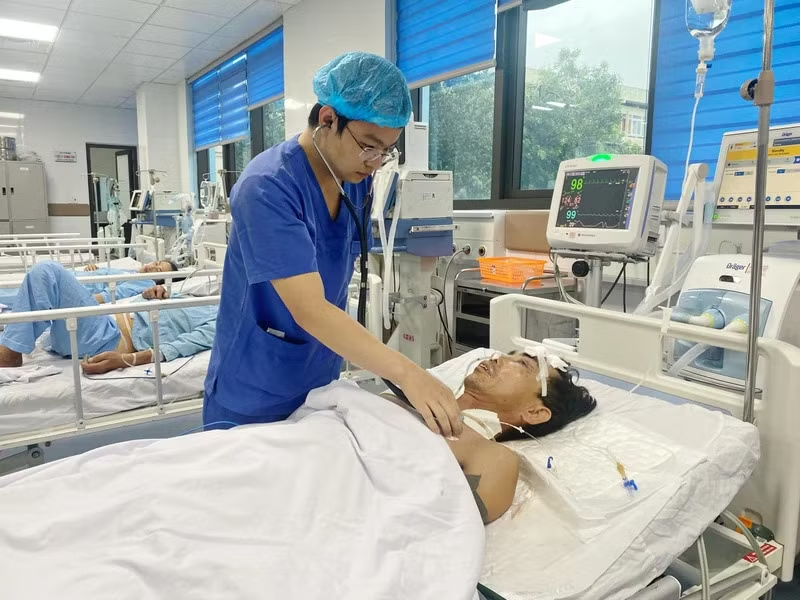
Trước đó, anh Nguyễn Văn K., 52 tuổi, ở huyện Hậu Lộc, tỉnh Thanh Hóa bị cột bê-tông đổ, đè lên người khi đang lao động. Bệnh nhân bị chảy máu vùng lưng, đau nhiều, hoảng loạn, được người nhà đưa đến cơ sở y tế sơ cứu, rồi chuyển đến Bệnh viện đa khoa tỉnh Thanh Hóa cấp cứu.
Tiếp nhận bệnh nhân trong tình trạng rất nguy kịch, sốc mất máu, da niêm mạc nhợt, nhịp thở nhanh, Sp02 không đo được, huyết áp tụt; các bác sĩ tại Trung tâm Cấp cứu Bệnh viện đa khoa tỉnh Thanh Hóa nhanh chóng hồi sức tích cực, dùng vận mạch liều cao ổn định huyết áp cho bệnh nhân, làm một số xét nghiệm lâm sàng.
Hội chẩn cấp cứu liên chuyên khoa nhận định: Bệnh nhân sốc đa chấn thương rất nặng, tổn thương nhiều cơ quan, chấn thương bụng kín, vỡ khung chậu, gãy xương cẳng chân phải, nguy cơ tử vong cao, khẩn trương mổ cấp cứu.
Ê-kíp phẫu thuật tiến hành gây mê nội khí quản, mở ổ bụng bệnh nhân, phát hiện máu tươi lẫn máu cục trong ổ bụng, toàn bộ phúc mạc thành sau 2 bên tụ máu, đụng dập mạc treo trực tràng, đại tràng 2 bên, mạc treo ruột non cách góc hồi manh tràng 20cm rách lớn chảy máu, đụng dập đoạn ruột non tương ứng, qua ổ bụng sờ thấy khung chậu phải vỡ nhiều vị trí.
Sau 2 giờ xử trí, làm việc căng thẳng, các bác sĩ, nhân lực y tế thực hiện thành công ca phẫu thuật, cứu sống bệnh nhân. Tập thể khoa Gây mê hồi sức tiếp tục theo dõi chặt chẽ, hồi sức tích cực cho bệnh nhân, bảo đảm hô hấp, tuần hoàn, truyền máu, huyết tương, sử dụng thuốc điều chỉnh rối loạn đông máu…
Qua hai tuần được điều trị tích cực, chăm sóc đặc biệt, bệnh nhân đã hồi phục sức khỏe, được xuất viện.
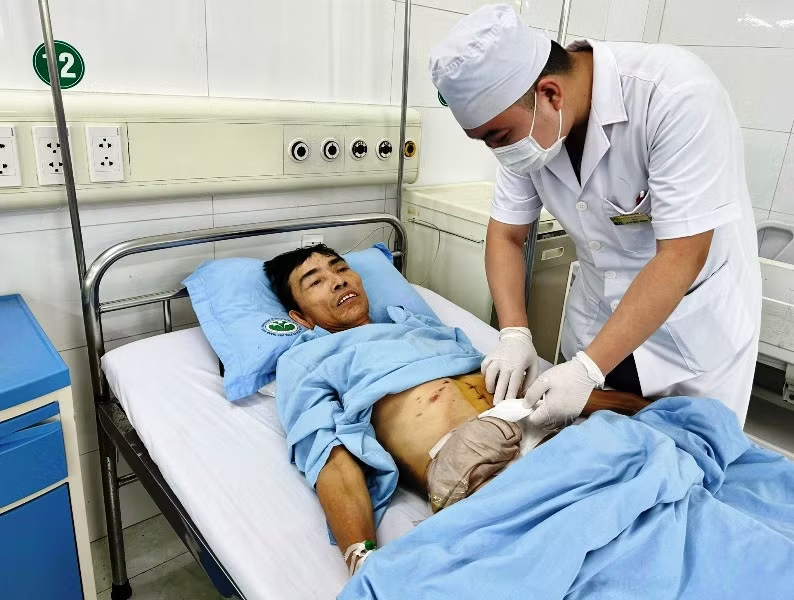 |
| Bác sĩ kiểm tra, chăm sóc bệnh nhân sau phẫu thuật. |
Bác sĩ chuyên khoa II Phạm Gia Thành, Phó trưởng Khoa Ngoại Tổng hợp 1, Bệnh viện đa khoa tỉnh Thanh Hóa chia sẻ: Phẫu thuật chấn thương bụng kín là 1 trong những cấp cứu ngoại khoa khẩn cấp cần phải thực hiện phẫu thuật nhanh chóng, không thể trì hoãn và cần sự phối hợp nhịp nhàng giữa các chuyên khoa để làm giảm nguy cơ tử vong do mất máu cấp, nâng cao hiệu quả cứu sống người bệnh. Đồng thời cần phối hợp hồi sức tốt để ổn định huyết động, tránh những rối loạn nặng phát sinh sau chấn thương và theo dõi xử lý tốt các biến chứng có thể có trong và sau phẫu thuật.
Bệnh nhân Nguyễn Văn K. là 1 trong những trường hợp chấn thương bụng kín rất nặng được cấp cứu thành công tại Bệnh viện đa khoa tỉnh Thanh Hóa.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

