
Theo cơ quan y tế, chị Trịnh Thị P (37 tuổi), ở xã Trường Giang, huyện Nông Cống bị suy thận mạn từ tháng 1-2020, phải chạy thận chu kỳ ba lần/tuần từ tháng 3 và bệnh nhân còn bị nhiễm, phải điều trị viêm gan virus B.
Sau điều trị viêm gan B ba tháng, kết quả xét nghiệm cho phép ghép thận nhưng người nhận thận có hiệu giá kháng thể cao (87%) là khó khăn lớn khi thực hiện ghép thận ở một bệnh viện tuyến tỉnh.
Bệnh viện đa khoa Thanh Hóa đã chuẩn bị kỹ nhân lực, hậu cần, tiên lượng trước và có giải pháp xử trí, ứng phó các kịch bản có thể xảy ra, nhất là sự bùng phát trở lại của virus viêm gan B. Tất cả các thành viên trong ê-kíp ghép thận của bệnh viện cũng được sàng lọc, điều trị trước ghép.
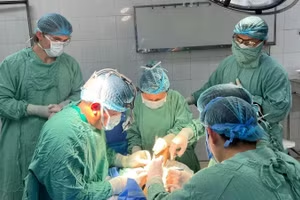
Sáng 26-11, bệnh nhân đã được ghép thận thành công từ người cho là bố đẻ bởi các phẫu thuật viên của bệnh viện dưới sự giám sát của các chuyên gia của Trung tâm Ghép tạng, Bệnh viện Hữu nghị Việt Đức.
Ca bệnh thứ 2 là anh Đỗ Xuân V. (27 tuổi) đến từ phường An Hưng, thành phố Thanh Hóa bị suy thận từ tháng 6-2020, phải chạy thận nhân tạo chu kỳ ba lần/tuần. Người cho thận là mẹ đẻ mang nhóm máu A, Rh (+), còn người nhận thận mang nhóm máu A, Rh (-).
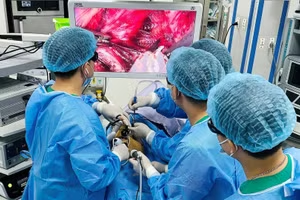
Qua khảo sát, đánh giá chức năng thận cho thấy, cả hai bên thận của người hiến đều có hai động mạch, gồm một động mạch chính và một động mạch phụ. Đây là thách thức lớn với kíp phẫu thuật vì quá trình phẫu thuật nội soi lấy thận, rửa, ghép thận sẽ gặp nhiều khó khăn, đòi hỏi các phẫu thuật viên thật thành thạo kỹ năng, thận trọng, tỉ mỉ khi phẫu thuật.
Việc chờ đợi, kết nối từ người cho thận có cùng nhóm máu A, Rh(-) để ghép cho bệnh nhân Đỗ Xuân V. là điều dường như không thể vì đây là nhóm máu hiếm, chỉ khoảng 0,1% dân số Việt Nam mang nhóm máu này.
Trước sự tin tưởng của gia đình bệnh nhân, ê-kíp phẫu thuật của Bệnh viện đa khoa tỉnh Thanh Hóa đã tiến hành ca ghép thận thành công cùng trong ngày 26-11. Sau ghép thận, các bệnh nhân được chăm sóc, theo dõi chặt chẽ diễn biến, tình trạng bệnh; sức khỏe dần ổn định, các chỉ số xét nghiệm của thận ghép và cận lâm sàng khác trong giới hạn bình thường, được giới chuyên môn cho phép xuất viện
Theo Giám đốc Bệnh viện, BS CKII Lê Văn Sỹ, Bệnh viện đa khoa tỉnh Thanh Hóa là bệnh viện tuyến tỉnh thứ 2 trên địa bàn cả nước được Bộ Y tế công nhận đủ điều kiện thực hiện kỹ thuật lấy, ghép thận từ người cho sống và người cho chết não.
Hơn hai năm vượt khó, làm chủ công nghệ, kỹ thuật cao, tập thể bệnh viện đã thực hiện thành công 12 ca ghép thận từ người cho sống cùng huyết thống, khác huyết thống, khác nhóm máu, từ người cho chết não và đã áp dụng ngay kỹ thuật lấy thận người cho bằng phương pháp phẫu thuật nội soi.
Thành công trên là cả một quá trình chuẩn bị, nỗ lực cố gắng của tập thể y, bác sĩ bệnh viện, trong đó có ê-kíp được đào tạo tại Bệnh viện Hữu nghị Việt Đức luôn bám sát chuyên môn, chủ động học hỏi, làm chủ kỹ thuật, công nghệ.
Thực hiện kỹ thuật ghép thận thành công tại Bệnh viện đa khoa tỉnh Thanh Hóa giúp người bệnh được thụ hưởng các dịch vụ, kỹ thuật y tế hiện đại, chuyên sâu ngay tại địa phương, giảm chi phí khi phải chuyển lên tuyến T.Ư điều trị.

![[Video] Sự thật về nhịn ăn trước khi chụp CT](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7fb0f81e05d40c8b96e3545bed23d3543b63d30ba8d13594af36097ebaaca6a429bfd5df0637b27eba671e94305644a50/avatar-of-video-1174513-3896.png.avif)


![[Video] Gần 317.000 lượt người được khám, chữa bệnh trong dịp nghỉ lễ 30/4-1/5](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbd05c869031f0d537a1583dbeff9f5e24185d293397829d4a49fba82ac6230702401a3dbeb446bbcadbf6b6929af1458981f2e298fd4045d43055c5c6f2c60de02840c738c3066eec1b6c356f07534099cd915dd3edb3252c45014a84cacbeee81/gan-317000-luot-nguoi-duoc-kham-chua-benh-trong-dip-nghi-le-1279.png.avif)

![[Video] Khám, cấp cứu hơn 171.500 lượt người bệnh trong kỳ nghỉ lễ](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbdae5edaa30531ed16ff331f8f3e133a6c63cdeca0d6ffffd7b90cab7e5f1c7483/1111-9553.png.avif)



![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)
