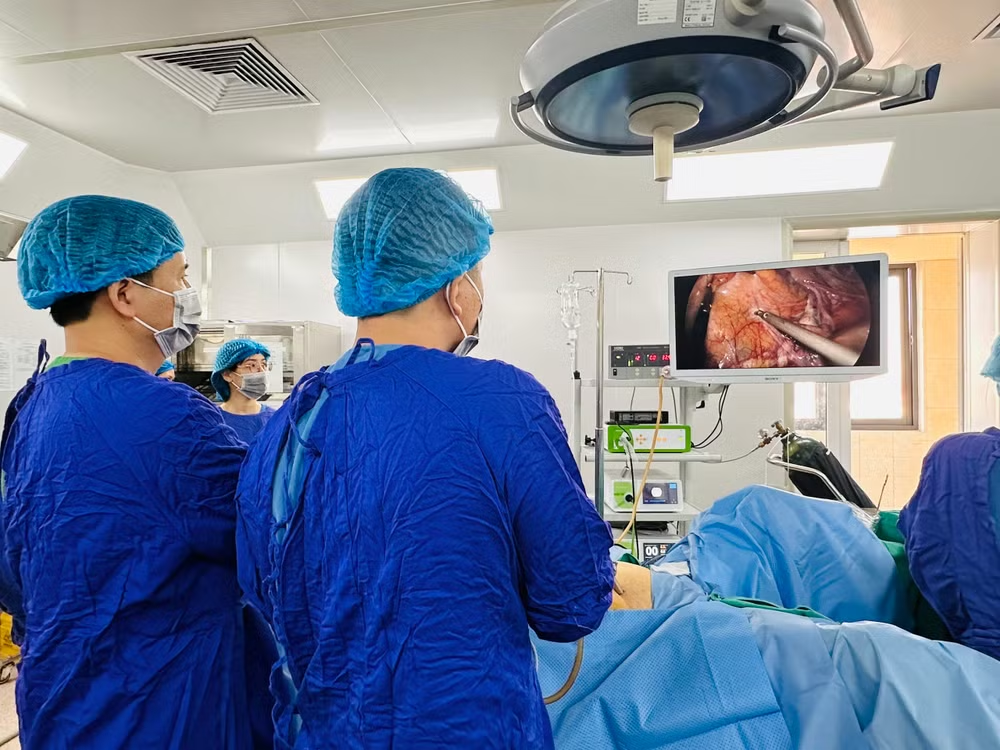
Kết quả nội soi đại trực tràng của bệnh nhân Phạm Thị N. (73 tuổi) cho thấy khối u sùi đại tràng Sigmoid. Kết quả giải phẫu bệnh sinh thiết u qua nội soi cho thấy: Ung thư biểu mô tuyến biệt hóa vừa. Trên hình ảnh chụp cắt lớp vi tính và cộng hưởng từ cho thấy khối u đoạn cuối đại tràng Sigmoid, đã thâm nhiễm lớp mỡ lân cận và gan trái có một khối di căn kích thước 1,5cm.
Sau hội chẩn đa chuyên khoa, các bác sĩ tại Bệnh viện Ung bướu Hà Nội đã thống nhất phẫu thuật sau đó điều trị bổ trợ bằng hóa chất kết hợp điều trị đích là phương án tối ưu dành cho người bệnh
Về giải phẫu, gan là tạng ở tầng trên ổ bụng còn đoạn cuối đại tràng Sigmoid nằm ở tầng dưới ổ bụng, trước đây khi chưa có phẫu thuật nội soi kỹ thuật mổ mở truyền thống sẽ rạch da từ mũi ức qua rốn (dài khoảng 30cm) để có thể thực hiện phẫu thuật cắt hai tạng tại hai khu vực trong ổ bụng. Đây là kỹ thuật xâm lấn rộng, gây nhiều tổn thương, đau đớn và chậm hồi phục cho người bệnh.
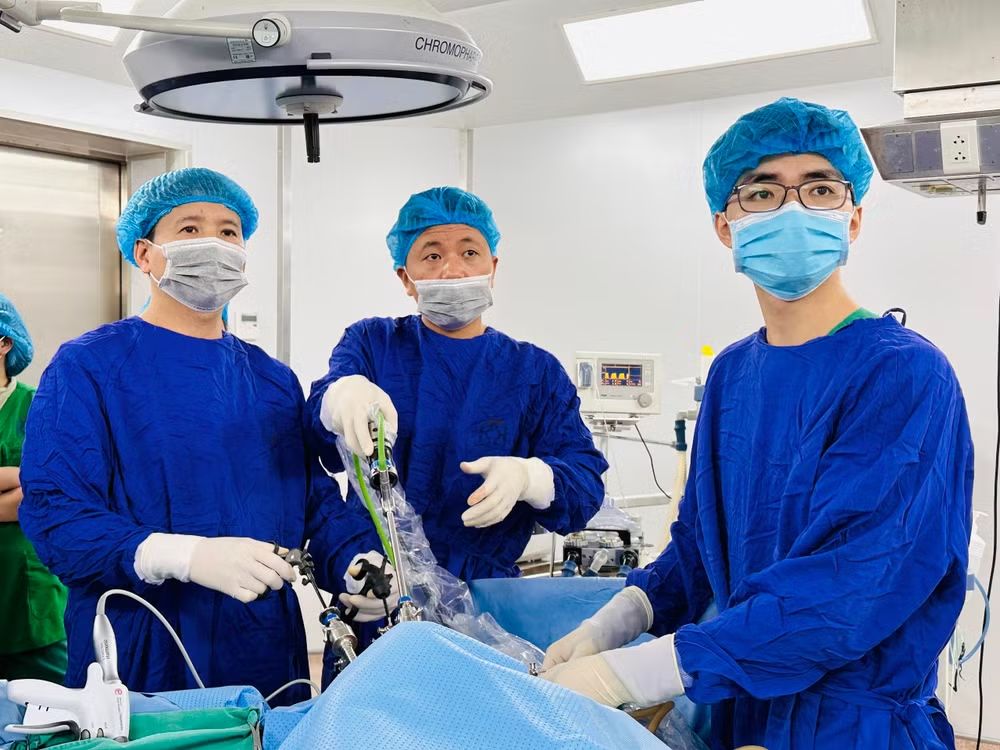 |
| Các bác sĩ thực hiện ca phẫu thuật. |
Đối với phẫu thuật nội soi thông thường, một đường mổ dài 5cm sẽ được mở sau khi cắt gan và cắt đại trực tràng, để thực hiện lấy bệnh phẩm và nối hai đầu của đại tràng phục hồi lại lưu thông cho ống tiêu hóa. Đường mổ này đã nhỏ hơn tuy nhiên vẫn để lại sẹo và những đau đớn nhất định cho người bệnh.
Đối với trường hợp bác N., các bác sĩ khoa Ngoại Tổng hợp đã ứng dụng kỹ thuật NOSE (Natural Orifice Specimen Extraction) thực hiện qua phẫu thuật nội soi cắt đoạn đại trực tràng, vét hạch rộng rãi và cắt hạ phân thùy II gan trái đồng thời lấy bệnh phẩm qua đường tự nhiên.
Ca mổ diễn ra thuận lợi trong 180 phút. Sau mổ khoảng 6 giờ, bệnh nhân có thể ngồi dậy và sau 24 giờ được hướng dẫn tập đi, phục hồi chức năng.
Bác sĩ chuyên khoa II Lê Văn Thành, Phó giám đốc Bệnh viện Ung bướu Hà Nội, kiêm trưởng khoa Ngoại Tổng hợp cho biết: Phẫu thuật NOSE là mảng ghép tiếp theo của phẫu thuật xâm lấn tối thiểu ở bệnh nhân ung thư đại trực tràng.
Phương pháp này có hai điểm mấu chốt:
Thứ nhất là phải thực hiện miệng nối tiêu hóa trong ổ bụng, là kỹ thuật khó, cần phẫu thuật viên có kinh nghiệm. Tuy nhiên, phương pháp có nhiều ưu điểm như hạn chế tối đa co kéo ruột, dễ dàng kiểm soát chiều nhu động ruột, mạc treo và đánh giá tình trạng miệng nối trong quá trình nội soi.
Thứ hai là lấy bệnh phẩm qua đường tự nhiên, do đó phải có biện pháp che chắn, bọc khối u cẩn thận để tránh nhiễm trùng và cấy tế bào ung thư trong ổ bụng cũng như vị trí lấy bệnh phẩm.
So với phẫu thuật nội soi thông thường, phẫu thuật NOSE giảm đau sau mổ tốt hơn, vận động sau mổ và phục hồi sớm hơn, bên cạnh đó, người bệnh gần như không có sẹo mổ do đó bảo đảm tính thẩm mỹ hơn.
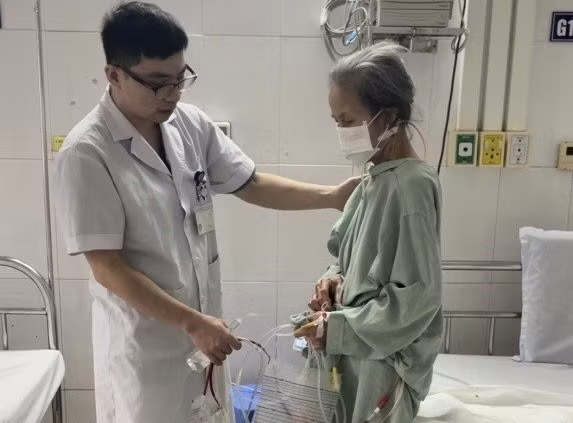 |
| Bệnh nhân có thể đứng dậy vận động nhẹ nhàng sau mổ 24h. |
Trên cơ sở thành công của ca phẫu thuật NOSE ở bệnh nhân ung thư đại trực tràng, các bác sĩ được trang bị thêm “vũ khí” trong cuộc chiến chống ung thư mà vẫn làm giảm được những tổn thương và đau đớn do phẫu thuật gây ra cho người bệnh.
Bệnh viện Ung bướu Hà Nội sẽ áp dụng rộng rãi hơn kỹ thuật này ở bệnh nhân phẫu thuật nội soi cắt gan, dạ dày, thận… trong thời gian tới nhằm ứng dụng tiến bộ y học giúp mang lại song song cả hiệu quả điều trị và chất lượng cuộc sống cho người bệnh.







![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)
![[Video] Mẹ bầu có được chụp chiếu khi mang thai?](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cbbd1eaab74b7545946a747dc37eddefbaddaa7052c7f7b2a46c9a3a2951e64af/avatar-of-video-1169949-1805.png.avif)

