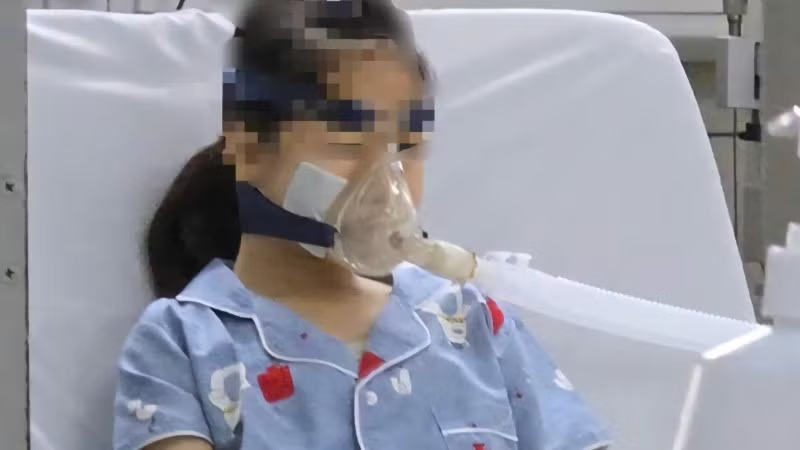
Bệnh nhân rơi vào biểu hiện hiếm gặp của người mắc Lupus ban đỏ hệ thống
Mới được chẩn đoán mắc Lupus ban đỏ hệ thống (SLE), bệnh nhi nữ 14 tuổi được điều trị ổn định tại một cơ sở y tế. Tuy nhiên, sau khi ra viện 3 ngày, bệnh nhi bắt đầu ho máu đỏ tươi liên tục kèm ít đờm và sốt 37,5-38 độ C.
Sau vài tiếng, trẻ khó thở và rất mệt, được người nhà đưa vào cấp cứu tại Trung tâm Nhi khoa, Bệnh viện Bạch Mai trong tình trạng suy hô hấp (SpO2 80%), suy tuần hoàn (chi lạnh, mạch 150 chu kỳ/phút, huyết áp 90/60 mmHg) và thiếu máu nặng (hemoglobin lúc vào viện: 40 g/L).
Bác sĩ Phạm Công Khắc và ê-kíp cấp cứu nhận định bệnh nhân có biến chứng chảy máu phế nang lan tỏa (DAH).
"Đây là một biểu hiện hiếm gặp, chỉ khoảng 2% số ca SLE ở trẻ em. Khi xảy ra, DAH thường diễn tiến rất nhanh gây suy hô hấp cấp, thiếu máu nặng và có thể tử vong nếu không được điều trị kịp thời", bác sĩ Khắc cho biết.
Tuy nhiên, tình trạng suy hô hấp và huyết động không ổn định của trẻ khiến nhóm bác sĩ không thể chờ đợi nội soi phế quản để chẩn đoán DAH.
Bác sĩ Mai Thành Công - một trong những bác sĩ quản lý nhóm bệnh nhân tự miễn của Trung tâm Nhi khoa chia sẻ, nếu điều trị DAH do SLE quá muộn, trẻ có thể tử vong nhanh chóng. Nhưng nếu là chảy máu phổi do nhiễm trùng, việc sử dụng thuốc ức chế miễn dịch liều cao có thể khiến tình trạng nhiễm trùng của cháu bé thêm trầm trọng.
"Tình trạng bệnh nhân rất nguy kịch. Bệnh nhân ho máu đỏ tươi liên tục. Kết quả chụp X-quang ngực có tổn thương mờ thâm nhiễm cả hai phổi, CT có hình kính mờ lan tỏa, đông đặc, dày vách phế nang phù hợp với hình ảnh của chảy máu phế nang lan tỏa. Nồng độ bổ thể C3, C4 giảm sâu, hiệu giá kháng thể anti-dsDNA tăng rất cao cho thấy bệnh lupus đang hoạt động mạnh", bác sĩ Công chia sẻ.
Với những dữ kiện trên, các bác sĩ phải ra quyết định điều trị ngay lập tức. Phác đồ methylprednisolone liều cao kết hợp cyclophosphamide tĩnh mạch được lựa chọn. Đây là lựa chọn kinh điển cho các trường hợp lupus hoạt động mạnh có tổn thương cơ quan đe dọa tính mạng như DAH, tổn thương thần kinh trung ương hay viêm thận nặng.
Việc đưa ra quyết định này đòi hỏi sự cân nhắc kỹ lưỡng về nguy cơ và lợi ích, đặc biệt ở một bệnh nhi 14 tuổi. Bởi vì bệnh nhân có thể gặp những nguy cơ như ức chế tủy xương, nhiễm trùng, độc tính trên cơ quan sinh sản.
Tuy nhiên, lợi ích lớn nhất chính là cứu sống bệnh nhân trong giai đoạn cấp và kiểm soát hoạt động bệnh của lupus nên các bác sĩ đã quyết tâm cứu chữa.
Vào ngày thứ năm điều trị, bệnh nhân hết khó thở và hết ho máu, không cần hỗ trợ bằng máy thở, đặc biệt là cháu cắt sốt sau khi điều trị thuốc ức chế miễn dịch.
Thành công từ việc nhận diện sớm tình trạng bệnh lý
Thành công của ca bệnh là nhờ vào việc các bác sĩ nhận diện sớm một biến chứng cực kỳ hiếm gặp nhưng đe dọa tính mạng là chảy máu phế nang lan tỏa trong bệnh lupus ban đỏ hệ thống, ngay cả khi chưa thể nội soi phế quản.
Đồng thời, các bác sĩ phân biệt được chảy máu phế nang lan tỏa với chảy máu phổi do nhiễm trùng ở một bệnh nhân đang sử dụng các thuốc ức chế miễn dịch. Đây là một bước vô cùng quan trọng trong điều trị vì hướng xử trí hoàn toàn khác nhau và việc xử trí nhanh chóng và quyết đoán giúp cứu sống bệnh nhi đang suy đa cơ quan.
Đến nay, bệnh nhi đã phục hồi tốt, ra viện ổn định và tiếp tục điều trị ngoại trú theo phác đồ điều trị lupus ban đỏ hệ thống. Đây là một kỳ tích khi bệnh nhân chỉ là một trong khoảng một nửa số ca lupus có biến chứng chảy máu phế nang lan tỏa được cứu sống.
Tiến sĩ, bác sĩ Nguyễn Thành Nam, Giám đốc Trung tâm Nhi khoa nhận định đây là một thí dụ điển hình cho thấy sự phức tạp và mức độ nguy hiểm của lupus ban đỏ hệ thống ở trẻ em, đặc biệt là biến chứng chảy máu phế nang lan tỏa (DAH) - một biến chứng cực kỳ hiếm gặp và có tỷ lệ tử vong cao tới 50%.
"Ca bệnh này đã cung cấp cho chúng tôi những kinh nghiệm quý báu để tiếp tục nâng cao năng lực trong việc xử lý các trường hợp phức tạp, hiếm gặp, khẳng định vai trò của Trung tâm Nhi khoa”, bác sĩ Nam nói.
Phó Giáo sư, Tiến sĩ Đào Xuân Cơ, Giám đốc Bệnh viện Bạch Mai nhấn mạnh, ca bệnh này không chỉ là thành tựu y khoa mà còn là nguồn động lực to lớn, tiếp thêm sức mạnh để các y, bác sĩ tiếp tục phấn đấu, nâng cao chất lượng khám chữa bệnh, xứng đáng với niềm tin của nhân dân và vị thế của một bệnh viện tuyến cuối.







![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)
![[Video] Mẹ bầu có được chụp chiếu khi mang thai?](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cbbd1eaab74b7545946a747dc37eddefbaddaa7052c7f7b2a46c9a3a2951e64af/avatar-of-video-1169949-1805.png.avif)

