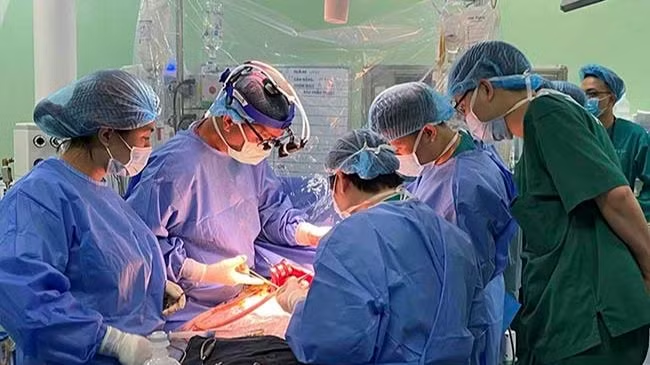
Nhiều bệnh nhi được hồi sinh nhờ kỹ thuật ghép gan
Tháng 3/2022, Bệnh viện Nhi Trung ương xuất sắc làm chủ hoàn toàn kỹ thuật ghép gan trẻ em, mở ra những sự sống mới cho các bệnh nhi đang cận kề “cửa tử”.
Các bác sĩ Bệnh viện Nhi Trung ương không thể quên được ca ghép gan vô cùng ấn tượng cho bé trai bé trai B.A (9 tháng tuổi, ở Lâm Đồng) vào đúng thời điểm Hà Nội đối mặt với dịch Covid-19 tháng 3/2022, cũng là khi sự sống của bé B.A chỉ còn tính bằng ngày.
Theo PGS, TS Nguyễn Phạm Anh Hoa, Trưởng Khoa Gan Mật, Bệnh viện Nhi Trung ương, teo mật bẩm sinh là bệnh lý hiếm gặp của gan và đường mật. Tỷ lệ mắc bệnh vào khoảng 1/10.000 trẻ sơ sinh sống.
Đây là bệnh khiến toàn bộ hệ thống đường mật trong và ngoài gan đều bị tổn thương gây xơ gan mật với các hậu quả nặng nề. Tuy được phẫu thuật nối mật-ruột (phẫu thuật Kasai), một số trẻ teo mật bẩm sinh vẫn có tình trạng xơ gan mật tiến triển và cần có chỉ định ghép gan điều trị.
Và khi sự sống của bé B.A chỉ còn được tính bằng ngày, ca ghép gan đã diễn ra với sự phối hợp chặt chẽ, nhịp nhàng của nhiều chuyên gia ở các khoa Gan mật, Ngoại tổng hợp, Gây mê, Hồi sức ngoại, Trung tâm xét nghiệm cận lâm sàng, Ngân hàng máu, Chẩn đoán hình ảnh…
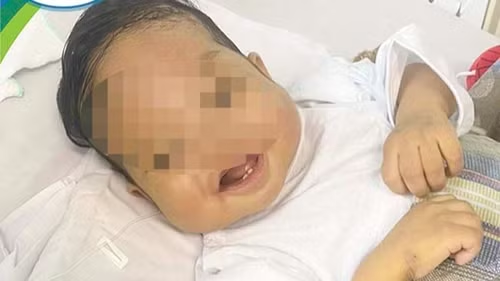 |
| Bé B.A hồi sinh sau ca ghép tạng. |
Vào ngày 14/3, sau 9 giờ căng thẳng, PGS, TS Phạm Duy Hiền, Phó Giám đốc Bệnh viện Nhi Trung ương và ê-kíp phẫu thuật đã ghép gan cho bé thành công, giúp bé trai nhỏ nhắn tìm lại sự sống. Cũng chính giờ phút ấy, một phần gan của người cha hiến gan cho con đã hồi sinh trong cơ thể bé.
Sau phẫu thuật, bệnh nhi được chăm sóc đặc biệt trong phòng vô khuẩn tại Khoa Điều trị tích cực Ngoại khoa, Bệnh viện Nhi Trung ương. Kể từ khi ra viện, cháu dần ổn định sức khỏe và hòa nhập với cuộc sống thường nhật.
Thành công của ca ghép gan hoàn toàn tự chủ về mặt kỹ thuật này đã mang lại nguồn động lực to lớn cho các bác sĩ Bệnh viện Nhi Trung ương tiếp tục toàn tâm, toàn trí nâng cao trình độ chuyên môn, nỗ lực thực hiện nhiều ca ghép gan hơn nữa để cứu sống các cháu bé mắc bệnh hiểm nghèo.
Trường hợp bé H.P (Bắc Giang) cũng mắc căn bệnh nguy hiểm về gan mật, ghép gan là con đường duy nhất để chữa trị cho bé. Sau khi các bác sĩ Khoa Gan mật, Bệnh viện Nhi Trung ương thực hiện thăm khám và chỉ định làm các xét nghiệm để có thể tìm ra người thân trong gia đình có chỉ số phù hợp hiến 1 phần gan cho H.P, thì may thay cậu của bé có chỉ số phù hợp và tình nguyện hiến 1 phần gan của mình để mang lại hy vọng sống cho cô cháu gái bé bỏng.
Ca phẫu thuật kéo dài hơn 10 giờ đồng hồ đã gặt hái được trái ngọt khi bé gái được ghép gan thành công, cả ê-kíp ghép và gia đình vỡ òa trong hạnh phúc.
Chinh phục kỹ thuật ghép tạng khó nhất
Ghép gan là một trong những kỹ thuật khó bậc nhất của ghép tạng, đòi hỏi khắt khe về trình độ chuyên môn lẫn kỹ thuật và sự phối hợp nhuần nhuyễn đa chuyên ngành như: Ngoại khoa, gan mật, tiêu hóa, hồi sức, gây mê, truyền nhiễm, giải phẫu bệnh…
Theo PGS, TS Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương: Từ năm 2005, dưới sự chỉ đạo của GS, TS Nguyễn Thanh Liêm, Bệnh viện Nhi Trung ương đã tiến hành những ca ghép gan trẻ em đầu tiên với sự giúp đỡ của rất nhiều các cá nhân, tổ chức, chuyên gia đến từ Hàn Quốc, Đài Loan (Trung Quốc) và gần đây nhất là sự giúp đỡ nhiệt tình từ các chuyên gia đến từ Bệnh viện Trung ương Quân đội 108.
Trong quá trình hợp tác, đào tạo chuyển giao kỹ thuật ghép gan của Bệnh viện Trung ương Quân đội 108 cho Bệnh viện Nhi Trung ương, các bác sĩ của hai bệnh viện đã thực hiện ghép gan thành công từ người hiến cho sống trên bệnh nhi 18 tháng tuổi ung thư gan giai đoạn cuối và 1 bé gái, 1 bé trai 5 tuổi mắc bệnh teo mật bẩm sinh, cùng các bệnh nhi khác mắc bệnh gan mật nặng.
Đến nay, ngoài hơn 20 ca thực hiện với sự hỗ trợ của các chuyên gia trong và ngoài nước, Bệnh viện Nhi Trung ương đã tự chủ hoàn toàn, thực hiện thành công 17 ca ghép gan cho trẻ có kết quả tốt. Đến nay, bệnh viện đã hoàn toàn làm chủ kỹ thuật ghép gan.
Ông Trần Minh Điển nhấn mạnh: “Việc các thầy thuốc Bệnh viện Nhi Trung ương làm chủ kỹ thuật cao không chỉ giúp người bệnh được tiếp cận với phương pháp điều trị tiên tiến, tiết kiệm thời gian, chi phí phẫu thuật cũng như chi phí đi lại, sinh hoạt so với việc thực hiện ở nước ngoài mà còn giúp người bệnh thuận lợi hơn trong quá trình tái khám sau ghép”.
Ngoài làm chủ ghép gan, các chuyên gia của Bệnh viện Nhi Trung ương cũng đã thực hiện ghép thận, ghép tế bào gốc ngoại vi, tế bào gốc tự thân… cứu sống nhiều trẻ mắc các bệnh nguy hiểm khác.

![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)