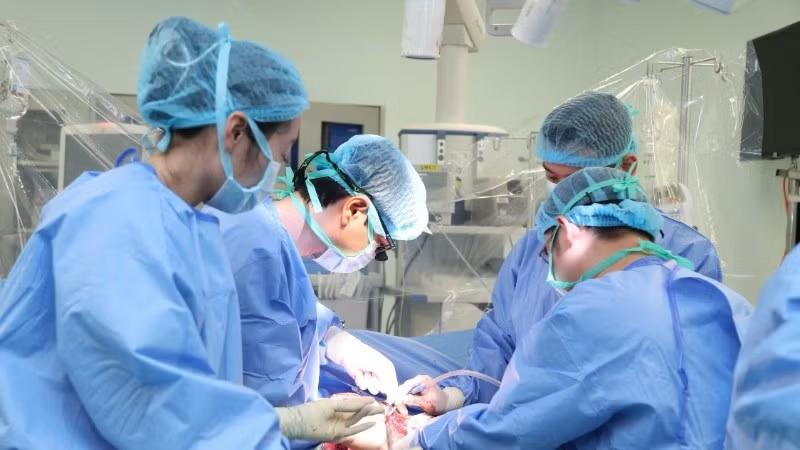
Trong suốt 17 năm qua, cô gái 20 tuổi này luôn đối diện với những cơn mệt mỏi, vàng da, đau bụng, trải qua nhiều phương pháp điều trị nhằm duy trì chức năng gan và kéo dài sự sống
Bố của bệnh nhân chia sẻ, năm 3 tuổi, con gái của ông có biểu hiện vàng da, vàng mắt, đã khám điều trị tại Bệnh viện Nhi Trung ương. Năm 2015, bệnh nhân được sinh thiết gan, chẩn đoán viêm đường mật xơ cứng tiên phát. Năm 2017 và năm 2019, bệnh nhân được điều trị xơ gan bằng tế bào gốc 2 lần.
Trước khi vào Bệnh viện Trung ương Quân đội 108 khoảng 1 tuần, bệnh nhân xuất hiện vàng da và củng mạc mắt, kèm đau bụng hạ sườn phải âm ỉ.
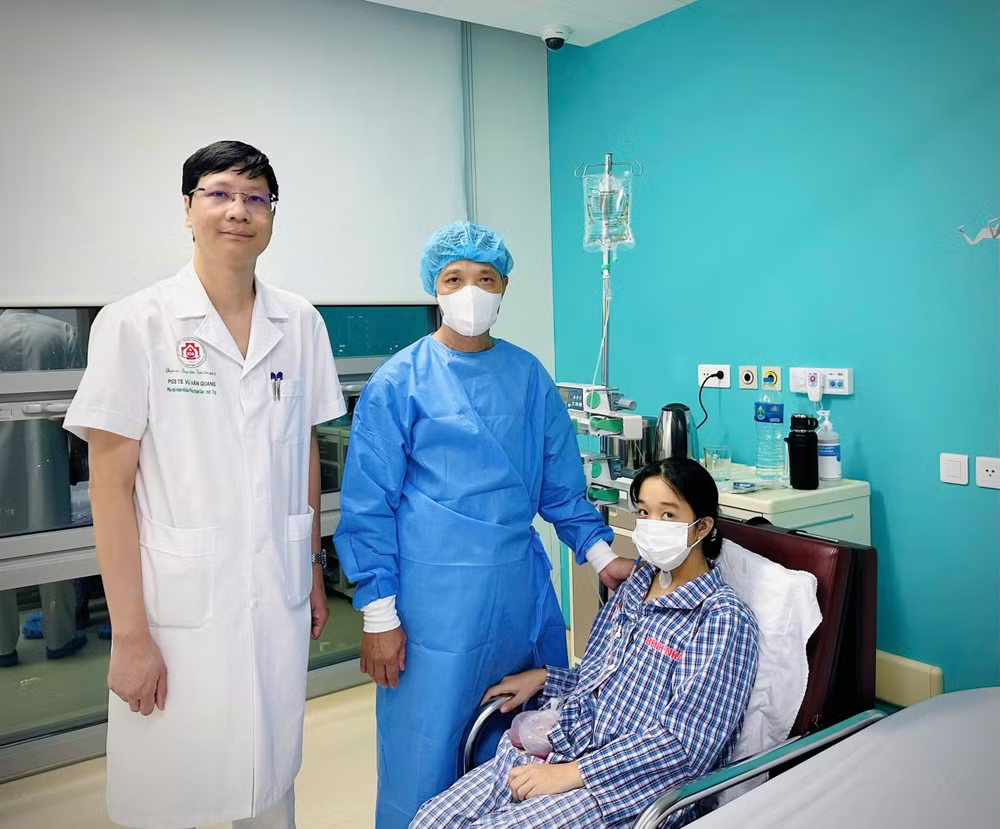
Theo Phó Giáo sư, Tiến sĩ Vũ Văn Quang, bệnh nhân này được chẩn đoán: Viêm đường mật xơ cứng nguyên phát (Primary Sclerosing Cholangitis – PSC) là bệnh viêm mạn tính gây xơ hóa và hẹp tiến triển hệ thống đường mật trong và ngoài gan, dẫn đến ứ mật, nhiễm trùng đường mật tái phát và cuối cùng xơ gan, suy gan. Ghép gan là phương pháp điều trị duy nhất giúp cải thiện tiên lượng và chất lượng sống cho bệnh nhân này.
Nghe về cơ hội cho con gái, người cha không mảy may suy nghĩ nói: “Gia đình đã xác định tư tưởng rõ ràng, bố sẽ hiến gan cho con". Tuy nhiên, giữa hai bố con lại bất tương hợp nhóm máu, khiến việc ghép trở nên vô cùng phức tạp, khó khăn, là bài toán khó cần lời giải đáp.
Cho đến nay, Bệnh viện Trung ương Quân đội 108 đã thực hiện 3 ca ghép gan bất đồng nhóm máu, trong đó có 2 trường hợp là trẻ em, và 1 trường hợp là ghép gan bất đồng nhóm máu cho người lớn. Đối với ghép gan bất đồng nhóm máu ở người lớn khó khăn, phức tạp hơn nhiều so với trẻ em.
Phân tích về khó khăn của ca ghép, Phó Giáo sư, Tiến sĩ Vũ Văn Quang – Phó Chủ nhiệm Khoa Phẫu thuật Gan-Mật-Tụy, Bệnh viện Trung ương Quân đội 108 cho biết, nồng độ kháng thể kháng A/B ở người lớn cao hơn do hệ miễn dịch đã hoàn thiện, do đó nguy cơ thải ghép dịch thể và phá hủy mảnh ghép mạnh. Trong khi, trẻ nhỏ (đặc biệt dưới 1-2 tuổi) có hệ miễn dịch chưa trưởng thành, nồng độ kháng thể thấp nên nguy cơ thấp hơn.
Về đáp ứng miễn dịch, người lớn có “bộ nhớ miễn dịch” và hệ thống tế bào B – tương bào phát triển đầy đủ, dẫn đến đáp ứng miễn dịch thứ phát mạnh. Trẻ em hầu như chưa hình thành “bộ nhớ miễn dịch”.
Về phác đồ miễn dịch, người lớn cần truyền Rituximab và thay huyết tương để hạ anti-A/B xuống <1:16 hoặc <1:32. Trong khi trẻ em đôi khi chỉ cần Rituximab đơn thuần hoặc thậm chí không cần can thiệp đặc hiệu.
Việc ghép bất đồng nhóm máu sẽ có nguy cơ gặp biến chứng đường mật nặng nề hơn; mạch máu dễ bị tổn thương hơn. Người lớn nhiều bệnh nền đi kèm làm tăng nguy cơ nhiễm trùng và biến chứng sau ghép.
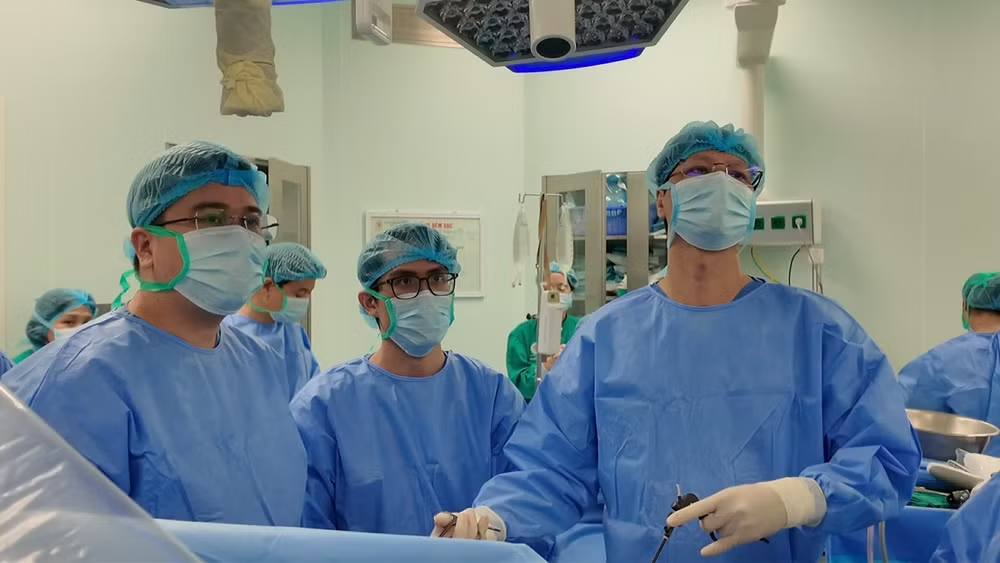
Đối với trường hợp lần này, trước mổ, bệnh nhân được điều trị bằng Rituximab, thay huyết tương nhằm tối ưu tình trạng người bệnh. Trong mổ, các bác sĩ đã bảo vệ nội mô, rửa gan tốt, bảo đảm tưới máu mảnh ghép, kỹ thuật nối đường mật chuẩn xác. Sau mổ, bệnh nhân được theo dõi kháng thể, thuốc chống thải ghép mạnh, kiểm soát nhiễm trùng, phát hiện sớm biến chứng đường mật/mạch máu.
Ca ghép diễn ra trong 7 giờ đồng hồ với sự tham gia của các chuyên khoa. Người cha được phẫu thuật nội soi lấy mảnh gan ghép phải. Từng thao tác đều đòi hỏi sự chính xác tuyệt đối.
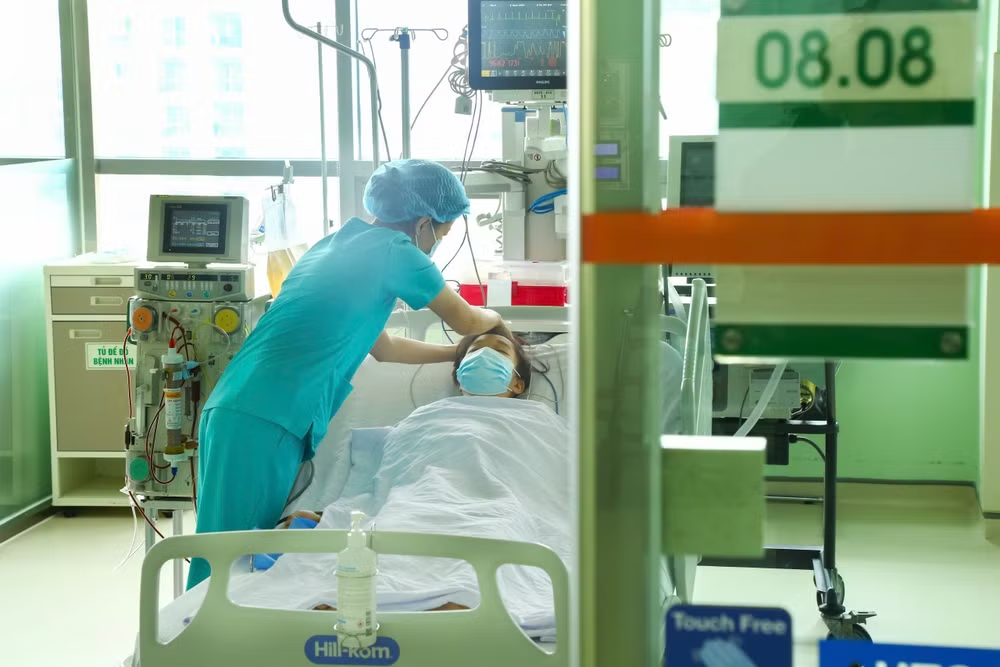
Sau ghép 1 tuần, sức khỏe của hai bố con hồi phục tốt, chức năng gan ổn định.
Sau một tuần kể từ ca ghép, hai bố con mới được gặp lại nhau. Vừa nhìn thấy bố bước vào phòng, cô con gái đã bật khóc. Những giọt nước mắt ấy là sự thương bố - người đã hiến một phần gan để cứu sống mình, và cũng là niềm hạnh phúc vỡ òa khi thấy bố khỏe hơn từng ngày.
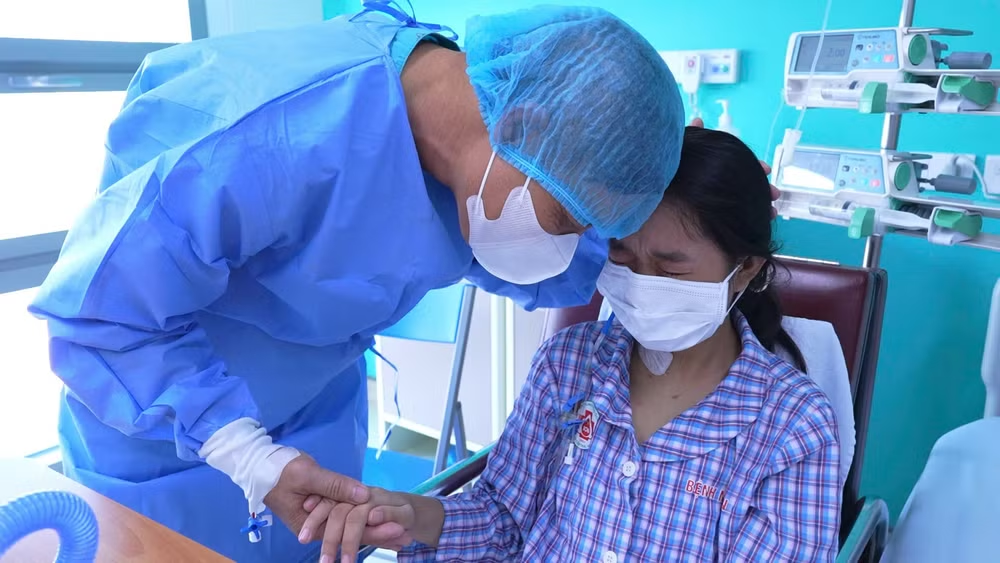
Phó Giáo sư, Tiến sĩ Vũ Văn Quang chia sẻ, nhìn thấy hai bố con bệnh nhân hồi phục từng ngày là niềm hạnh phúc của toàn bộ kíp ghép. Đây là trường hợp đầu tiên ghép bất đồng nhóm máu ở người lớn tại bệnh viện (là trường hợp thứ 2 trên cả nước), cũng là trường hợp có nhiều khó khăn. Tuy nhiên, ê-kíp đã giải quyết, xử lý được những khó khăn đó.
Ca ghép này không chỉ thay đổi cuộc đời một bệnh nhân, mà mở ra cánh cửa mới cho các bệnh nhân khác đang chờ ghép gan nhưng không có người hiến tặng cùng nhóm máu. Trong thời gian tới, Bệnh viện Trung ương Quân đội 108 sẽ đẩy mạnh kỹ thuật này.
Bệnh viện Trung ương Quân đội 108 đã thực hiện hơn 300 ca ghép gan, triển khai nhiều kỹ thuật ghép như: Ghép gan bất đồng nhóm máu cho trẻ em và người lớn; chia gan trong bụng để ghép cho 2 bệnh nhân; phẫu thuật nội soi lấy mảnh gan ghép từ người hiến; phẫu thuật nội soi hỗ trợ ở người nhận gan.




![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)










![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)
![[Video] Mẹ bầu có được chụp chiếu khi mang thai?](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cbbd1eaab74b7545946a747dc37eddefbaddaa7052c7f7b2a46c9a3a2951e64af/avatar-of-video-1169949-1805.png.avif)


![[Video] "Anti vaccine " dưới góc nhìn bác sĩ](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc73a1c43b4e42d55cb329560eaa6fb828bbaf2082ddcff465139df4d4c217dd19a5a3245856eca5be18fb847c8ee37fcba/avatar-of-video-1169345-4983.png.avif)

![[Video] Bộ Y tế yêu cầu bảo đảm cấp cứu người bệnh trong 2 kỳ nghỉ lễ](https://cdn.nhandan.vn/images/8f0e69cb696c03bfdf91ec30c3d24bbd0cac40c830e342a7342b0a654ec95b2a84a6dbc72fc1014813ca41d91c944088/y-te-339.png.avif)

