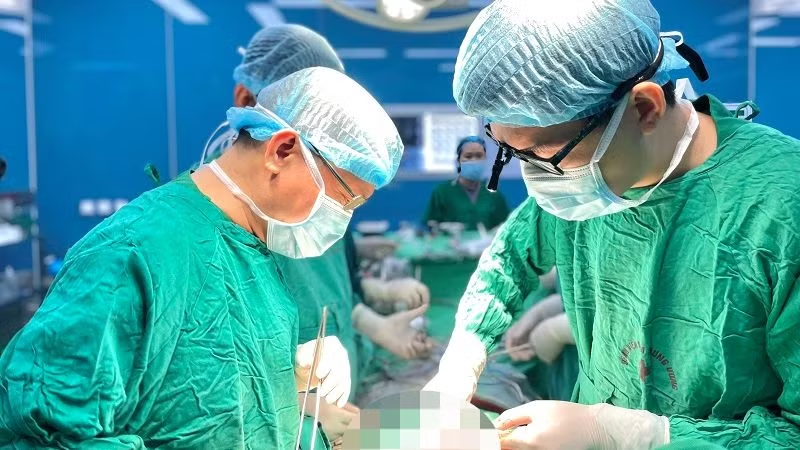
Các bác sĩ Bệnh viện Phổi Trung ương đã phối hợp với các chuyên gia đầu ngành và Bệnh viện E thực hiện ca phẫu thuật cho bệnh nhân nữ (45 tuổi, Quảng Ninh) có khối u gây tắc hoàn toàn phế quản gốc và phần lớn khí quản. Đây là ca phẫu thuật hiếm gặp tại Việt Nam cũng như trên thế giới.
Tiến sĩ, bác sĩ Đinh Văn Lượng, Giám đốc Bệnh viện Phổi Trung ương cho biết, bệnh nhân nữ nhập viện trong tình trạng khó thở. Sau khi được làm các xét nghiệm cận lâm sàng chuyên sâu, các bác sĩ phát hiện bệnh nhân mắc khối u gây tắc hoàn toàn phế quản gốc và phần lớn khí quản.
“Phổi bệnh nhân bị chèn ép gần hẹp hoàn toàn, nguy cơ tử vong cao. Đây là một khối u ác tính thấp và các biện pháp hóa trị, xạ trị sẽ không đáp ứng và đạt hiệu quả không cao, khối u không thể thoái lui được”, bác sĩ Lượng cho biết.
Trường hợp này chỉ có một phương pháp can thiệp duy nhất là phẫu thuật loại bỏ khối u. Tuy nhiên, nhiều thách thức đặt ra với ê-kíp. Đường thở rộng khoảng 1,2-15cm nhưng đã bị chít hẹp. Khối u phế quản của bệnh nhân nằm trước cột sống và phía trước khối u là toàn bộ mạch máu lớn của tim, rất khó tiếp cận.
Để tiến hành ca phẫu thuật, các bác sĩ Bệnh viện E do Giáo sư, Tiến sĩ Lê Ngọc Thành, Chủ tịch Hội Phẫu thuật Tim mạch Việt Nam, nguyên Giám đốc Bệnh viện E và kíp nhân viên y tế thực hiện các kỹ thuật cao về gây mê hồi sức, chạy ECMO ngoài cơ thể, theo dõi sự sinh tồn của người bệnh. Các bác sĩ Bệnh viện Phổi Trung ương thực hiện kỹ thuật gây mê hồi sức, tạo hình khí quản và chăm sóc hậu phẫu như quy trình chăm sóc người bệnh sau ghép phổi.
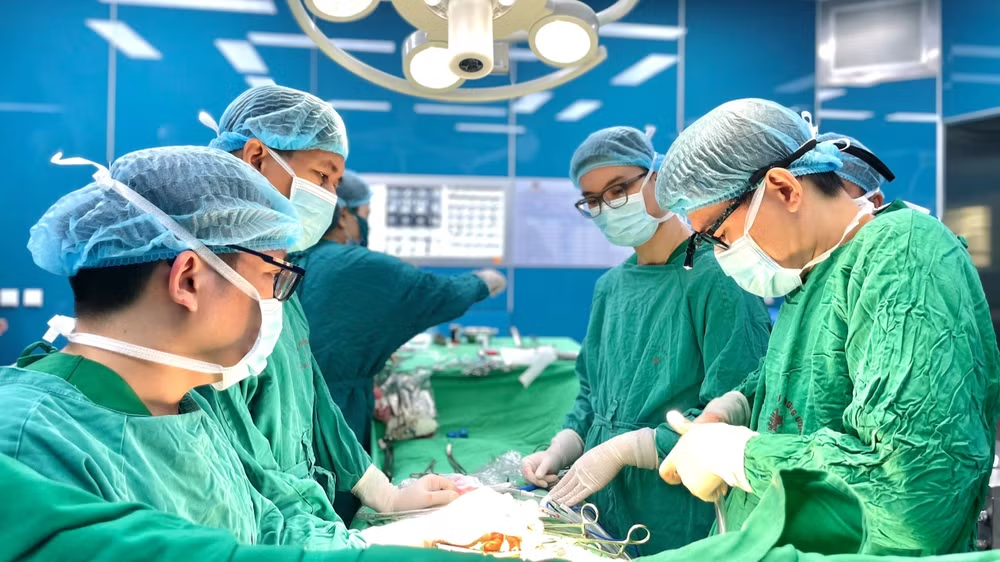 |
| Ca phẫu thuật diễn ra trong 8 giờ. |
Ngày 2/11, kíp phẫu thuật của 2 bệnh viện đã tiến hành xử trí loại bỏ khối u cho bệnh nhân.
Tiến sĩ Đinh Văn Lượng cho biết, để điều trị triệt để khối u, các bác sĩ dự kiến phải triển khai mổ lấy toàn bộ khối u và tạo hình toàn bộ khí phế quản cho người bệnh. Tuy nhiên, nếu triển khai kỹ thuật mổ thông thường rất khó.
"Chúng tôi buộc phải thực hiện kỹ thuật ECMO (tuần hoàn ngoài cơ thể) để bảo đảm chức năng sinh tồn của người bệnh, tiến hành phẫu thuật với nhiều bước khó khăn”, bác sĩ Lượng nói.
Việc cắt bỏ được khối u đồng thời bảo tồn được các khí, phế quản để tạo hình khí, phế quản, tạo đòi hỏi kỹ thuật cao, tay nghề điêu luyện chuyên môn và sự hiểu biết sâu sắc trong lĩnh vực phẫu thuật lồng ngực và bệnh học hô hấp.
Một kỹ thuật cao nữa được các bác sĩ 2 bệnh viện triển khai chính là tạo hình khí phế quản cho người bệnh. Đây là phần phẫu thuật khó, giống như một trường hợp ghép phổi.
“Khối u chiếm 2-3cm tại khí quản, nằm giữa ngã ba phổi phải và phổi trái. Chúng tôi sau khi lấy toàn bộ khối u, cố gắng giữ một phần phế quản gốc bên trái, khí quản gốc bên phải để tạo hình thành đường thở khí phế quản hoàn chỉnh cho người bệnh”, bác sĩ Lượng nói.
Sau 8 giờ phẫu thuật căng thẳng, các bác sĩ đã thực hiện thành công ca phẫu thuật. Hiện bệnh nhân đã hồi tỉnh, các chỉ số hô hấp ổn định.
Với sự phối hợp chặt chẽ giữa các chuyên gia hàng đầu về phẫu thuật lồng ngực, gây mê hồi sức, chuyên gia tuần hoàn ngoài cơ thể, cùng các chuyên gia đầu ngành về phẫu thuật lồng ngực đã đem đến sự thành công cho một ca phẫu thuật rất nặng và khó khăn.
Việc cắt bỏ được khối u đồng thời bảo tồn được các khí, phế quản để tạo hình khí, phế quản, tạo đòi hỏi kỹ thuật cao, tay nghề điêu luyện chuyên môn và sự hiểu biết sâu sắc trong lĩnh vực phẫu thuật lồng ngực và bệnh học hô hấp.
Đây là ca phẫu thuật khó khăn. Chúng tôi chưa từng ghi nhận ca nào ở Việt Nam được thực hiện kỹ thuật này để loại bỏ khối u phổi-phế quản phức ở mức độ khó tương đương với kỹ thuật ghép phổi. Đây là bước tiến kỹ thuật về xử lý các bệnh lý phức tạp hiếm gặp ở phổi, tim mạch đóng góp vào việc hoàn thiện các kỹ thuật cho ngành y tế.
Tiến sĩ Đinh Văn Lượng
Sau khi mổ, các bác sĩ đã tiến hành nội soi phế quản và thấy toàn bộ hệ thống tạo hình bảo đảm thông thoáng đường thở cho người bệnh gần như tự nhiên ban đầu.
“Đây là ca phẫu thuật khó khăn. Chúng tôi chưa từng ghi nhận ca nào ở Việt Nam được thực hiện kỹ thuật này để loại bỏ khối u phổi-phế quản phức ở mức độ khó tương đương với kỹ thuật ghép phổi. Đây là bước tiến kỹ thuật về xử lý các bệnh lý phức tạp hiếm gặp ở phổi, tim mạch đóng góp vào việc hoàn thiện các kỹ thuật cho ngành y tế”, Tiến sĩ Đinh Văn Lượng chia sẻ.

![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)