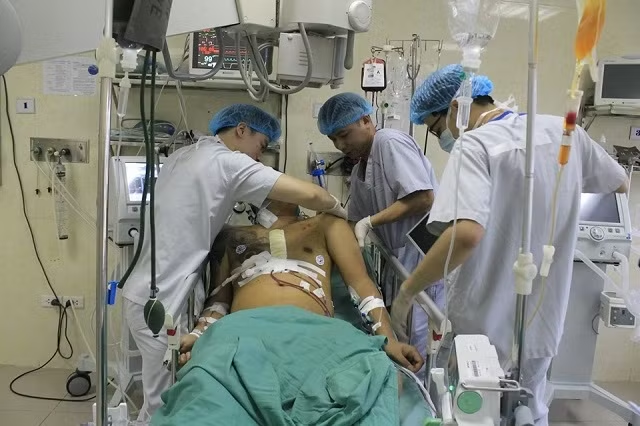
Vào lúc 2 giờ sáng ngày 21-5, nạn nhân bị tai nạn giao thông do đâm vào phía sau xe tải trên đường Võ Chí Công (theo hướng Hà Nội đi sân bay Nội Bài), gây vỡ túi khí trong xe. Sau tai nạn, nạn nhân rơi vào tình trạng lơ mơ, kích thích, da xanh, huyết áp tụt, đau ngực dữ dội, khó thở…, được xe cấp cứu 115 đưa vào Bệnh viện E. Ngay lập tức, các bác sĩ tiến hành cấp cứu khẩn cấp cho bệnh nhân trong tình trạng: đau vùng thành ngực trước, cảm giác khó thở, đồng tử giãn, đa chấn thương vùng ngực, xuất hiện bầm tím trước thân xương ức…
Các bác sĩ đã nghĩ ngay đến chấn thương ngực kín, không loại trừ khả năng bệnh nhân bị vỡ tim. Các bác sĩ đã chỉ định chụp cắt lớp vi tính 64 dãy lồng ngực, phát hiện trong lồng ngực bệnh nhân có dịch ngoài màng tim, gây ép tim, làm tim ngừng đập. Vì thế, các bác sĩ quyết định mổ tối cấp cứu cho bệnh nhân.
Nhận thấy tình hình khẩn cấp của bệnh nhân, các bác sĩ, điều dưỡng Khoa Gây mê hồi sức, Bệnh viện E đã chuẩn bị sẵn sàng một lượng máu lớn và phòng mổ, gây mê... Một kíp bác sĩ thuộc khoa Phẫu thuật tim mạch và lồng ngực, Trung tâm Tim mạch, Bệnh viện E gồm TS, BS Nguyễn Công Hựu, ThS, BS Ngô Thành Hưng cũng nhanh chóng, khẩn trương tiến hành mổ cấp cứu cho bệnh nhân.
Sau khi gây mê nội khí quản, các bác sĩ phẫu thuật tim mạch và lồng ngực mở ngực dọc đường giữa xương ức toàn bộ, mở màng ngoài tim giải phóng ép tim. Khi các bác sĩ mở màng ngoài tim, các bác sĩ phẫu thuật thấy trong lồng ngực có rất nhiều dịch và máu cục nên đã xử lý hút lượng máu tươi và máu cục khoảng hơn ba lít máu. Các bác sĩ tiến hành kiểm tra, xác định vết thương thấu ngực gây thủng phễu thất phải ngay dưới động mạch phổi với đường kính là 2 cm, đang phun máu xối xả… Bệnh nhân lập tức được khâu vết thương tim và bổ sung 10 đơn vị hồng cầu khối (tương đương với 3.500ml) và 1.200 ml plasma (yếu tố đông máu) cho bệnh nhân. Thực tế, một người bình thường có 5.000-6.5000 ml máu, thì để cứu sống bệnh nhân này, các bác sĩ đã phải truyền 4.200 ml máu cho bệnh nhân…
ThS.BS Ngô Thành Hưng, người tham gia cấp cứu trực tiếp cho bệnh nhân, cho biết, sự nguy hiểm của vị trí vỡ tim của bệnh nhân là hiếm gặp. Đa phần bệnh nhân sẽ tử vong trước khi kịp cấp cứu vào bệnh viện. Tuy nhiên, trong trường hợp này, bệnh nhân được cấp cứu kịp thời, cộng thêm sự phối hợp tốt, nhịp nhàng giữa nhiều chuyên khoa: cấp cứu, phẫu thuật tim mạch, gây mê, hồi sức tích cực. Đến nay, tình trạng bệnh nhân đã dần ổn định.
GS, TS Lê Ngọc Thành, Giám đốc Bệnh viện E khẳng định, rất may mắn cho bệnh nhân này đã được đưa vào cấp cứu trong ngưỡng thời gian “vàng” để cứu sống quả tim của bệnh nhân. Chỉ cần chậm hơn vài giây, bệnh nhân sẽ đối mặt với nguy cơ tử vong rất cao do mất máu ồ ạt. Thực tế, Bệnh viện E là bệnh viện đa khoa với nhiều chuyên khoa mũi nhọn như cấp cứu, tim mạch, gây mê hồi sức… đã phối hợp một cách chặt chẽ, khẩn trương để cứu sống bệnh nhân vỡ tim trong gang tấc. Trong thời gian qua, đã có rất nhiều trường hợp bệnh nhân liên quan đến tim mạch vỡ tim, thủng thất, vết thương tim… được các bác sĩ bệnh viện cứu sống thành công.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

