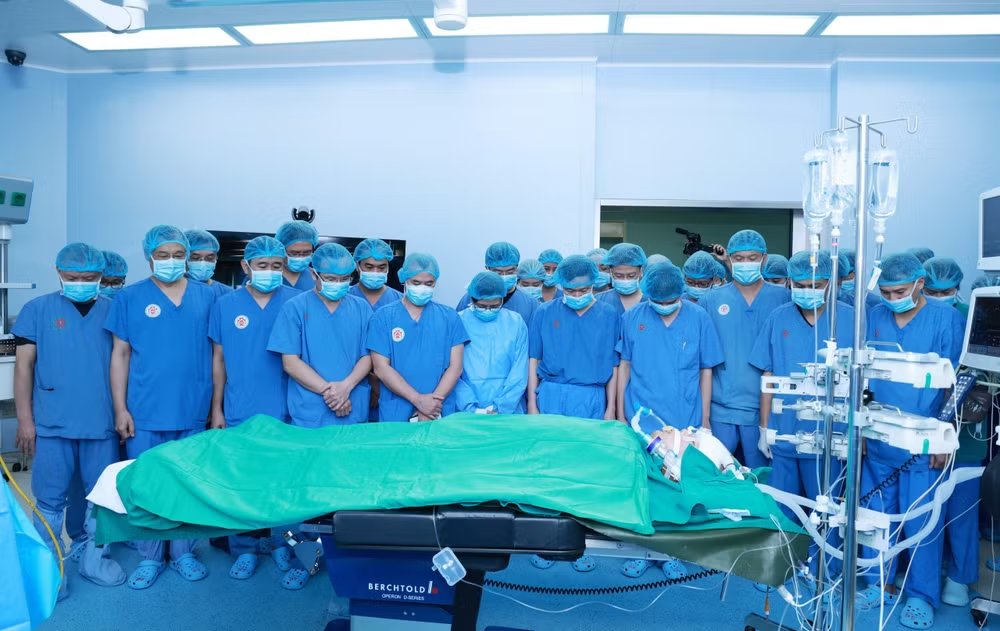
Đây là ca lấy-ghép đa tạng từ người cho chết não lần thứ 5 được thực hiện tại Bệnh viện Trung ương Quân đội 108. Trong ngày 9/2, bệnh viện đã tổ chức lấy- ghép 8 mô tạng gồm tim, gan, thận, thận-tụy, 2 tay, 2 giác mạc (trong đó có 2 tạng lần đầu thực hiện tại bệnh viện là ghép tim và ghép tụy-thận), đồng thời lấy phổi điều phối cho Bệnh viện Phổi Trung ương ghép.
Trước đó, Bệnh viện Trung ương Quân đội 108 tiếp nhận một bệnh nhân nam (26 tuổi) bị chấn thương sọ não nặng do tai nạn giao thông. Các y, bác sĩ đã nỗ lực điều trị, hồi sức tích cực tìm cơ hội sống cho bệnh nhân nhưng may mắn đã không đến với bệnh nhân.
Sau 3 ngày điều trị, bệnh nhân được chẩn đoán chết não. Sau khi nhận được thông tin về tình trạng của bệnh nhân và với tấm lòng thiện nguyện, nhân đạo, gia đình bệnh nhân đã đồng ý hiến mô, tạng để cứu sống nhiều bệnh nhân hiểm nghèo khác.
Chiều tối ngày 8/2 (tức 29 Tết), bệnh viện đã khẩn trương tổ chức hội chẩn với các chuyên gia đầu ngành để xây dựng kế hoạch lấy-ghép đa mô, tạng bảo đảm an toàn, chặt chẽ, khoa học và tuân thủ đúng các quy định về lấy-ghép mô tạng.
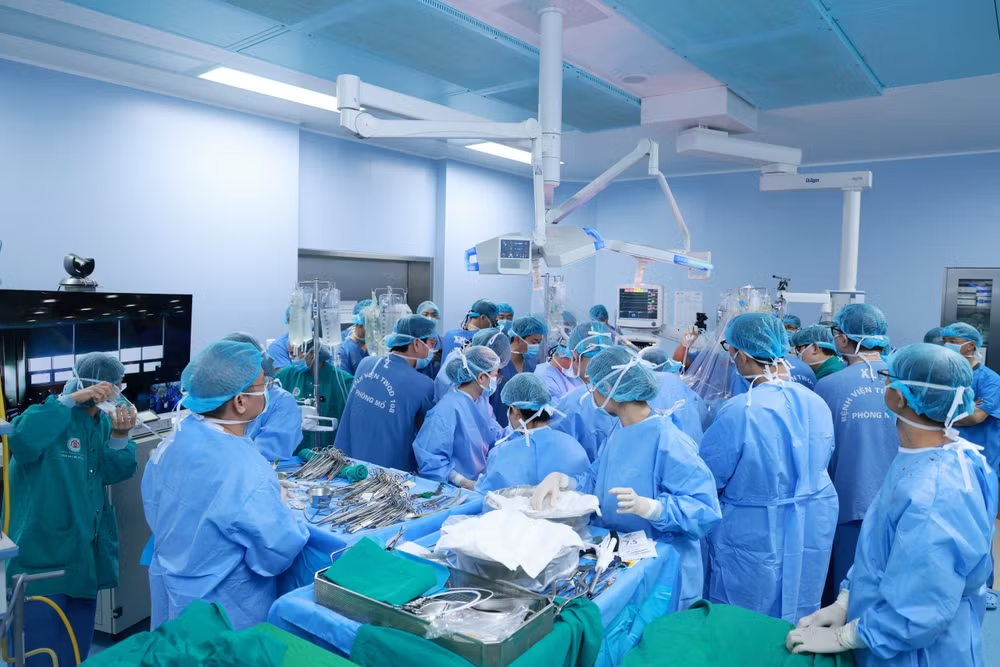 |
| Ca phẫu thuật lấy-ghép đa tạng huy động 150 cán bộ, nhân viên y tế. |
Chia sẻ về sự kiện trong cùng một thời gian rất ngắn (khoảng 11 tiếng đồng hồ) đồng thời lấy, ghép thành công đa mô, tạng tại Bệnh viện Trung ương Quân đội 108, Thiếu tướng, Giáo sư, Tiến sĩ Lê Hữu Song, Giám đốc Bệnh viện cho biết: “Đối với cuộc “đại phẫu thuật” lần này, bệnh viện chủ động hoàn toàn về công tác tổ chức, điều phối và thực hiện.
Bệnh viện đã huy động hơn 150 cán bộ nhân viên tham gia gồm chuyên gia của các chuyên ngành, các cơ quan làm công tác tổ chức, điều phối, hậu cần, trang bị, công nghệ thông tin, công tác xã hội… để lấy-ghép đồng thời các mô, tạng gồm: Tim, phổi, gan, thận, tụy, chi thể, giác mạc và tổ chức chu đáo công tác hậu sự cho người bệnh chết não hiến đa mô, tạng”.
Trong số các ca ghép trên, ghép đồng thời tụy-thận được đánh giá là kỹ thuật phức tạp nhất.
Giáo sư, Tiến sĩ Lê Hữu Song cho hay, ghép tụy là một kỹ thuật ngoại khoa phức tạp đòi hỏi sự đánh giá, chuẩn bị kỹ lưỡng trước ghép về chỉ định và sự phù hợp giữa người cho-người nhận. Bất cứ sai sót nhỏ nào khi phẫu thuật tụy có thể gây ảnh hưởng rất lớn tới các tạng khác và nguy hiểm cho người nhận.
 |
| Thiếu tướng, Giáo sư, Tiến sĩ Lê Hữu Song, Giám đốc Bệnh viện. |
Đặc biệt, bệnh nhân phải trải qua quá trình hậu phẫu (điều trị và theo dõi sau ghép) rất phức tạp với nhiều nguy cơ, biến chứng có thể xảy ra. Tuy vậy, để chuẩn bị cho ca ghép này, các đơn vị trong Bệnh viện đã phối hợp chặt chẽ, chuẩn bị tốt nhất đối với người hiến cũng như người nhận.
Bệnh nhân nhận tụy-thận đã được điều trị và theo dõi liên tục tại bệnh viện trong hơn một năm nay bảo đảm luôn sẵn sàng ghép khi có nguồn hiến.
Chiều 30 Tết, những nhịp tim đầu tiên ở người nhận tim đã chạy trên màn hình theo dõi liên tục (monitor), cùng với các mô, tạng khác đang dần hồi sinh trong cơ thể của các bệnh nhân nhận gan, thận, thận-tuỵ, chi thể, trong niềm hân hoan, hạnh phúc của các thầy thuốc...
Thiếu tướng, Phó Giáo sư, Tiến sĩ Phạm Nguyên Sơn, nguyên Phó Giám đốc Bệnh viện xúc động bày tỏ, có thể đây là ngày 30 Tết chỉ xảy ra một lần trong đời đối với người thầy thuốc của Bệnh viện Trung ương Quân đội 108 như ông và các đồng nghiệp, kết thúc năm cũ để tiếp nối một năm mới, bắt đầu với nhiều cuộc đời được tái sinh.
Tiến sĩ, bác sĩ cao cấp Đinh Văn Lượng, Giám đốc Bệnh viện Phổi Trung ương cho biết, tạng được chuyển từ Bệnh viện Trung ương Quân đội 108 đã được ghép cho bệnh nhân nữ, 21 tuổi. Bệnh nhân bị suy thận đã cắt một phần thận.
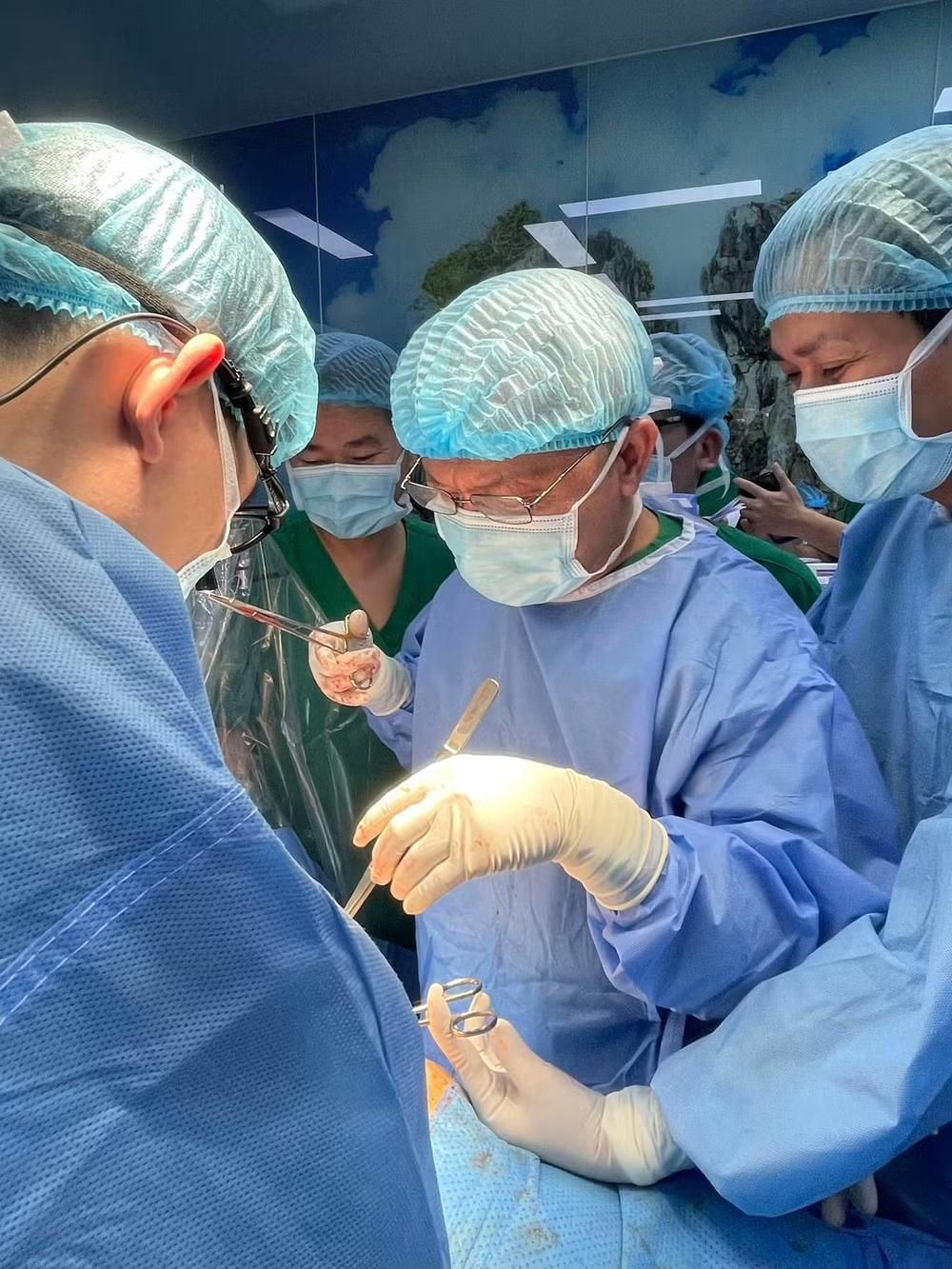 |
| Các bác sĩ tiến hành ghép phổi cho người bệnh tại Bệnh viện Phổi Trung ương. |
Bệnh nhân có tiền sử tràn khí màng phổi trái 2 lần, phẫu thuật xử lý tràn khí không gây dính. Bệnh nhân gần đây có triệu chứng khó thở tăng dần, thở nhiều khi gắng sức nhẹ (tắm, sinh hoạt hàng ngày, đi lại thì khó thở tăng nhiều), bệnh nhân hầu hết sinh hoạt tại chỗ, thở oxy cả ngày, kèm ngạt mũi, ho khan nhiều, không sốt, không đau ngực, mệt nhiều, ăn ngủ kém, ở nhà thở oxy vẫn còn khó thở. Bệnh nhân có chỉ định ghép phổi.
Ca ghép phổi diễn ra thành công với ê-kíp các y, bác sĩ của Bệnh viện Phổi Trung ương, Bệnh viện E.










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)