Chị N.T.H (Vũng Tàu) phát hiện con bị dị tật teo ruột bẩm sinh rất nặng, có thể tử vong khi chào đời. Ở tuần thai 26, bác sĩ bệnh viện tuyến tỉnh chỉ định chị đình chỉ thai. Trong cơn sốc nặng, chị H. ra Hà Nội công tác, đi khám tại một bệnh viện tại Hà Nội.
Trên kết quả siêu âm, bào thai dị dạng nặng, bụng thai nhi to vì ứ dịch, bác sĩ khuyên gia đình cân nhắc.
Đau lòng vì không có được một thai kỳ khỏe mạnh, chị H. không nỡ bỏ con khi đã đủ hình hài. Một lần nữa, chị lại tìm đến Bệnh viện đa khoa Tâm Anh Hà Nội. Cơ hội lúc này mở ra, khi chị được tư vấn nếu được quản thai kỳ tốt, kết hợp phẫu thuật ngay khi bé chào đời, cơ hội cứu sống rất cao. Hồ sơ thai kỳ của chị H. được chuyển vào Bệnh viện đa khoa Tâm Anh TP Hồ Chí Minh theo dõi.
Chị được 3 bác sĩ quản lý, theo dõi trong suốt quá trình thai kỳ gồm một chuyên gia chăm sóc thai kỳ nguy cơ cao, một bác sĩ sơ sinh, và bác sĩ ngoại nhi, bàn về kế hoạch giữ thai và cứu sống bé.
Đến tuần thai 36, bác sĩ siêu âm phát hiện nước ối di chuyển chậm trong ruột, nghi xoắn ruột, bụng thai nhi phình to, tiên lượng xấu phải mổ khẩn để cứu bé.
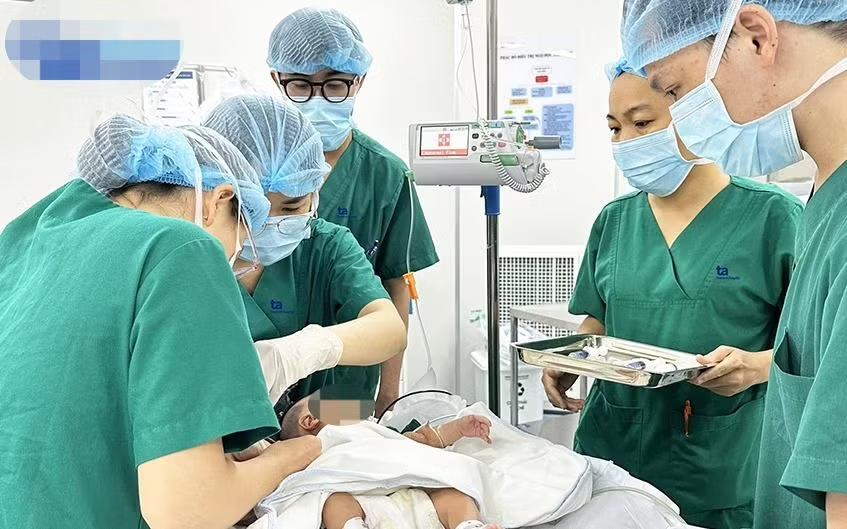
Ca mổ bắt con diễn ra ngày 30/10. Bé chào đời trong tình trạng bụng chướng căng phồng, tím tái, ngưng thở. Bác sĩ chuyên khoa I Lê Thị Ngọc Dung, Trung tâm Sơ sinh tiến hành bóp bóng hồi sức, đặt nội khí quản cứu bé ngay tại phòng mổ.
Vài phút hồi sức, bệnh nhi hồng trở lại, có nhịp thở, được chuyển về Trung tâm Sơ sinh thở máy, chăm sóc tích cực. Vì bụng chướng căng, bác sĩ phải tiến hành đặt sonde dạ dày hút được 200ml dịch màu xanh.
Kết quả kiểm tra trước mổ xác định bé gái bị teo ruột non tuýp 4, độ nặng nhất, teo nhiều chỗ, kéo dài.
Teo ruột là một trong những dị tật bẩm sinh phổ biến gây tắc ruột ở trẻ sơ sinh, ít gặp với tỷ lệ 1/1.500 trẻ được sinh ra. Trẻ bị tắc ruột bẩm sinh nếu không được chẩn đoán và xử trí kịp thời, ruột hoại tử, dẫn đến tử vong sau sinh. Nguyên nhân dẫn đến teo ruột thường do cấp máu đến ruột ở thai nhi không đủ, do di truyền hoặc ruột bào thai bị xoắn, vặn, chèn ép dẫn đến teo nhỏ.
Theo bác sĩ, khi còn trong bụng, em bé sẽ được hít thở và cung cấp dinh dưỡng thông qua nhau thai và dây rốn, ruột bé chưa phải làm việc, nên thai nhi sống được. Khi chào đời, hệ hô hấp sẽ hoạt động, bụng căng chèn phổi, bé không thở được nên suy hô hấp. Lúc này, hệ tiêu hóa cũng bắt đầu hoạt động, phân không đào thải qua đoạn ruột teo gây tắc ruột.
Bác sĩ chuyên khoa II Nguyễn Đỗ Trọng, chuyên khoa Ngoại Nhi quyết định mổ khẩn để thông suốt chỗ tắc, tránh xoắn hay hoại tử ruột, viêm phúc mạc sơ dẫn đến nhiễm trùng và nhiễm độc toàn thân gây nguy hại tính mạng em bé.
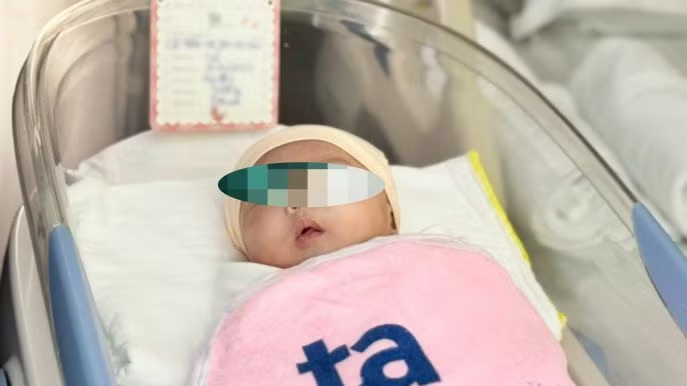 |
| Em bé khỏe mạnh xuất viện ngày 29/12. |
Ca phẫu thuật diễn ra sau khi bé chào đời 10 tiếng. Bác sĩ mổ hở, đưa ruột ra ngoài kiểm tra, toàn bộ ruột có đoạn vừa giãn rất to vừa teo. Đoạn teo nhỏ, đường kính chỉ bằng ống hút của hộp sữa, còn hồng hào, không xoắn, cấu trúc ruột bình thường.
Bác sĩ chọn giải pháp mở hậu môn tạm ở đoạn ruột có kích thước bình thường, mục đích để đưa phân, dịch tiêu hóa, hơi ra ngoài qua thành bụng thay cho hậu môn thật. Nhờ cách làm này, thức ăn không đi qua đoạn ruột tắc, giúp ruột nghỉ ngơi, hồi phục, giãn nở từ từ.
Sau mổ bé tiếp tục thở máy, nuôi ăn hoàn toàn qua đường truyền tĩnh mạch, bụng bớt căng phồng, hồi phục tốt. Tuy nhiên, do mở hậu môn tạm, đường tiêu hóa ngắn còn 1/3, thức ăn chưa kịp hấp thu đã thải ra ngoài.
Kéo dài 3 tuần, bé chậm tăng cân, bác sĩ quyết định thực hiện cuộc mổ thứ 2 để đóng hậu môn tạm, nối lại ruột, kết hợp mở lỗ thông ở hỗng tràng qua một ống nuôi ăn, bơm thức ăn trực tiếp để nuôi ruột dưới phát triển.
Nhờ cuộc mổ thứ 2, sữa dinh dưỡng đưa thẳng vào ruột. Bé được nuôi ăn song song đường miệng và qua ống sonde hỗng tràng nên hấp thu dinh dưỡng tốt, đi cầu thuận lợi qua lỗ hậu môn.
"Lúc sinh bé nặng 3,1kg, dù trải qua 60 ngày chiến đấu tình trạng teo ruột nặng, song cân nặng em tăng gần bằng trẻ bình thường. Bé bú tốt, nặng 4,2kg, được xuất viện hôm 29/12", bác sĩ Dung chia sẻ.
Theo các bác sĩ sản khoa, trẻ mắc dị tật teo ruột non có thể phát hiện trong thai kỳ, nếu thai phụ tuân thủ khám thai định kỳ. Trường hợp không khám thai, trẻ chào đời có triệu chứng cảnh báo như bụng to, không chịu bú, nôn trớ khi bú. Phụ huynh cần đưa trẻ đến bệnh viện kiểm tra và được phẫu thuật sớm phòng nguy cơ tử vong.
Bác sĩ Ngọc Dung cho hay, yếu tố quan trọng nhất góp phần cứu sống bé là phát hiện sớm dị tật ngay từ trong bụng mẹ, giúp bác sĩ có kế hoạch theo dõi thai phụ và chăm sóc em bé sau sinh.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

