Bệnh nhân T.H (18 tuổi, ở Tây Hồ, Hà Nội) có khối u ở sau cổ từ năm 11 tuổi. Ban đầu khi khối u còn nhỏ, đã được đưa đi khám ở nhiều cơ sở y tế chuyên khoa nhi và ung bướu với mong muốn có thể cắt bỏ sớm để không ảnh hưởng đến thẩm mỹ cũng như chất lượng cuộc sống. Nhưng tất cả các lần khám đó, các bác sĩ đều không mổ được do khối u nằm ở vị trí nguy hiểm.
H. phải sống chung với khối u lớn dần ở cổ, hai năm gần đây, khối u phát triển nhanh khiến cổ em bị sưng phồng, khó cử động vùng cổ, đôi khi đau vùng cổ gáy như điện giật.
Lần khám này tại Bệnh viện Ung bướu Hà Nội, niềm mong mỏi bấy lâu của gia đình đã có hy vọng trở thành hiện thực khi TS. BS Đàm Trọng Nghĩa, Trưởng khoa Ngoại Đầu cổ cho biết khối u của em có thể phẫu thuật được.
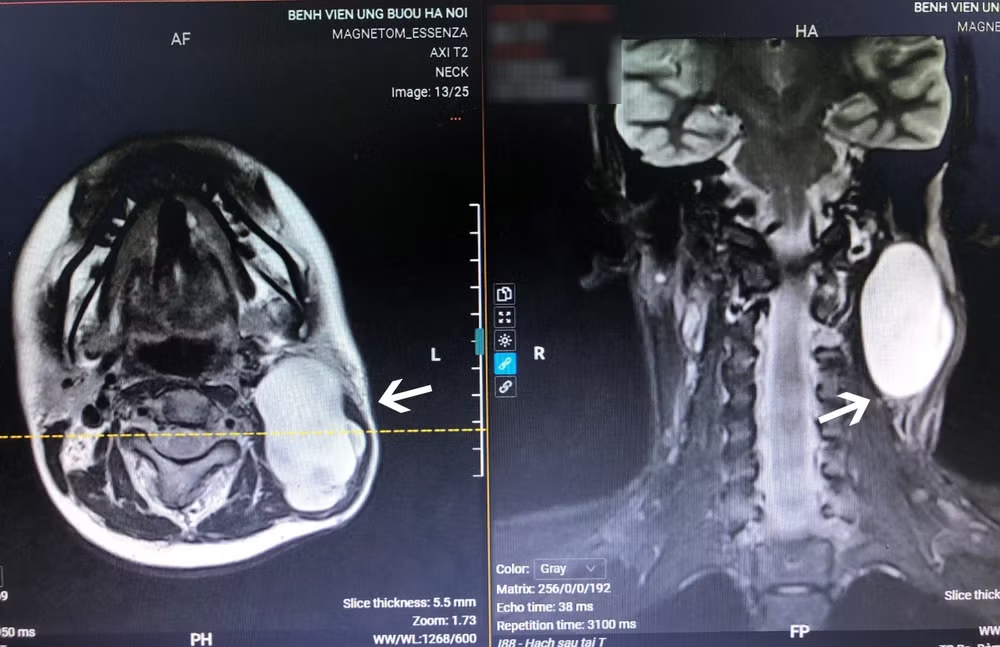
Qua thăm khám và kết quả chẩn đoán hình ảnh, xét nghiệm, các bác sĩ xác định H. mắc bệnh đa u xơ thần kinh, một căn bệnh khá hiếm gặp. Trường hợp của H. còn đặc biệt hơn vì vừa có biểu hiện ngoài da, vừa có gốc ở thần kinh trung tâm nên dễ bị chẩn đoán nhầm. Đây cũng là một ca phẫu thuật khó do u có kích thước lên tới 8 cm, xuất phát từ tủy sống, nằm ngay dưới nền sọ, kẹt giữa xương sọ và xương cột sống, gần động tĩnh mạch cảnh nuôi nửa đầu bên trái, khối cơ cổ.
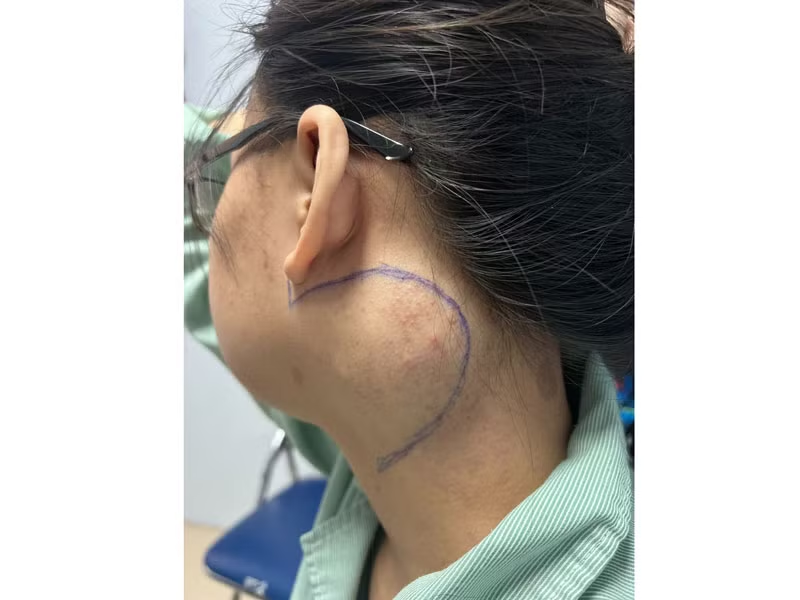 |
| Vị trí khối u của người bệnh trước khi được các bác sĩ thực hiện ca phẫu thuật. |
Vị trí khối u sát với các dây thần kinh trọng yếu nên bệnh nhân phải đối mặt với những tai biến có thể gặp như liệt dây thần kinh, tê bì, rối loạn cảm giác, ảnh hưởng não bộ. Không chỉ vậy, điều khiến ê-kip phẫu thuật lo ngại nhất là nguy cơ chảy máu ồ ạt do tổ chức mủn nát, khó cầm, đe dọa tính mạng người bệnh.
Sau khi nghe giải thích, gia đình người bệnh vẫn quyết tâm thực hiện ca phẫu thuật, đặt trọn niềm tin vào các bác sĩ của Bệnh viện Ung bướu Hà Nội với ước muốn một tương lai tươi đẹp hơn cho thiếu nữ vừa tròn 18 tuổi.
Trước khi mổ, các bác sĩ đã tiến hành chụp cộng hưởng từ đánh giá và hội chẩn kỹ lưỡng, chuẩn bị chi tiết các phương án cầm máu. Phẫu thuật viên phải thực hiện các đường cắt thận trọng đến từng milimet. Cuộc mổ đã diễn ra đúng như dự kiến, khối u được lấy trọn, bệnh nhân mất ít máu nên hồi phục nhanh chóng, vết mổ liền nhanh.
| Các bác sĩ thực hiện mổ lấy khối u. (Video: TRUNG HIẾU) |
Sau mổ, bệnh nhân không rối loạn cảm giác vùng đầu cổ, vận động không bị ảnh hưởng và đặc biệt hài lòng về mặt thẩm mỹ.
TS Đàm Trọng Nghĩa đánh giá: Mặc dù trường hợp này là u lành nhưng kích thước lớn ảnh hưởng nghiêm trọng đến chất lượng cuộc sống người bệnh, hơn nữa vẫn có thể ác tính hóa. Vì vậy, tốt nhất nên phẫu thuật sớm hơn khi kích thước u nhỏ khoảng 4 cm thì cuộc mổ thuận lợi hơn, bệnh nhân không phải đối diện với những nguy cơ đe dọa đến sức khỏe, tính mạng và có được hiệu quả thẩm mỹ tốt hơn.
![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)
