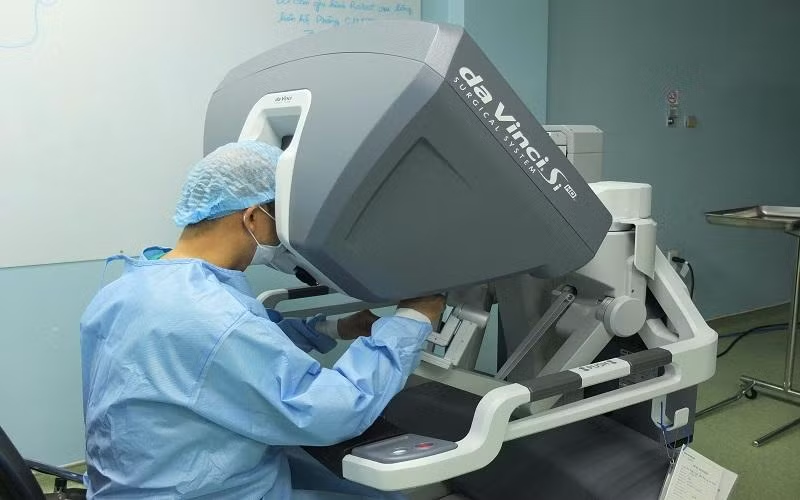
Cụ thể, một bệnh nam, 73 tuổi, được chẩn đoán mắc ung thư tế bào thận (Renal Cell Carcinoma) tại bệnh viện tuyến trước vào tháng 5/2022. Bệnh nhân tìm đến các bài thuốc dân gian để điều trị nhưng bệnh không giảm, sau đó đi khám lại phát hiện bướu có chồi bướu đi vào lòng tĩnh mạch thận và một phần tĩnh mạch chủ.
Đến đầu tháng 7/2022, các bác sĩ của Bệnh viện Bình Dân xác định bướu đã bít kín lòng tĩnh mạch chủ bụng và lấn sang một phần tĩnh mạch thận trái, người bệnh có thể nguy hiểm đến tính mạng, tử vong do tắc tĩnh mạch trung tâm.
Hội đồng chuyên môn của Bệnh viện Bình Dân đã hội chẩn với các chuyên gia thuộc nhiều chuyên khoa khác nhau, như: Chẩn đoán hình ảnh, gây mê hồi sức, hồi sức tích cực, nội tim mạch, ngoại tổng quát, phẫu thuật mạch máu, ngoại tiết niệu và thống nhất lên kịch bản chi tiết cho phẫu thuật robot cắt bỏ bướu thận đã có chồi bướu trong tĩnh mạch cửa với quyết tâm đạt được mức độ an toàn và hiệu quả cao nhất cho người bệnh.
Đúng theo kịch bản, người bệnh đã được phẫu thuật nội soi với robot hỗ trợ để lấy toàn bộ thận và khối bướu trong lòng tĩnh mạch chủ bụng trong 5 giờ với thời gian khống chế tuần hoàn (kẹp tĩnh mạch lớn nhất trong cơ thể) trong vòng 32 phút. Bệnh nhân được truyền 2 đơn vị máu sau mổ, chăm sóc tại phòng hồi tỉnh 24 giờ và xuất viện vào ngày thứ 6 sau phẫu thuật trong tình trạng sức khỏe ổn định.
Theo các chuyên gia phẫu thuật niệu khoa, có thể nói phẫu thuật lấy chồi bướu trong lòng tĩnh mạch chủ là phẫu thuật đỉnh cao của phẫu thuật ngoại tiết niệu, đòi hỏi bác sĩ phẫu thuật giàu kinh nghiệm, có kỹ năng chuyên môn rất cao và phát sinh nhiều thử thách ở hồi sức trong và sau mổ do phải can thiệp trên mạch máu trung tâm. Đây là trường hợp đầu tiên tại Việt Nam sử dụng phẫu thuật robot để cắt thận và lấy chồi bướu trong lòng tĩnh mạch chủ bụng để điều trị bệnh lý ung thư thận trong giai đoạn T3N0M0.
Theo y văn, ung thư thận có chồi bướu vào lòng tĩnh mạch chiếm 4-10% các trường hợp ung thư thận. Nếu không điều trị, thời gian sống trung bình của người bệnh là 5 tháng và khi người bệnh được phẫu thuật cắt thận và lấy chồi bướu trong lòng tĩnh mạch thì tỉ lệ sống sau 5 năm trung bình là 64% (46-82%).
Từ trước cho đến nay, tại Việt Nam, khi phát hiện ung thư thận có chồi bướu trong lòng tĩnh mạch chủ đều được can thiệp điều trị bằng phương thức mổ mở. Với thành công của ca phẫu thuật nội soi robot, có thể nói Bệnh viên Bình Dân đã hoàn thiện được tất cả các phẫu thuật khó nhất trong chuyên ngành ngoại tiết niệu. Đây là một trong những bằng chứng thực tiễn cho thấy Bệnh viên Bình Dân đang nỗ lực tiệm cận với các nước trong khu vực và thế giới về kỹ thuật phẫu thuật nội soi, một can thiệp chuyên sâu nhưng ít xâm hại: đường mổ nhỏ, ít đau, hạn chế mất máu, hồi phục sớm và rút ngắn thời gian nằm viện, góp phần tăng chất lượng cuộc sống cho người bệnh.







![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)
![[Video] Mẹ bầu có được chụp chiếu khi mang thai?](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cbbd1eaab74b7545946a747dc37eddefbaddaa7052c7f7b2a46c9a3a2951e64af/avatar-of-video-1169949-1805.png.avif)

