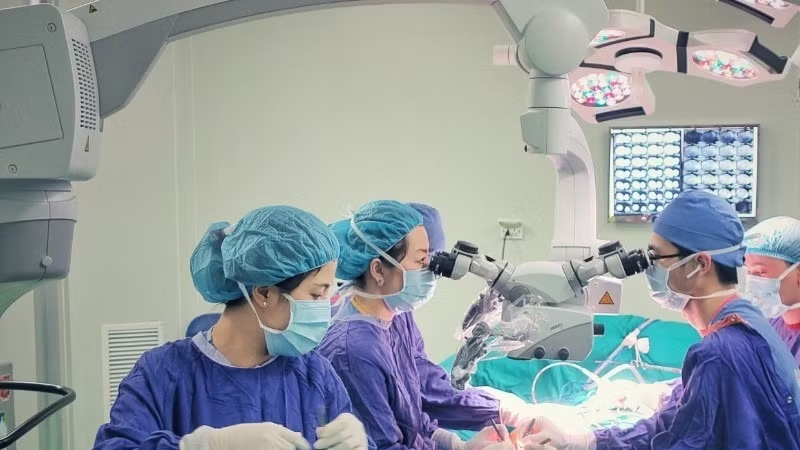
Thực tế ấy đang dần thay đổi từ sự đầu tư mạnh mẽ cả về nhân lực lẫn thiết bị y tế, nhiều bệnh viện ở tỉnh Thanh Hóa đang từng bước khẳng định năng lực điều trị ngay tại tuyến tỉnh, nơi được xem chỉ như trạm trung chuyển bệnh nhân ra Trung ương.
Thu ngắn hành trình điều trị
Một buổi chiều tháng bảy, trong khu điều trị nội trú của Bệnh viện Ung bướu tỉnh Thanh Hóa, vài bệnh nhân đang được người nhà dìu đi dạo quanh hành lang. Có người vừa truyền hóa chất xong, nét mặt còn nguyên vẻ mỏi mệt. Cũng có người tranh thủ trò chuyện với bác sĩ về phản ứng phụ của thuốc. Mỗi người một hành trình điều trị khác nhau, nhưng hầu hết đều chung một cảm nhận: “Cũng không đáng sợ như từng tưởng tượng”.
Ông Đới Sỹ Huệ, người xã Quảng Ninh, đang điều trị ung thư dạ dày. Trước đây, ông từng nghĩ mắc ung thư đồng nghĩa với “án tử”, phải bám trụ ở Hà Nội để chiến đấu với bệnh tật. Nhưng khi phát hiện bệnh, ông được chỉ định điều trị tại tuyến tỉnh. Chỉ sau ba ngày hoàn tất thủ tục và hội chẩn, ông đã bắt đầu được thực hiện phác đồ hóa trị.
“Con gái muốn đưa tôi đi Hà Nội, nhưng tôi chọn ở lại. Bệnh viện mới thành lập, cơ sở vật chất còn mới, khuôn viên thoáng đãng. Được bác sĩ tư vấn cặn kẽ về thiết bị, kỹ thuật, tôi tin tưởng hoàn toàn, tuân thủ tuyệt đối phác đồ điều trị”, ông Huệ nói đầy tự tin, rồi sắp xếp lại mấy lọ thuốc, một thói quen hình thành từ khi nhập viện.
Bị ung thư phổi giai đoạn 3, ông Nguyễn Danh Hải, nhà ở xã Hoằng Lộc, đã có lúc tưởng như sụp đổ khi nhận kết quả. Nhưng đến nay, ông đã hoàn tất sáu chu kỳ hóa trị. “Khi Bệnh viện K phát hiện ra bệnh, tâm trạng của tôi rất nặng nề, tiêu cực. Về Thanh Hóa, ban đầu tôi từ chối điều trị, cảm giác cùng đường. Nhưng sau một thời gian nằm ở đây, tâm lý tôi dần cải thiện”, ông Hải nói. Ngồi bên cạnh, vợ ông, bà Bùi Thị Phượng, tiếp lời: “Gần nhà nên dễ chăm sóc, chạy ra chạy vào được, chứ ra bệnh viện ở Hà Nội thì xa xôi, vất vả lắm”.
Những lựa chọn như vậy không còn hiếm. Ngày càng nhiều bệnh nhân chủ động ở lại điều trị tại địa phương, bởi họ không chỉ tìm thấy sự thuận tiện, mà còn dần đặt niềm tin vào năng lực của bệnh viện tuyến tỉnh, một niềm tin lớn dần lên từ những thay đổi rất căn bản về nhân lực và kỹ thuật.
“Tôi được phát hiện bệnh cách đây mười ngày, xác định phải điều trị sớm. Khi tìm hiểu thì thấy ở đây có máy xạ trị hiện đại, và đặc biệt là được tiếp nhận điều trị ngay mà không phải chờ đợi”.
Thiếu tá Mai Văn Trọng, công tác trong lực lượng Công an Thanh Hóa
Không chỉ dừng lại ở bệnh viện công, bệnh nhân ung thư tại tỉnh Thanh Hóa nay đã có thêm nhiều lựa chọn tại các cơ sở tư nhân được đầu tư bài bản. Hệ thống y tế ngoài công lập đang từng bước khẳng định vai trò, bổ sung nguồn lực đáng kể cho công tác điều trị ung thư trên toàn tỉnh.
Thiếu tá Mai Văn Trọng, công tác trong lực lượng Công an Thanh Hóa, được chẩn đoán ung thư tuyến giáp. Dù Bệnh viện 198 là địa chỉ uy tín trong ngành, ông vẫn quyết định điều trị tại Bệnh viện đa khoa Hợp Lực. “Tôi được phát hiện bệnh cách đây mười ngày, xác định phải điều trị sớm. Khi tìm hiểu thì thấy ở đây có máy xạ trị hiện đại, và đặc biệt là được tiếp nhận điều trị ngay mà không phải chờ đợi”.
Cùng điều trị tại Bệnh viện đa khoa Hợp Lực, bà Nguyễn Thị Nhung bị ung thư đại tràng giai đoạn 3 khẳng định: “Thấy cảnh bệnh nhân, người nhà chen chúc, quá tải trầm trọng tại các bệnh viện tuyến cuối mà phát sợ. Vào đây, được nằm giường riêng, không khí thoáng đãng, tôi thấy mình đã lựa chọn đúng”.
Nếu như Hợp Lực là đơn vị tư nhân tiên phong trong lĩnh vực ung bướu, thì Phúc Thịnh - dù là cái tên còn mới trong lĩnh vực này - cũng đang dần khẳng định vai trò, với sự đầu tư bài bản vào cơ sở vật chất, nhân lực và định hướng chuyên sâu. Hai bệnh viện đang sở hữu tổng cộng 160 giường điều trị ung thư, cùng hệ thống thiết bị hiện đại như máy xạ trị tuyến tính, SPECT/CT, cộng hưởng từ. Quyết định ở lại Thanh Hóa điều trị, nhiều bệnh nhân đã chủ động giảm tải cho tuyến trên, và quan trọng hơn, còn giảm được áp lực tâm lý cũng như gánh nặng tài chính cho gia đình.
Từng bước làm chủ kỹ thuật
Nếu trước kia, điều trị ung thư ở tuyến tỉnh chỉ dừng lại ở khâu chẩn đoán và chuyển lên tuyến trên, thì nay, nhiều kỹ thuật phức tạp đã được làm chủ tại chỗ. Bác sĩ Nguyễn Ngọc Hùng, Phó Trưởng khoa Nội 1, Bệnh viện Ung bướu tỉnh Thanh Hóa, cho biết: “Chúng tôi đã chủ động phần lớn kỹ thuật, từ hóa trị, điều trị đích, chẩn đoán bằng máy SPECT/CT, rồi giải phẫu bệnh”.
Chúng tôi đầu tư cả máy móc và con người. Bác sĩ được cử đi đào tạo chuyên sâu, nhận chuyển giao kỹ thuật từ các bệnh viện hàng đầu.
Tiến sĩ Nguyễn Quang Hưng, Phó Giám đốc Bệnh viện
Từ năm 2023, bệnh viện đưa vào vận hành hàng loạt thiết bị hiện đại như máy cộng hưởng từ, chụp cắt lớp vi tính 128 dãy, hệ thống chụp mạch số hóa xóa nền (DSA), hệ thống lưu trữ và truyền tải hình ảnh (PACS). Máy xạ trị đang trong giai đoạn đấu thầu, dự kiến vận hành năm 2026. Tiến sĩ Nguyễn Quang Hưng, Phó Giám đốc Bệnh viện, chia sẻ: “Chúng tôi đầu tư cả máy móc và con người. Bác sĩ được cử đi đào tạo chuyên sâu, nhận chuyển giao kỹ thuật từ các bệnh viện hàng đầu”.
Từ năm 2023 đến 2025, đã có 25 gói kỹ thuật được chuyển giao thành công từ Trung ương cho Thanh Hóa. Bác sĩ Chuyên khoa II Trịnh Việt Trung, Trưởng phòng Nghiệp vụ Y Dược, Sở Y tế Thanh Hóa, cho biết: “Đến nay bệnh viện ung bướu của chúng tôi đã triển khai hơn 8.000 kỹ thuật, trong đó nhiều kỹ thuật loại I như xạ hình toàn thân, đốt sóng cao tần khối u, cắt toàn bộ dạ dày nội soi, cắt tuyến giáp qua đường miệng”.
Chăm sóc giảm nhẹ, hướng tiếp cận nhân văn nhằm nâng cao chất lượng sống cho bệnh nhân ung thư cũng đang được các bệnh viện ở Thanh Hóa quan tâm triển khai. Ông Nguyễn Văn Đệ, Chủ tịch Hội đồng quản trị, Công ty cổ phần Hợp Lực, chia sẻ: “Làm y tế tư nhân mà không có tâm thì không thể trụ với ung thư, lĩnh vực nhiều rủi ro, chi phí lớn. Trong suốt những năm qua, chúng tôi luôn đặt yếu tố nhân văn lên hàng đầu”.
Từ triết lý đó, Hợp Lực đang phát động phong trào phát hiện sớm ung thư, chăm sóc tại nhà và lập quỹ hỗ trợ bệnh nhân khó khăn. Bác sĩ Chuyên khoa II Nguyễn Đình Nơi, Phó Giám đốc bệnh viện, cho biết: “Chúng tôi không xem người bệnh là một ca bệnh, mà là một con người cần được đồng hành lâu dài”.
Chung tinh thần này, ông Đỗ Công Muôn, Chủ tịch Hội đồng thành viên, Bệnh viện Đa khoa Phúc Thịnh khẳng định: “Đầu tư máy xạ trị, có người bảo là mạo hiểm. Nhưng chúng tôi xác định, đây là đóng góp cho cộng đồng, không đơn thuần là kinh doanh”.
Tại Thanh Hóa, quan điểm cũng như thực tế công tác điều trị ung thư tuyến tỉnh đang thay đổi rõ rệt. Muốn đi xa phải đi cùng nhau, điều đó không chỉ đúng với hành trình giữa bác sĩ và bệnh nhân, mà còn đúng với cách tỉnh tạo ra sự gắn kết giữa bệnh viện công và tư, giữa kỹ thuật hiện đại và giá trị nhân văn, giữa đào tạo và chuyển giao công nghệ.
Đã có thời, hầu hết bệnh nhân đều băn khoăn rằng liệu bệnh viện nơi mình đang sống có đủ tin cậy để gửi gắm hy vọng. Nhưng giờ đây, khi năng lực tuyến tỉnh đang từng bước tiệm cận với Trung ương, ngày càng nhiều người không còn do dự khi trả lời: “Hoàn toàn có thể!”.












![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)