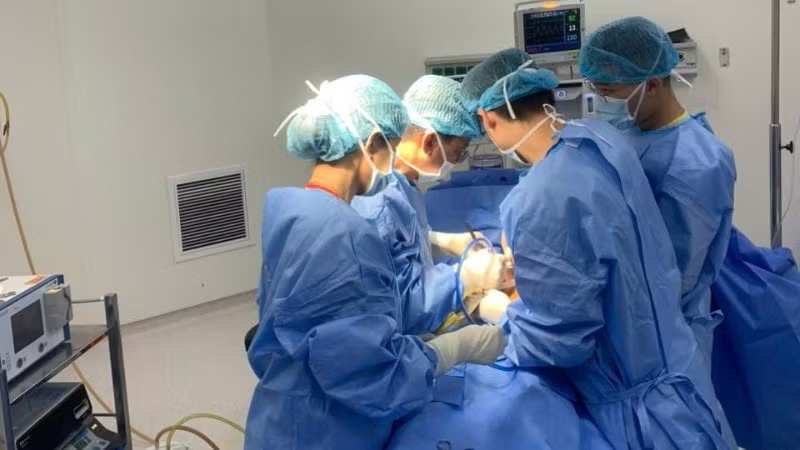
Vừa qua, các bác sĩ Khoa Phẫu thuật tiêu hóa, Bệnh viện E đã thực hiện thành công ca phẫu thuật lấy sỏi mật cho một người bệnh nam (63 tuổi, trú tại Hà Nội) có trái tim bên phải.
Điều đặc biệt, người bệnh mắc dị tật bẩm sinh đảo ngược phủ tạng hoàn toàn với toàn bộ cơ quan trong ổ bụng và lồng ngực được sắp xếp ngược vị trí so với người bình thường, khiến việc chẩn đoán, phẫu thuật và thao tác của các phẫu thuật viên trở nên khó khăn, phức tạp hơn rất nhiều.
Theo Thạc sĩ, bác sĩ Nguyễn Khắc Điệp, Khoa Phẫu thuật tiêu hóa, Bệnh viện E thì đảo ngược phủ tạng là dị tật bẩm sinh hiếm gặp, di truyền theo gene lặn trên nhiễm sắc thể thường, với tỷ lệ xuất hiện chỉ khoảng 1/5.000 đến 1/20.000 người tùy từng khu vực.
Ở những người mắc tình trạng này, các cơ quan nội tạng trong lồng ngực và ổ bụng được sắp xếp theo hình ảnh “phản chiếu qua gương” so với cấu trúc bình thường. Đảo ngược phủ tạng không làm tăng nguy cơ mắc sỏi mật, song lại gây nhiều khó khăn trong quá trình chẩn đoán và điều trị, bởi các dấu hiệu lâm sàng và hình ảnh giải phẫu bị đảo ngược.
Chính vì vậy, việc nắm vững đặc điểm bệnh lý và lựa chọn phương pháp xử trí phù hợp là yếu tố then chốt để bảo đảm ca điều trị thành công.
Qua khai thác tiền sử bệnh án, người bệnh đã có biểu hiện bệnh trước đó 3 ngày với những triệu chứng như đau bụng nhiều vùng thượng vị lệch sang trái, sốt cao 39 độ kèm vàng da, vàng mắt tăng dần… Khi triệu chứng ngày càng nghiêm trọng, người nhà đã đưa người bệnh đến Bệnh viện E để thăm khám và điều trị.
Người bệnh nam nhập viện trong tình trạng đau bụng dữ dội, sốt cao kèm rét run, vàng mắt, vàng da và ấn đau nhiều vùng thượng vị, hạ sườn trái… Qua thăm khám lâm sàng kết hợp với các xét nghiệm cận lâm sàng và chẩn đoán hình ảnh, các bác sĩ nhanh chóng xác định người bệnh bị nhiễm trùng đường mật-tắc mật, viêm tụy cấp do sỏi ống mật chủ, trên nền người bệnh bị đảo ngược phủ tạng hoàn toàn.
Nhận thấy tính chất đặc biệt của ca bệnh, các bác sĩ đã nhanh chóng hội chẩn liên chuyên khoa: Phẫu thuật tiêu hóa, Cấp cứu, Hồi sức tích cực… để xây dựng phương án tối ưu, bảo đảm an toàn cho người bệnh. Đây là trường hợp phức tạp, tiềm ẩn nhiều nguy cơ, đòi hỏi sự chính xác cao và kinh nghiệm dày dặn của phẫu thuật viên.
Đặc biệt, ở người bệnh này việc chẩn đoán và tiến hành phẫu thuật lấy sỏi mật gặp nhiều khó khăn do cấu trúc giải phẫu bị đảo lộn, khiến ê-kíp phẫu thuật phải chuẩn bị kỹ lưỡng, dự trù mọi tình huống có thể xảy ra.
Thạc sĩ, bác sĩ Nguyễn Khắc Điệp cho biết, đây là một ca phẫu thuật khó và phức tạp. Ban đầu, người bệnh được chỉ định thực hiện thủ thuật nội soi mật tụy ngược dòng (ERCP) nhằm lấy sỏi ống mật chủ. Đây là phương pháp can thiệp xâm lấn tối thiểu, nếu thành công sẽ giúp người bệnh hồi phục nhanh, giảm đau sau mổ và rút ngắn thời gian nằm viện.
Tuy nhiên, như hẹp nhú tá tràng, kích thước sỏi quá lớn, hoặc có biến đổi giải phẫu khác như túi thừa quanh nhú có thể cản trở bác sĩ nội soi tiếp cận bóng vater và ống mật chủ để lấy sỏi một cách hiệu quả.
Trong những trường hợp này, phẫu thuật nội soi lấy sỏi qua ERCP có thể không tối ưu và bác sĩ sẽ cân nhắc phương pháp điều trị thay thế như phẫu thuật nội soi mở ống mật chủ để loại bỏ sỏi.
Trước tình huống đó, Tiến sĩ, bác sĩ Hữu Hoài Anh – Trưởng khoa Phẫu thuật tiêu hóa cùng ê-kíp phẫu thuật đã nhanh chóng hội chẩn, quyết định điều trị nội khoa tích cực trước để kiểm soát tình trạng viêm gan cấp và nhiễm trùng, sau đó tiến hành phẫu thuật mở lấy sỏi ống mật chủ.
Đáng chú ý, do người bệnh bị đảo ngược phủ tạng hoàn toàn nên ê-kíp phẫu thuật buộc phải thực hiện các thao tác ngược lại so với các ca phẫu thuật thông thường. Điều này đòi hỏi các phẫu thuật viên phải có trình độ chuyên môn vững vàng, tay nghề cao và nhiều kinh nghiệm mới có thể xử trí an toàn và thành công.
Tiến sĩ, bác sĩ Hữu Hoài Anh cho biết, do người bệnh mắc dị tật đảo ngược phủ tạng nên toàn bộ dạ dày, tá tràng, gan, đường mật và túi mật… đều có sự biến đổi về giải phẫu, gây nhiều khó khăn trong quá trình phẫu tích và định vị các cấu trúc.
Trước thách thức đó, ê-kíp phẫu thuật đã tiến hành đánh giá tỉ mỉ, cẩn trọng từng chi tiết giải phẫu, sau đó thực hiện lấy sỏi ống mật chủ kết hợp nội soi đường mật toàn bộ để kiểm tra kỹ lưỡng. Nhờ sự chuẩn bị chu đáo và thao tác chính xác, ca mổ diễn ra thuận lợi, an toàn.
Các bác sĩ khoa Phẫu thuật tiêu hóa khuyến cáo, sỏi mật là bệnh lý khá phổ biến và có thể gây ra nhiều biến chứng nguy hiểm nếu không được phát hiện và điều trị kịp thời, đặc biệt trong các trường hợp phức tạp như trường hợp người bệnh này. Vì vậy, khi có các triệu chứng như: đau bụng vùng hạ sườn, sốt cao, vàng da, vàng mắt… cần đến ngay cơ sở y tế uy tín, có đầy đủ chuyên khoa như Bệnh viện E để thăm khám và điều trị, tránh nguy hiểm đến tính mạng







![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)
![[Video] Mẹ bầu có được chụp chiếu khi mang thai?](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cbbd1eaab74b7545946a747dc37eddefbaddaa7052c7f7b2a46c9a3a2951e64af/avatar-of-video-1169949-1805.png.avif)

