Bệnh nhân N.T. N, 36 tuổi (trú tại huyện Thanh Oai, Hà Nội) được một cơ sở y tế trên địa bàn Hà Nội chuyển cấp cứu đến Bệnh viện Phụ sản Trung ương trong tình trạng lơ mơ, da xanh tái, mạch nhanh nhỏ khó bắt, huyết áp không đo được.
Do tình trạng bệnh nhân không tỉnh táo lại không có người nhà đi cùng, qua khai thác thông tin bệnh sử bệnh nhân từ đơn vị chuyển viện, được biết, chị N. không hề biết mình có thai do vẫn thấy ra máu theo chu kỳ.
Tuy nhiên, kỳ kinh lần này có dấu hiệu bất thường như ra máu kéo dài 15 ngày, máu kinh sẫm màu, vài ngày gần đây xuất hiện tình trạng đau bụng lâm râm, đầy bụng nhưng do bận công việc nên chưa đi khám.
Đến ngày 4/3, chị N. cảm thấy mệt mỏi hơn nên đã đến khám tại cơ sở y tế gần nhà. Trong lúc chờ đợi xét nghiệm, đột ngột choáng váng và lên cơn co giật. Ngay lập tức, chị N. được sơ cứu và chuyển cấp cứu đến Bệnh viện Phụ sản Trung ương trong tình trạng nguy kịch.
Tại phòng cấp cứu, bệnh nhân được thăm khám và siêu âm, phát hiện có rất nhiều dịch (máu) trong ổ bụng, chẩn đoán nghĩ đến khối chửa ngoài tử cung vỡ gây sốc mất máu nghiêm trọng, nguy cơ tử vong rất cao nếu không can thiệp kịp thời.
Xác định đây là tình huống cấp cứu tối khẩn, Bệnh viện Phụ sản Trung ương đã kích hoạt quy trình "Báo động đỏ", huy động toàn bộ ê-kíp hồi sức và phẫu thuật. Bệnh nhân được chuyển thẳng lên phòng mổ để vừa tiến hành hồi sức tích cực, vừa chuẩn bị phẫu thuật khẩn cấp, tận dụng từng giây quý giá để giành lại sự sống cho bệnh nhân.
Bác sĩ Bạch Minh Thu, Phụ trách khoa Phẫu thuật Gây mê Hồi sức, người trực tiếp hồi sức cho bệnh nhân, chia sẻ: Bệnh nhân nhập viện trong tình trạng sốc mất máu nặng, huyết áp tụt, mạch nhanh nhỏ, da tái nhợt, bệnh nhân có nguy cơ ngừng tim bất cứ lúc nào.
"Chúng tôi phải khẩn trương truyền dịch cao phân tử, các thuốc nâng huyết áp để duy trì tuần hoàn, đồng thời truyền máu khẩn cấp cho bệnh nhân, theo dõi sát sao các chỉ số sinh tồn để nâng huyết áp lên mức an toàn. Đây thực sự là một cuộc chạy đua với thời gian", bác sĩ Thu chia sẻ.
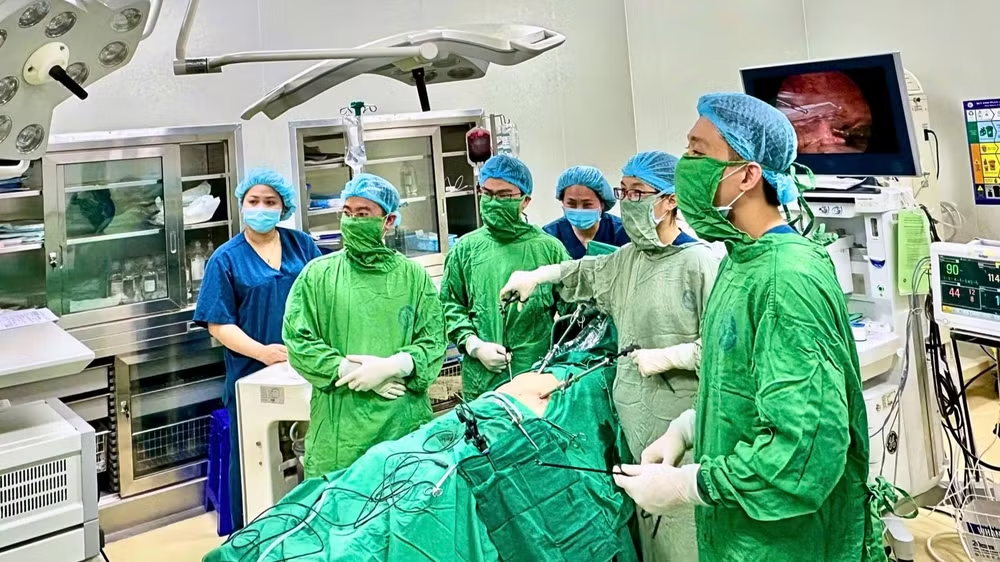 |
| Bác sĩ phẫu thuật nội soi cấp cứu cho bệnh nhân. |
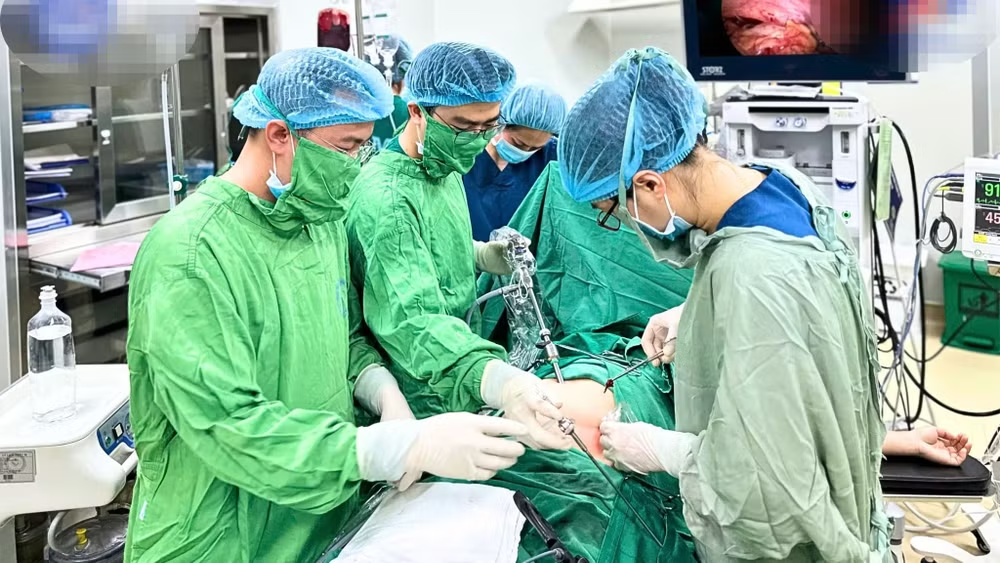
Nhờ sự xử trí nhanh chóng và hồi sức tích cực, huyết áp bệnh nhân dần được nâng lên, giúp ổn định tình trạng sốc. Ngay khi các chỉ số sinh tồn cải thiện, ê-kíp phẫu thuật lập tức tiến hành nội soi cấp cứu.
Khi vào ổ bụng, các bác sĩ phát hiện khối thai nằm ở vòi trứng phải đã vỡ, ổ bụng ngập máu. Ngay lập tức, bác sĩ phẫu thuật đã thực hiện cắt bỏ vòi trứng phải để cầm máu, đồng thời hút sạch máu trong ổ bụng. Lượng dịch máu được lấy ra từ bụng bệnh nhân gần 3 lít.
Tiến sĩ, bác sĩ Phan Chí Thành, người trực tiếp thực hiện ca mổ nội soi cấp cứu, cho biết: "Đối với những ca sốc mất máu nặng, nếu huyết áp không ổn định, chúng tôi buộc phải tiến hành mổ cấp cứu ngay để xác định nguyên nhân và xử trí kịp thời. Nếu thời gian chờ đợi càng lâu, lượng máu mất đi càng nhiều, quá trình hồi sức càng khó khăn, nguy cơ tử vong càng cao.
Thông thường, với những ca bệnh nguy kịch như vậy, phẫu thuật mở bụng là lựa chọn bắt buộc - tức là rạch một đường dài khoảng 20cm trên bụng để nhanh chóng kiểm soát tình trạng chảy máu. Tuy nhiên, với trình độ chuyên môn cao cùng kinh nghiệm dày dặn trong hồi sức và phẫu thuật, khi hồi sức bệnh nhân đủ điều kiện, chúng tôi đã có thể thực hiện phẫu thuật nội soi. Chỉ cần ba lỗ chọc nhỏ trên thành bụng, phương pháp này giúp giảm thiểu tối đa tổn thương, hạn chế nguy cơ biến chứng và rút ngắn thời gian hồi phục cho bệnh nhân.
Sau 1 giờ hồi sức và phẫu thuật căng thẳng, ca mổ đã thành công, bệnh nhân đã được truyền 2.500ml (máu, huyết tương tươi, yếu tố cầm máu), bệnh nhân đã vượt qua cơn nguy kịch. Hiện tại, sau phẫu thuật 5 giờ, bệnh nhân đã tỉnh táo, mạch, huyết áp trở về bình thường, bệnh nhân tiếp tục được hồi sức và theo dõi chặt chẽ sau phẫu thuật để đảm bảo phục hồi an toàn.
Chửa ngoài tử cung là tình trạng thai không làm tổ trong buồng tử cung mà phát triển ở vòi trứng, buồng trứng hoặc ổ bụng. Nếu không được phát hiện sớm, khối thai có thể phát triển đến một mức độ nhất định rồi vỡ ra, gây chảy máu ồ ạt vào ổ bụng.
Nếu không cấp cứu kịp thời, người bệnh có thể tử vong do sốc mất máu. Do đó, khi có các dấu hiệu như rong kinh kéo dài, ra máu bất thường, thay đổi chu kỳ kinh nguyệt kèm đau bụng âm ỉ hoặc từng cơn, chị em cần đến các cơ sở y tế thăm khám sớm để phát hiện và xử trí kịp thời.



![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)











