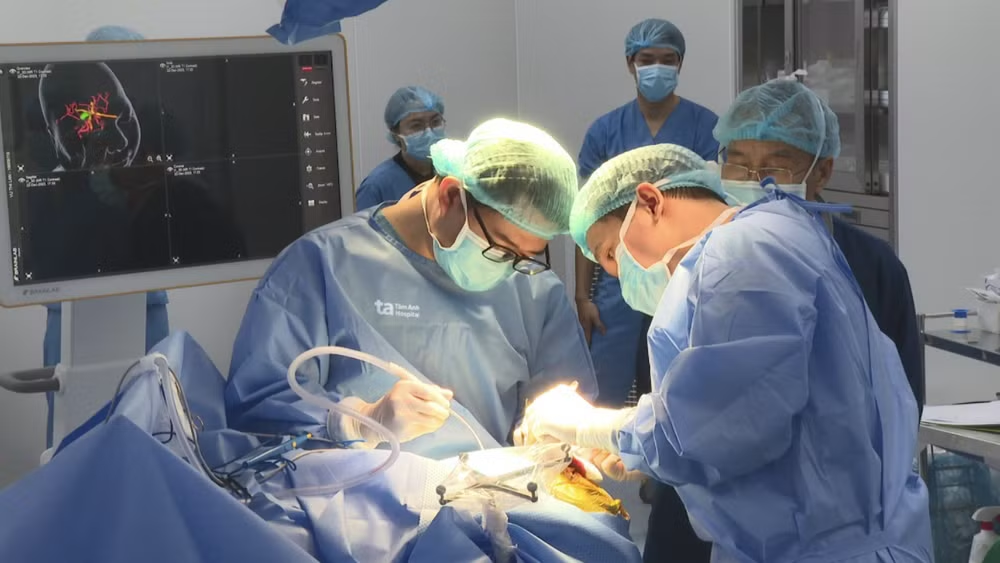
Tiến sĩ, bác sĩ Nguyễn Đức Anh, Trưởng khoa Ngoại thần kinh Bệnh viện Đa khoa Tâm Anh Hà Nội cho biết, khối u ở vị trí nguy hiểm, xung quanh là các cấu trúc dây thần kinh quan trọng, trong phẫu thuật, chỉ cần một sai sót nhỏ cũng có thể gây nguy hiểm cho người bệnh. Hơn nữa khối u lớn đã xâm lấn chung quanh, nguy cơ chèn ép dây thần kinh II, III, xoang hang, động mạch cảnh trong,… gây giảm thị lực, liệt vận nhãn.
Nếu không điều trị sớm, chỉ vài tháng sau người bệnh sẽ bị mù, liệt, thậm chí ảnh hưởng đến tính mạng.
Trước đó, chị Vũ Thị Hương (Vĩnh Phúc) đến khám trong tình trạng đau đầu, hai mắt nhìn mờ. Chị cho biết, tình trạng đau đầu đã diễn ra khoảng hơn 1 tháng nay. Các bác sĩ chỉ định người bệnh chụp cộng hưởng từ sọ não. Kết quả cho thấy chị Hương có khối u màng não 2x3cm tại vị trí mỏm yên trước, đỉnh hốc mắt phải. Khối u đã lan vào ống thị giác.
Tại bệnh viện, chị Hương được các bác sĩ thực hiện phẫu thuật lấy khối u não dưới sự hỗ trợ của kính vi phẫu và hệ thống định vị thần kinh (Neuro Navigation). Bác sĩ lựa chọn phẫu thuật đường chân tóc trán thái dương và dùng dụng cụ khoan mài mỏm yên trước để dễ dàng tiếp cận vùng đỉnh hốc mắt và nền sọ.
Cách tiếp cận này vừa giúp các bác sĩ có được vị trí tốt nhất để xử lý toàn bộ khối u, đảm bảo an toàn cho các cấu trúc xung quanh, vừa đạt được yêu cầu thẩm mỹ của người bệnh bởi vết mổ sẽ được tóc che phủ hoàn toàn sau mổ.
Sau 4 giờ đồng hồ, các bác sĩ thành công loại bỏ toàn bộ khối u. Người bệnh bảo tồn được các tổ chức dây thần kinh lân cận. Hai ngày sau mổ, chị Hương tỉnh táo, tự chăm sóc bản thân tốt và xuất viện sau một tuần. Với kết quả giải phẫu bệnh u màng não độ I, ca phẫu thuật này đã thành công điều trị triệt căn khối u.
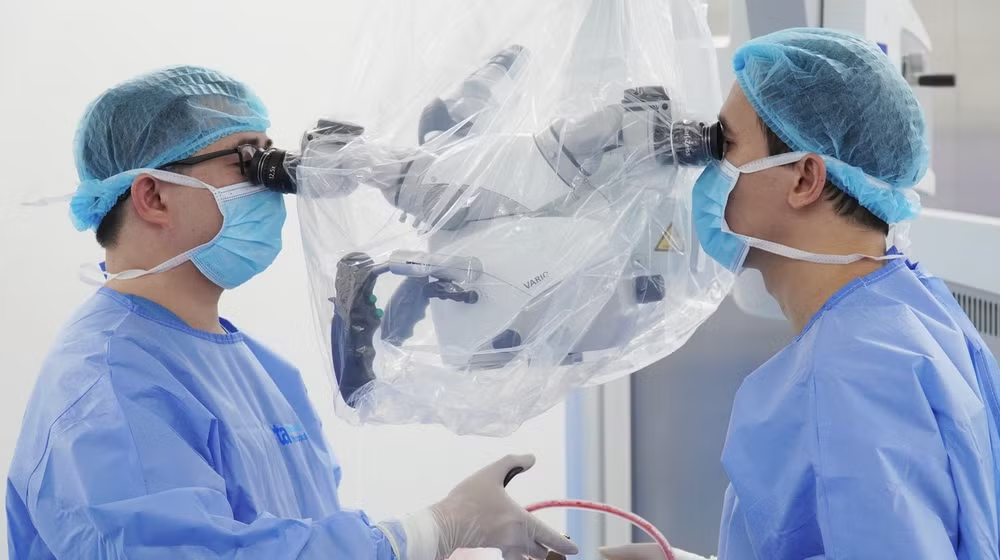 |
| Tiến sĩ Đức Anh (bên phải) và ê-kíp mổ vi phẫu cho người bệnh. |
Phẫu thuật u não nền sọ là một trong những kỹ thuật khó và phức tạp. Các bác sĩ kết hợp dùng kính vi phẫu và hệ thống định vị thần kinh thế hệ mới nhất (Neuro Navigation). Hệ thống này vừa giúp phóng đại phẫu trường vừa xác định rõ khối u so với các cấu trúc quan trọng khác.
Từ đó, giúp các bác sĩ quan sát rõ ràng khối u, các dây thần kinh và mạch máu xung quanh, thao tác tỉ mỉ, chính xác, hạn chế gây tổn thương mô lành, ít mất máu, rút ngắn thời gian mổ và hạn chế tối đa biến chứng. Kỹ thuật đòi hỏi kinh nghiệm chuyên sâu của phẫu thuật viên, sự chính xác tuyệt đối trong thao tác và kỹ năng xử lý nhanh nhạy trong mọi tình huống.
Tiến sĩ Đức Anh cho biết, cấu trúc của não bộ rất phức tạp. Mỗi dây thần kinh đều có vai trò quan trọng trong việc vận hành cơ thể. Do vậy, mọi thao tác phẫu thuật chuyên sâu đều cần thực hiện dưới kính hiển vi dưới sự hỗ trợ của hệ thống định vị dẫn đường.
Hệ thống định vị dẫn đường Neuro Navigation là một bước tiến của y học trên thế giới trong lĩnh vực phẫu thuật thần kinh. Hệ thống này với đầu dò thông minh và bộ vi xử lý tối tân giúp các bác sĩ định hướng không gian, cấu trúc giải phẫu vùng tổn thương. Sự kết hợp này hiện chỉ được thực hiện tại các cơ sở y tế đáp ứng đủ yếu tố trình độ chuyên môn và hệ thống trang thiết bị hiện đại.
U màng não chiếm 20% u nội sọ nói chung, trong đó, 11,9-17% là u màng não ở cánh nhỏ xương bướm, phân nửa trong số này là u màng não mỏm yên trước. Đa số u màng não là lành tính, tỷ lệ ác tính dưới 20%. Bệnh thường không có dấu hiệu điển hình, mơ hồ và dễ nhầm lẫn. Khi khối u phát triển lớn sẽ gây ra các triệu chứng, bao gồm đau đầu kéo dài, buồn nôn, choáng váng, suy giảm trí nhớ…
U màng não có thể điều trị khỏi nếu người bệnh được phẫu thuật cắt triệt để khối u. Trong một số trường hợp, u màng não có thể tái phát tại vị trí ban đầu sau điều trị. Người bệnh cần đến các bệnh viện lớn quy tụ đội ngũ phẫu thuật viên giỏi và hệ thống thiết bị hiện đại giúp đạt tỷ lệ điều trị triệt căn cao.
Để phòng ngừa tái phát, bác sĩ Đức Anh khuyến cáo người bệnh tuân thủ chỉ định của bác sĩ sau điều trị, theo dõi và tái khám theo đúng lịch hẹn; đồng thời duy trì lối sống lành mạnh và ăn uống khoa học, đảm bảo.
Người có nguy cơ cao như trên 40 tuổi; tiền sử gia đình có người từng mắc u não; người từng trải qua xạ trị; người làm việc trong môi trường có bức xạ, điện từ trường, tiếp xúc với thuốc trừ sâu, thuốc nhuộm trong thời gian dài... cần chủ động khám bệnh lý thần kinh 6 tháng một lần.











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)

