
Bệnh nhân N.V.P (62 tuổi, trú tại Bắc Ninh), có tiền sử thường xuyên ăn nem làm từ thịt lợn sống và tiết canh; gia đình có chăn nuôi lợn. Khoảng 10 ngày trước khi nhập viện, ông xuất hiện sốt cao 39–40 độ C, đau đầu dữ dội, buồn nôn và nôn.
Ban đầu, ông tự điều trị tại nhà bằng cách tiêm truyền dịch, triệu chứng chỉ thuyên giảm tạm thời. Tuy nhiên, sốt và đau đầu tái phát dai dẳng buộc ông phải đến cơ sở y tế, sau đó được chuyển tiếp đến Bệnh viện Bệnh Nhiệt đới Trung ương với chẩn đoán viêm màng não, nhiễm khuẩn huyết do liên cầu khuẩn lợn.
Thạc sĩ, bác sĩ Trần Văn Long, Khoa Nhiễm khuẩn tổng hợp cho biết, khi nhập viện, bệnh nhân P. trong tình trạng kích thích, vật vã, sốt cao từng cơn, buồn nôn, nôn, cứng gáy. Đây là các dấu hiệu điển hình của viêm màng não.
Sang ngày thứ hai điều trị, bệnh nhân mất thính lực, da và niêm mạc xung huyết. Kết quả cấy dịch não tủy cho thấy nhiễm Streptococcus suis. Ngoài ra, bệnh nhân còn có tổn thương Herpes vùng môi, xuất hiện trong bối cảnh suy giảm miễn dịch do nhiễm trùng nặng.
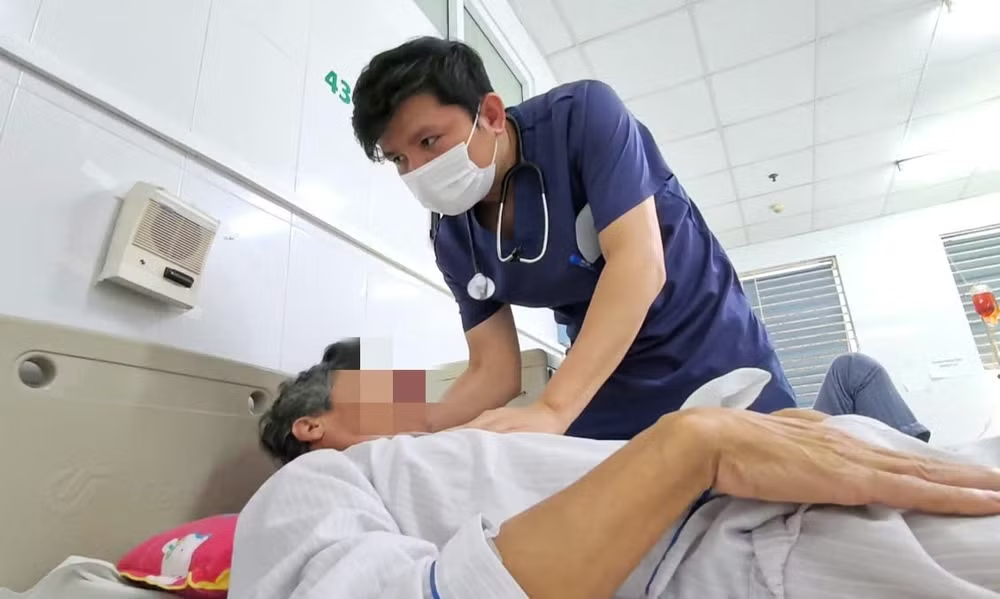
Sau 12 ngày điều trị tích cực, tình trạng bệnh nhân đã cải thiện rõ rệt: hết sốt, dịch não tủy trong trở lại, các chỉ số nhiễm trùng ổn định.
Trường hợp 2 là bệnh nhân L.V.N (54 tuổi, trú tại Lào Cai), có tiền sử ăn lòng lợn, tiết canh cách thời điểm khởi phát bệnh 1 tuần. Một tuần sau đó, ông xuất hiện sốt, rét run, đau đầu và được điều trị tại bệnh viện địa phương với chẩn đoán nhiễm khuẩn huyết do S. suis.
Tuy nhiên, tình trạng không cải thiện, bệnh nhân tiếp tục sốt cao, đau đầu, buồn nôn nôn, cứng gáy, ù tai, viêm phổi nên được chuyển đến Bệnh viện Bệnh Nhiệt đới Trung ương.
Bác sĩ Lê Văn Thiệu, Khoa Nhiễm khuẩn tổng hợp cho biết, xét nghiệm cho thấy, bệnh nhân có bạch cầu tăng gấp đôi giới hạn bình thường, chỉ số nhiễm trùng cao gấp 10 lần. Bệnh nhân được chẩn đoán nhiễm khuẩn huyết có viêm màng não do liên cầu lợn cho thấy bệnh nhân bị viêm màng não do S. suis kèm tổn thương dây thần kinh thính giác, dẫn truyền âm thanh bị gián đoạn hoặc mất hoàn toàn.
Bác sĩ Lê Văn Thiệu cho biết, viêm màng não và nhiễm khuẩn huyết là hai biểu hiện lâm sàng điển hình khi con người bị nhiễm liên cầu khuẩn lợn. Trong đó, mất thính lực là biến chứng thường gặp nhất và không thể hồi phục. Bệnh nhân có thể dẫn đến sốc nhiễm khuẩn, tử vong nếu không được điều trị kịp thời
Bác sĩ Lê Văn Thiệu cảnh báo, bệnh liên cầu khuẩn lợn ở người có thể diễn tiến rất nhanh. Trường hợp nhẹ có thể nhiễm khuẩn huyết-viêm phổi, nặng có thể có viêm màng não kèm theo mất thính lực; trường hợp rất nặng có thể dẫn đến sốc nhiễm khuẩn, suy đa cơ quan và tử vong nếu không được chẩn đoán và điều trị sớm.
Theo Bác sĩ Thiệu, hiện chưa có vaccine phòng bệnh, vì vậy, phòng bệnh là biện pháp quan trọng nhất. Người dân cần tuyệt đối không ăn tiết canh, nem chưa đủ ngày chưa đủ độ chua, thịt lợn chưa được nấu chín kỹ hoặc các sản phẩm chế biến không bảo đảm vệ sinh.
Đồng thời, tránh giết mổ, chế biến lợn ốm hoặc nghi mắc bệnh nếu không có bảo hộ lao động. Khi có biểu hiện nghi ngờ như sốt cao, đau đầu, ù tai, buồn nôn..., cần đến ngay cơ sở y tế để được thăm khám, điều trị kịp thời, tránh các biến chứng nguy hiểm.

![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)






![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)
![[Video] Mẹ bầu có được chụp chiếu khi mang thai?](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cbbd1eaab74b7545946a747dc37eddefbaddaa7052c7f7b2a46c9a3a2951e64af/avatar-of-video-1169949-1805.png.avif)
