Tiến sĩ, bác sĩ Nguyễn Anh Dũng, Trưởng khoa Ngoại Tim mạch-Lồng ngực, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh Thành phố Hồ Chí Minh cho biết, ông Kha (69 tuổi, ngụ Bình Dương) nhập viện trong trạng thái chân trái phù nề nặng, to gần gấp đôi chân phải, không thể đi lại như bình thường.
Tiến hành siêu âm và chụp CT ghi nhận huyết khối tĩnh mạch chân lan lên tĩnh mạch chậu trong và tĩnh mạch chậu chung. Không chỉ vậy, một phần huyết khối còn trôi lên gây thuyên tắc phổi mức độ nhẹ. Bệnh nhân gần như không đáp ứng điều trị bằng thuốc chống đông. Nếu không kịp thời can thiệp để xử lý huyết khối, khả năng chân trái bị thiếu máu nuôi dẫn tới hoại tử hoặc di chứng hậu huyết khối về sau là rất lớn.
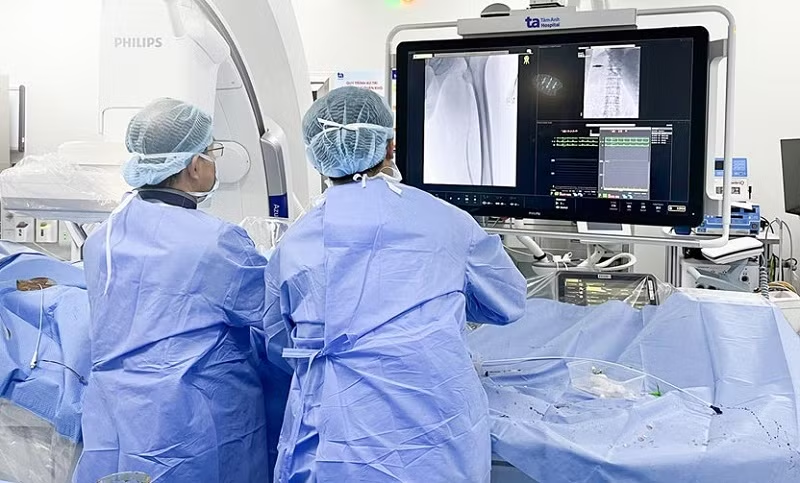
Lập tức, ca thủ thuật hút huyết khối cho ông Kha được tiến hành. Trong vòng 150 phút, ê-kíp thực hiện 4 kỹ thuật khó nhằm cứu chân trái cho bệnh nhân.
Đầu tiên, bác sĩ đưa lưới lọc tĩnh mạch chủ dưới thông qua tĩnh mạch chân phải vào để ngăn không cho huyết khối tiếp tục trôi lên gây thuyên tắc phổi.
Huyết khối tĩnh mạch chân xảy ra khi cục máu đông hình thành ở hệ thống tĩnh mạch chi dưới, cản trở máu lưu thông. Nếu huyết khối không được xử lý kịp thời có thể dẫn tới biến chứng thuyên tắc phổi, suy tĩnh mạch mạn tính, hội chứng postphlebitic (tổn thương tĩnh mạch do cục máu đông làm giảm lưu lượng máu đến các khu vực bị ảnh hưởng)… Bệnh thường gặp ở những người có lối sống ít vận động, đứng/ngồi một chỗ trong thời gian dài, người thừa cân-béo phì, người hút thuốc lá, có tiền sử gia đình bị huyết khối tĩnh mạch sâu…
Tiếp đến, qua tĩnh mạch khoeo chân trái đặt catheter (ống thông) để truyền thuốc tiêu sợi huyết. Sau 20 phút, huyết khối được phân nhỏ, bác sĩ tiến hành kỹ thuật thứ ba: hút huyết khối tĩnh mạch chủ và tĩnh mạch đùi.
Cuối cùng, nhờ kỹ thuật siêu âm trong lòng mạch (IVUS), bác sĩ phát hiện huyết khối xơ hóa là nguyên nhân gây hẹp rất nặng vị trí thượng nguồn tĩnh mạch chậu, buộc phải can thiệp nong bóng 8mm để khơi thông dòng máu.
Sau can thiệp, chụp tĩnh mạch kiểm tra dòng chảy đã thông thoáng, vị trí hẹp tại thượng nguồn được tái thông, hồi lưu tĩnh mạch rất tốt. Một ngày sau, chân trái giảm hẳn phù nề, không còn đau nhức và kích thước thu nhỏ trông thấy so với trước thủ thuật. Ông đi lại như bình thường, cảm thấy chân nhẹ nhõm hơn và được xuất viện sau đó một ngày.
Theo lời kể người nhà, cuối tháng 4, ông Kha mổ trĩ, được bác sĩ dặn hạn chế vận động trong 1-2 ngày sau mổ. Nhưng nghĩ nếu đi lại sớm sẽ khiến bệnh dễ tái phát, ông gần như nằm yên một chỗ suốt một tháng sau đó. Đến đầu tháng 6, chân trái ông sưng phù, căng tức, đi lại rất khó khăn.
Thăm khám tại bệnh viện tỉnh, ông được chẩn đoán huyết khối tĩnh mạch chân và cho toa thuốc chống đông. Sau 10 ngày điều trị theo phác đồ, tình trạng phù, nhức chân không cải thiện. Ông được chuyển đến Bệnh viện Đa khoa Tâm Anh Thành phố Hồ Chí Minh.
Bác sĩ chuyên khoa I Lê Văn Tuyến, Trung tâm Can thiệp Mạch, Bệnh viện Đa khoa Tâm Anh Thành phố Hồ Chí Minh cho biết, bệnh nhân bị huyết khối kéo dài từ khoeo đùi lên đến chậu nên muốn giải quyết triệt để, không thể tiếp cận huyết khối từ tĩnh mạch đùi thông thường.
Thay vào đó, bác sĩ buộc phải đi đường từ tĩnh mạch khoeo thông qua hướng dẫn siêu âm. Bên cạnh đó, việc xác định bản chất sang thương tại vị trí gốc tĩnh mạch chậu vốn khá khó khăn nhưng nhờ sự hỗ trợ của kỹ thuật siêu âm trong lòng mạch (IVUS) đã giúp bác sĩ thao tác dễ dàng hơn rất nhiều.
Với những trường hợp huyết khối tĩnh mạch chân lan rộng như ông Kha, nếu không can thiệp tích cực mà chỉ điều trị nội khoa bằng thuốc chống đông, có thể sẽ tan được huyết khối nhưng mất thời gian rất dài. Ngoài ra, bệnh nhân có nguy cơ cao tái phát huyết khối cũng như gặp phải hội chứng hậu huyết khối. Đây là hội chứng thường gặp sau 6-12 tháng điều trị ở những người bị huyết khối tĩnh mạch chân, biểu hiện bằng triệu chứng đau nhức chân khi di chuyển, sưng phù, loét da...", bác sĩ Tuyến cho hay.
Can thiệp điều trị bệnh lý tĩnh mạch dưới sự hướng dẫn của IVUS là kỹ thuật chuyên sâu, điều trị tích cực giúp rút ngắn thời gian chữa trị, nhanh chóng phục hồi khả năng vận động cho bệnh nhân, đồng thời ngăn ngừa nguy cơ tái phát và hội chứng hậu huyết khối.
Thay đổi lối sống là biện pháp hiệu quả nhất giúp ngăn ngừa tình trạng huyết khối tĩnh mạch chân. Mỗi người nên dành thời gian tập thể dục ít nhất 30 phút/ngày, tránh để chân đứng/nằm yên quá lâu; không ngồi bắt chéo chân vì tư thế này cản trở máu lưu thông, ra khỏi giường đi lại càng sớm càng tốt nếu vừa trải qua ca phẫu thuật. Bên cạnh đó, hãy bỏ thuốc lá và kiểm soát cân nặng trong giới hạn cho phép (BMI < 23), tránh thừa cân-béo phì.
Tiến sĩ, bác sĩ Nguyễn Anh Dũng










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)