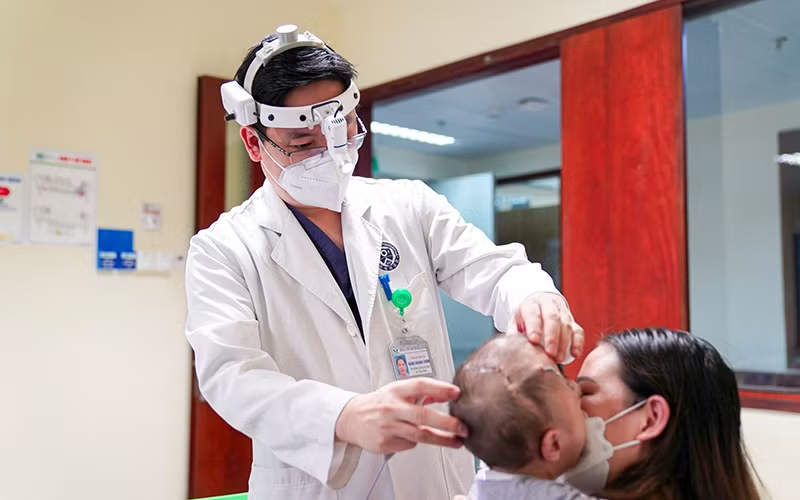
16 tháng tuổi, bé gái H.M (Bắc Ninh) mang một dị tật trên khuôn mặt với dị dạng sọ mặt phức tạp, khớp sọ đóng sớm, đầu bẹt, đỉnh đầu nhô cao nhọn hoắt, não úng thủy, 2 mắt lồi to ra ngoài không thể nhắm kín dù ngủ hay thức, bất thường ống tai.
Theo ThS, Bs Đặng Hoàng Thơm - Trưởng khoa Sọ mặt và Tạo hình, bé H.M mắc dị tật sọ mặt hiếm gặp. Tất cả các khớp sọ của trẻ đều bị liền sớm, hộp sọ đóng kín không thể mở rộng, làm cho không gian trong hộp sọ không đủ - không phù hợp để có thể đáp ứng với sự phát triển của não bộ, gây tăng áp lực nội sọ.
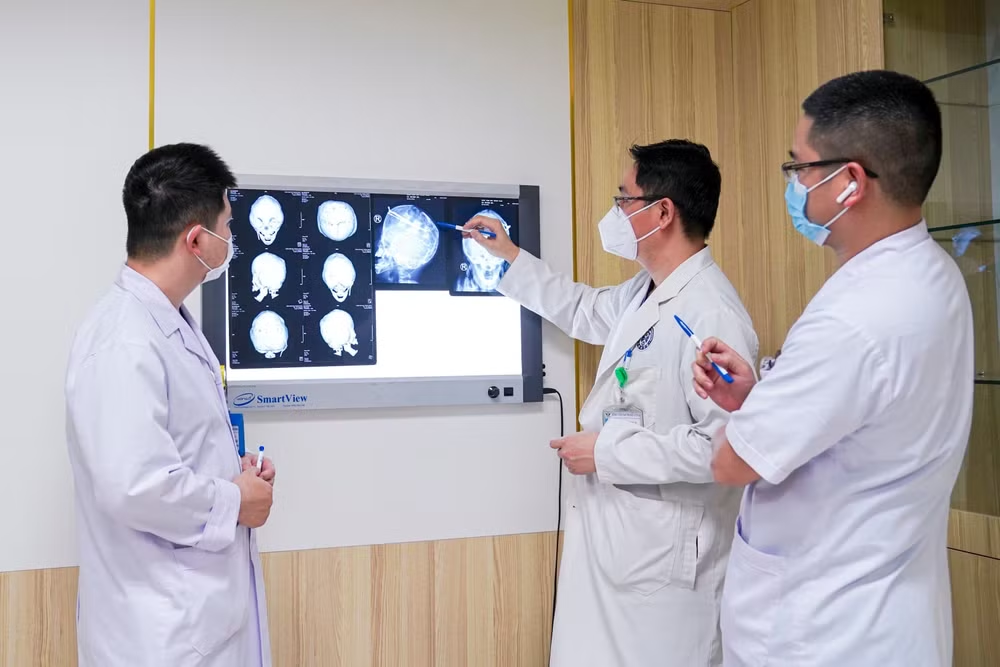
Sau khi tiến hành khám và hội chẩn đa chuyên khoa, các bác sĩ xác định tình trạng bệnh của trẻ là một trường hợp khó và phức tạp, cần phẫu thuật tạo hình mở rộng thể tích hộp sọ để phù hợp với thể tích não cũng như sự phát triển của não bộ trong tương lai và tái tạo lại hình dạng hộp sọ.
Kế hoạch phẫu thuật tạo hình cho bệnh nhi được xây dựng gồm 2 giai đoạn khác nhau, thích hợp với sự phát triển của não cũng như tạo hình thẩm mỹ khuôn mặt.
Các bác sĩ đã sử dụng kỹ thuật kéo giãn vòm sọ sau bằng dụng cụ kéo giãn, giúp thể tích hộp sọ của trẻ tăng lên 30% so với ban đầu. Với kỹ thuật này, hộp sọ của trẻ sẽ được mở rộng từ từ 1mm/ngày, chia làm 2 lần vào mỗi buổi sáng và chiều, thông qua kéo giãn bằng thiết bị chuyên biệt. Hàng ngày, trẻ sẽ được kéo giãn, theo dõi và đánh giá tình trạng đến khi đạt được thể tích hộp sọ mong muốn.
Khoảng 5 ngày sau phẫu thuật, thể tích hộp sọ của trẻ bắt đầu tăng lên. Trẻ giảm hẳn tình trạng buồn nôn, sau 10 ngày thì hết hoàn toàn nôn trớ, mắt trẻ đã có thể nhắm kín, ăn ngon, ngủ sâu giấc, dấu hiệu khò khè hết hẳn.
Theo bác sĩ Đặng Hoàng Thơm, hẹp sọ bẩm sinh (Croniosynostosis) là bệnh lý liền sớm của 1 hoặc nhiều khớp sọ. Trường hợp của bé H.M là liền sớm tất cả các khớp sọ, đầu nhỏ, dẹt, hình tháp dạng Oxycephaly.
Hẹp sọ gây ra liền khớp sọ sớm, làm cho hộp sọ không thể mở rộng, trong khi đó não của trẻ phát triển từng ngày, nhất là trong 1,5 năm đầu đời. Hộp sọ không thể mở rộng gây mất cân đối giữa thể tích của hộp sọ và thể tích của não bộ, dẫn đến tình trạng tăng áp lực nội sọ, làm xương sọ mỏng dần đi, thậm chí tổ chức não do không đủ không gian phát triển áp sát vào bản xương sọ làm thủng xương sọ, tạo ra các dấu ấn ngón tay trên bản xương sọ.
Trước đây với những trường hợp như bé H.M sẽ phải phẫu thuật cắt rời toàn bộ các bản xương sọ đưa ra ngoài rồi ghép lại. Khi đó, bệnh nhi sẽ tăng nguy cơ bị tổn thương màng não, khả năng nuôi dưỡng của bản xương sọ kém, khả năng nhiễm trùng, tiêu xương, di lệch và biến dạng hộp sọ, hồi sức sau mổ phức tạp…
Hiện nay, tại Khoa Sọ mặt và Tạo hình đã áp dụng kỹ thuật kéo giãn vòm sọ sau bằng dụng cụ kéo giãn KLS Martin trong điều trị dị tật hẹp sọ bẩm sinh. Đây là phương pháp can thiệp ít xâm lấn hơn, không lấy bản xương sọ ra ngoài, giữ nguyên được hình dạng của vòm sọ.
Bản xương sọ không bị tách rời khỏi hộp sọ, giúp bản xương sọ được nuôi dưỡng tốt, thời gian mổ ngắn hơn, hạn chế được nguy cơ chảy máu, chăm sóc hồi sức sau mổ cũng nhanh hơn.
Đặc biệt là tạo sự thích nghi một cách từ từ, liên tục và tự nhiên giữa hộp sọ cần tạo hình và tổ chức não bộ đến khi có được thể tích hộp sọ mong muốn phù hợp theo kế hoach điều trị, chứ không bị đột ngột tạo khoảng không gian rộng ngay như các phương pháp phẫu thuật cũ.










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)