Mọi người chỉ nghe nói đến hai hệ nhóm máu là ABO và Rh(D), tuy nhiên trên thực tế con người có tới 36 hệ nhóm máu hồng cầu với trên 300 kháng nguyên nhóm máu. Việc truyền máu không hòa hợp các kháng nguyên của các hệ nhóm máu cho bệnh nhân có thể gây ra các tai biến truyền máu nghiêm trọng như phản ứng tan máu cấp trong lòng mạch hoặc phản ứng tan máu muộn.
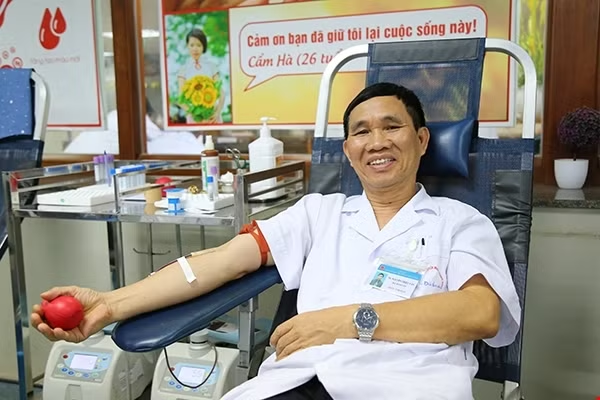
Là một bác sĩ làm trong khoa Điều trị hóa chất, TS Nguyễn Triệu Vân quá thấu hiểu điều này. Vì thế, anh là một vị bác sĩ đặc biệt, không chỉ bởi đã có tới 40 lần tham gia hiến máu, mà còn bởi, anh được coi là một tài sản quý giá với các bệnh nhân thuộc nhóm máu hiếm. Sau khoảng 20 lần hiến máu tình nguyện, TS Vân đã được các đồng nghiệp tại Viện không cho đi hiến máu định kỳ nữa, vì máu của anh có một số chỉ số phù hợp để hiến cho người có nhóm máu hiếm nên cần để dành cho những trường hợp cấp bách. Trong 20 lần hiến máu gần đây, giọt máu của anh càng thêm phần quý giá.
TS Nguyễn Triệu Vân đã có rất nhiều lần hiến máu trong những ca cấp cứu khó chọn được đơn vị máu phù hợp. Bốn năm trước, bé Nguyễn Thị N vừa mới chào đời chưa đầy một ngày tuổi đã bị vàng da, tan máu mức độ nặng do bất đồng nhóm máu mẹ, con và được đưa vào cấp cứu tại Bệnh viện Nhi Trung ương.
BS Vân cho biết, hiện tượng bất đồng nhóm máu mẹ con nếu được phát hiện sớm và điều trị kịp thời sẽ ít gây ảnh hưởng tới sức khỏe của em bé. Nhưng nếu để chậm trễ, lượng bilirubin trong máu tăng cao có thể làm cháu bé bị nhiễm độc thần kinh, dẫn đến những di chứng nghiêm trọng về tâm thần và vận động, thậm chí có thể gây tử vong.
 |
Bệnh nhi bị bất đồng nhóm máu mẹ, con được cứu sống bốn năm trước.
Trong tình thế cấp bách, Bệnh viện Nhi Trung ương đã gửi mẫu máu của cả mẹ và con sang Viện Huyết học - Truyền máu Trung ương đề nghị lựa chọn đơn vị máu phù hợp với cháu bé. Khoa Huyết thanh học nhóm máu của Viện đã nhanh chóng xét nghiệm sàng lọc, định danh kháng thể bất thường và xác định được có bốn loại kháng thể bất thường phối hợp: Kháng thể chống C và chống e của hệ Rh, kháng thể chống Mia của MNS và kháng thể chống Jkb của hệ Kidd trong máu của bệnh nhi và mẹ.
Bệnh nhi này đã vô cùng may mắn khi được TS Nguyễn Triệu Vân – một trong những thành viên tích cực của Ngân hàng người hiến máu có nhóm máu hiếm, đã hiến máu để thay máu, cứu cháu bé qua cơn hiểm nghèo.
Ba tháng trước, một bé sơ sinh một ngày tuổi cũng mắc bệnh lý bất đồng nhóm máu mẹ tại Bệnh viện Xanh Pôn. Anh một lần nữa được huy động cùng với các đồng nghiệp có nhóm máu hiếm trong viện truyền máu, cứu sống cháu bé.
Đầu tháng 11 này, bệnh nhân Trần Thị Cạn (72 tuổi, Hà Nội, được chẩn đoán bị ung thư máu từ tháng 3-2019) phải nhập viện gấp trong tình trạng mệt mỏi, thiếu máu nặng. Huyết sắc tố của bệnh nhân rất thấp, không đủ lượng máu nuôi dưỡng cơ thể. Nếu tình trạng thiếu máu nặng hơn nữa có thể dẫn đến cơ thể suy kiệt, suy tim và tiên lượng rất xấu.
Tuy nhiên, đây lại là một trường hợp rất khó chọn được đơn vị máu phù hợp do máu của bệnh nhân có ba loại kháng thể bất thường phối hợp: Kháng thể chống C và chống e của hệ Rh, kháng thể chống Jkb của hệ Kidd.
 |
Bệnh nhân Trần Thị Cạn được cấp cứu qua cơn nguy kịch.
Viện Huyết học - Truyền máu Trung ương đã tìm trong gần 1.000 người thuộc Ngân hàng người hiến máu có nhóm máu hiếm (bao gồm các cán bộ, nhân viên của Viện và người hiến máu tình nguyện đã được xác định 21 kháng nguyên của tám hệ nhóm máu hồng cầu) mới có tám người phù hợp với người bệnh. Ngay lập tức, bốn người đều là cán bộ, nhân viên của Viện đã hiến máu cho người bệnh, trong đó có TS Nguyễn Triệu Vân.
24 năm tận tụy cống hiến tại Viện, TS Nguyễn Triệu Vân rất kiệm lời khi nói về mình. Anh chia sẻ, là một bác sĩ làm trong chuyên khoa Huyết học - Truyền máu, anh càng hiểu rõ rằng để có được những đơn vị máu cứu người bệnh khó khăn như thế nào. “Tôi coi hiến máu là một việc làm đương nhiên và tôi rất hạnh phúc khi máu của mình có thể giúp người bệnh trong khoảnh khắc mong manh giữa sự sống và cái chết”, BS Vân nói.
![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)
