Các bác sĩ tại Trung tâm Hồi sức tích cực Bệnh viện Bạch Mai vừa triển khai thành công kỹ thuật đào thải CO2 qua màng lọc ngoài cơ thể trên hai bệnh nhân nặng. Hai người bệnh được cứu sống, gồm một trường hợp 76 tuổi, vào viện vì đợt cấp của bệnh phổi tắc nghẽn mạn tính (COPD) có biến chứng tràn khí màng phổi và một trường hợp viêm phổi nặng do biến chứng ARDS (hội chứng suy hô hấp cấp tiến triển) trên nền bệnh nhân bị suy thận mạn do viêm cầu thận đã được ghép thận sáu năm và duy trì thuốc chống thải ghép.
Theo Tiến sĩ, bác sĩ Bùi Văn Cường (Trung tâm Hồi sức tích cực), với bệnh nhân COPD giai đoạn cấp, phổi đang trong giai đoạn tổn thương nặng, kèm theo có tràn khí màng phổi nên việc cài đặt và điều chỉnh máy thở rất khó khăn, nhất là khi bệnh nhân có tình trạng CO2 trong máu tăng cao.
Bệnh nhân được áp dụng kỹ thuật đào thải CO2 qua màng lọc ngoài cơ thể, để giúp bác sĩ điều chỉnh thông số máy thở dễ dàng hơn, giảm hỗ trợ máy thở cho bệnh nhân và giúp phổi nghỉ ngơi. Sau hai tuần điều trị, bệnh nhân đã qua giai đoạn nguy kịch, được rút ống nội khí quản; tự thở được khí phòng và đã được chuyển đến Trung tâm Hô hấp để tiếp tục điều trị bệnh phổi mạn tính.
Áp dụng kỹ thuật đào thải CO2 qua màng lọc ngoài cơ thể giúp đào thải CO2 ra ngoài, nhờ đó tạo thuận lợi cho bác sĩ dễ dàng cài đặt thông số máy thở thấp xuống, giảm gánh nặng cho phổi và giúp phổi bệnh nhân nghỉ ngơi nhiều hơn.
Với trường hợp bị ARDS là bệnh lý nặng và khó trong chuyên ngành hồi sức cấp cứu, giống như những người mắc Covid-19 bị viêm phổi nặng. Khi phổi tổn thương nặng, cần phải thở máy với chiến lược thông khí bảo vệ phổi, tuy nhiên trong trường hợp này máy thở hỗ trợ càng cao thì nguy cơ tổn thương phổi và CO2 trong máu càng tăng và bệnh nhân có nguy cơ nặng lên.
Áp dụng kỹ thuật đào thải CO2 qua màng lọc ngoài cơ thể giúp đào thải CO2 ra ngoài, nhờ đó tạo thuận lợi cho bác sĩ dễ dàng cài đặt thông số máy thở thấp xuống, giảm gánh nặng cho phổi và giúp phổi bệnh nhân nghỉ ngơi nhiều hơn.
Bác sĩ Bùi Văn Cường cho biết, kỹ thuật đào thải CO2 qua màng lọc ngoài cơ thể là một kỹ thuật mới trong lĩnh vực hồi sức cấp cứu, được chỉ định trong hội chứng suy hô hấp cấp tiến triển, đợt cấp bệnh phổi tắc nghẽn mạn tính hoặc các trường hợp tăng CO2 máu không đáp ứng với biện pháp thông khí nhân tạo trong một số bệnh lý.
Hiểu một cách đơn giản, với kỹ thuật này máu tĩnh mạch của bệnh nhân sẽ được hút ra bằng bơm của máy thông qua một catheter hai nòng có kích thước 13-15 F. Máu của bệnh nhân sẽ được đi qua màng bán thấm có tác dụng trao đổi và đào thải CO2; sau trao đổi có nồng độ CO2 thấp sẽ được trả về cho bệnh nhân.
Trên thế giới, kỹ thuật này đã được triển khai một thời gian, thành công tại châu Âu và Mỹ. Qua các hội thảo khoa học trong và ngoài nước, các bác sĩ của Trung tâm Hồi sức tích cực, Bệnh viện Bạch Mai đã học hỏi để triển khai và đây là hai bệnh nhân đầu tiên của Việt Nam được thụ hưởng kỹ thuật này. Từ thành công của hai ca bệnh đầu tiên, các bác sĩ sẽ có kinh nghiệm để mở rộng cho các trường hợp cùng nhóm bệnh bị viêm phổi cấp tiến triển và COPD và hoàn toàn có thể triển khai rộng hơn, từ tuyến trung ương đến tuyến tỉnh.
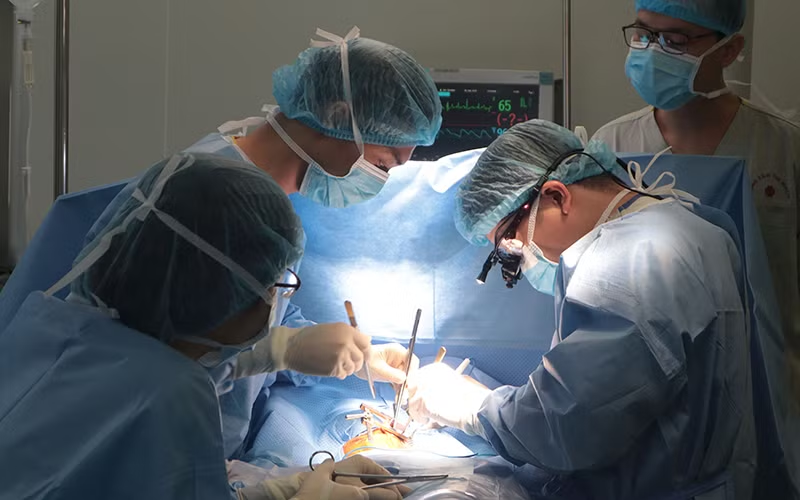
Các bác sĩ ở Khoa Phẫu thuật tim trẻ em thuộc Trung tâm Tim mạch (Bệnh viện E) cũng vừa tiến hành can thiệp đặt máy tạo nhịp cấp cứu cho một em bé (ở thị trấn Hồi Xuân, Quan Hóa, Thanh Hóa) mới 40 ngày tuổi bị mắc tim bẩm sinh block nhĩ thất, thông liên nhĩ, suy tim nặng. Cháu bé được phát hiện bị tim bẩm sinh trong chuyến đi khám sàng lọc tim bẩm sinh cho trẻ em ở Bệnh viện đa khoa khu vực Ngọc Lặc (Thanh Hóa) cuối tháng 8 vừa qua.
Bệnh viện Bạch Mai đã học hỏi để triển khai và đây là hai bệnh nhân đầu tiên của Việt Nam được thụ hưởng kỹ thuật này.
Qua thăm khám trực tiếp tại cơ sở y tế tuyến dưới, các bác sĩ Trung tâm Tim mạch xác định đây là ca bệnh nặng, nguy cơ tử vong cao, tình trạng rối loạn nhịp tim nặng, dẫn đến mức độ suy tim nguy hiểm, cháu bé có thể phải thở máy bất kỳ lúc nào… Đây là tình trạng tối cấp cứu, cần được can thiệp đặt máy tạo nhịp cấp cứu càng sớm càng tốt. Ngay lập tức, cháu bé được theo đoàn công tác của Trung tâm Tim mạch ra Hà Nội để can thiệp sớm.
Thạc sĩ, bác sĩ Nguyễn Bá Phong, người trực tiếp thực hiện ca can thiệp đặt máy tạo nhịp cho cháu bé chia sẻ, trước khi tiến hành ca phẫu thuật, các bác sĩ phải tiến hành hội chẩn siêu âm tim với ba bác sĩ để đánh giá các cấu trúc tổn thương trong tim, và hội chẩn với ekip về nhịp học để lên phương án mổ đặt máy tạo nhịp vĩnh viễn. Bởi vì, ngoài rối loạn nhịp nặng, tim cháu bé còn bị thông liên nhĩ kích thước lớn, nhưng có thể chưa cần phẫu thuật cấp cứu. Các bác sĩ sẽ phẫu thuật “vá” thông liên nhĩ sau khi nhịp tim ổn định và đánh giá sự phục hồi chức năng tim.
Đáng chú ý, cơ thể của cháu bé còn quá nhỏ (3,2 kg), lại trong tình trạng suy tim nặng, buồng tim trái giãn lớn... là các yếu tố khó của ca mổ. Hơn nữa, với tình trạng trẻ suy dinh dưỡng và cân nặng nhỏ như vậy, việc đặt máy tạo nhịp ở vị trí nào cũng là một vấn đề các bác sĩ phải hội chẩn và tính toán rất cẩn thận và chi tiết. Ngoài ra cháu bé còn bị lõm ngực bẩm sinh cho nên việc lựa chọn đường mổ như thế nào cũng là một vấn đề các bác sĩ phải cân nhắc.
Ngay khi mở lồng ngực bộc lộ được quả tim, một điện cực tạo nhịp nhanh chóng được các bác sĩ đặt vào bề mặt tim của bé và kích thích quả tim đập trở lại trong sự vui sướng thầm lặng của cả kíp phẫu thuật. Tiếp theo, các bác sĩ phẫu thuật tim nhẹ nhàng và thận trọng bóc tách thành bụng mỏng như bản giấy để tạo một ổ chứa vừa đủ máy tạo nhịp.
Như vậy, qua một đường mổ ở dưới nách bên trái (không cần cưa xương ức như phương pháp mổ kinh điển), ekip phẫu thuật đã thực hiện được cả hai việc là đặt điện cực vào tim cho bé và cấy máy vào tổ chức thành bụng. Bé được phẫu thuật thành công với đường mổ rất đẹp. Sau ba ngày thở máy tại Khoa Hồi sức ngoại tim mạch, cháu bé đã được rút bỏ máy thở, được nằm trong vòng tay chăm sóc của bố mẹ, dẫu rằng hành trình với bệnh viện vẫn còn tiếp nối.
![[Video] Bộ Y tế yêu cầu điều tra vụ 46 người nghi ngộ độc thực phẩm tại Quảng Trị](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f5208389ab46d90823d93e7d25cbe4d7e80be5aa2662c6c7efc26fa613d671d00556dec6/ngo-doc.png.avif)











![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)
