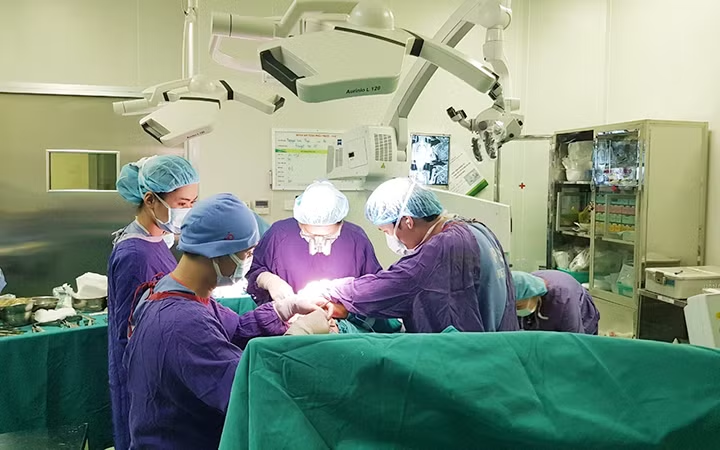
Nhìn hai chị em N.Q.A (7 tuổi) và N.T.K (20 tháng tuổi) đang chơi đùa vui vẻ bên bố mẹ, ít người có thể hình dung được các bé mới trải qua cuộc mổ tạo hình lại hộp sọ do bệnh lý dị tật hẹp hộp sọ bẩm sinh ở trẻ em. Anh N.T.T - bố hai bé cho biết, từ khi sinh ra đến nay, hai bé không có biểu hiện chậm phát triển rõ rệt so với các bạn cùng tuổi. Chỉ có điều ở cô chị càng lớn, mắt càng lồi to ra và hộp sọ có hơi biến dạng, được đưa đến khám tại Bệnh viện Hữu nghị Việt Đức. Sau quá trình thăm khám, các bác sĩ Khoa Phẫu thuật Hàm mặt - Tạo hình - Thẩm mỹ, chẩn đoán bé bị dị tật hẹp hộp sọ bẩm sinh. Được các bác sĩ tư vấn về tình trạng bệnh của trẻ thì bố, mẹ mới giật mình khi nghĩ cậu con trai thứ hai ở nhà cũng có biểu hiện tương tự, vội đưa đến bệnh viện khám tiếp thì cũng phát hiện cháu bị dị tật hẹp hộp sọ dính khớp Coronal một bên.
Hai chị em được hội chẩn, lên kế hoạch mổ tạo hình lại hộp sọ với việc sử dụng các công nghệ hiện đại trong chẩn đoán và điều trị. Cuối cùng như những “trái ngọt” thu được sau bao hy vọng, lo lắng của gia đình, thành công của hai ca mổ cách nhau 5 tháng, giúp hai em quay trở lại cuộc sống như bao đứa trẻ bình thường khác. Cháu N.Q.A đến nay đã có thể quay lại lớp học với thầy, cô và các bạn.
PGS, TS Nguyễn Hồng Hà, Trưởng Khoa Phẫu thuật Hàm mặt - Tạo hình - Thẩm mỹ cho biết: Dị tật hẹp hộp sọ bẩm sinh (có tên tiếng Anh là Craniosynostosis) là bệnh lý gây ra bởi tình trạng liền sớm của một hoặc nhiều khớp giữa các xương sọ, tỷ lệ thường gặp ước tính là khoảng 1 trên 2.000 trẻ sinh ra. Tình trạng này có thể diễn ra đơn độc hoặc phối hợp với các dị tật bẩm sinh khác trong các hội chứng nặng như Apert, Crouzon, Pfeiffer... Việc hộp sọ liền sớm, không thể giãn nở được khi trẻ lớn làm tăng áp lực nội sọ, làm cho não bộ không phát triển được, nhất là trong 12 tháng đầu đời là giai đoạn não bộ của trẻ đang cần phát triển rất nhanh. Việc tăng áp lực nội sọ sẽ gây chèn ép đè đẩy vào tổ chức não. Nếu không được phẫu thuật tạo hình mở rộng hộp sọ, não sẽ không phát triển, dẫn đến hậu quả nghiêm trọng là đáng lẽ trẻ phát triển trí tuệ một cách gần như bình thường thì lại trở thành thiểu năng trí tuệ. Phần mắt ngày càng bị đẩy lồi ra không được che phủ sẽ có nguy cơ loét giác mạc gây ra giảm thị lực và mù lòa. Vì vậy, với bệnh lý này thì việc phát hiện, chẩn đoán bệnh và can thiệp phẫu thuật sớm là vấn đề cấp bách.
Các bác sĩ cho biết, để điều trị thành công các ca bệnh lý sọ mặt phức tạp, ngoài việc phối hợp chặt chẽ giữa các chuyên khoa phẫu thuật, gây mê hồi sức và phục hồi chức năng sau mổ thì việc ứng dụng, cập nhật công nghệ hiện đại là điều không thể thiếu. Hiện, Bệnh viện Hữu nghị Việt Đức thực hiện thường quy công nghệ sử dụng nẹp vít Polime sinh học tự tiêu (PDLLA), hàn bắt vít dưới sóng siêu âm Sonic trong mổ. Trước đây, khi không có hệ thống nẹp tự tiêu đa hàng, để nới rộng hộp sọ, các bác sĩ phải dùng chủ yếu là nẹp vít không tiêu Titan kết hợp chỉ thép hoặc chỉ tự tiêu Vicryl. Như vậy, hộp sọ không được giãn nở một cách tốt nhất. Sau đó, sáu tháng đến một năm các bác sĩ sẽ phải mở lại những đường mổ lớn để lấy bỏ toàn bộ hệ thống nẹp vít không tiêu ra khỏi cơ thể. Mỗi lần mổ lớn như vậy luôn tiềm ẩn nhiều nguy cơ cho bệnh nhi. Hơn nữa, các loại nẹp vít tự tiêu thế hệ cũ thường có tính chịu lực yếu, nếu lực bắt mạnh quá sẽ gây gãy thân vít nên thường không được sử dụng rộng rãi.
Giờ đây, nhờ công nghệ bắt vít hàn nhiệt sóng siêu âm, vít tự tiêu SonicPin được đưa vào một lỗ khoan mồi bằng sóng siêu âm giúp vít tan chảy xâm nhập và kết nối chắc chắn vào cấu trúc xốp của xương. Kết quả là các bộ phận nẹp vít đơn dòng cũng như sóng đôi được gắn chặt với xương. Với việc sử dụng vật liệu tự tiêu có thể giúp thời gian của toàn bộ quá trình cấy ghép giảm đi một nửa so với kỹ thuật kết xương bằng vít thông thường. Việc triển khai thành công kỹ thuật này, mở ra triển vọng lớn không những chỉ cho các trường hợp bệnh nhi hẹp hộp sọ mà cả những trường hợp cắt chỉnh hàm hay chấn thương hàm mặt thông thường khác.










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)