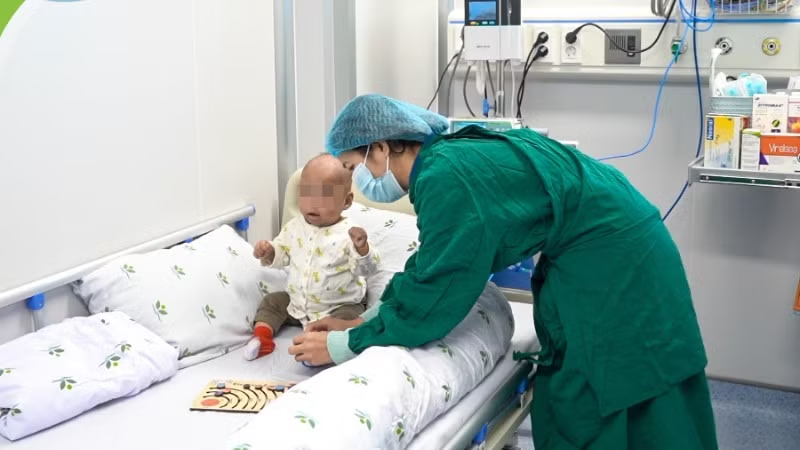
Bé gái mắc thể bệnh nặng nhất trong nhóm rối loạn miễn dịch bẩm sinh
Mắc bệnh nặng ngay từ 4 tháng sau sinh, bé gái T.L (18 tháng tuổi, ở Hải Phòng) bắt đầu có những đợt viêm phổi, phải nhập viện điều trị dài ngày. Thời điểm này, hệ miễn dịch của trẻ liên tục gặp các vấn đề nghiêm trọng như xuất hiện biến chứng hạch nách sưng to sau khi tiêm phòng lao.
Tháng 8/2024, gia đình đã đưa trẻ đến Bệnh viện Nhi Trung ương thăm khám, thực hiện các xét nghiệm chuyên sâu về miễn dịch và di truyền, kết quả xác định trẻ mắc suy giảm miễn dịch bẩm sinh thể nặng kết hợp do đột biến gene hiếm gặp.
Tiến sĩ, bác sĩ Nguyễn Thị Vân Anh, Phó Trưởng khoa Miễn dịch-Dị ứng-Khớp, Bệnh viện Nhi Trung ương cho biết, T.L mắc thể bệnh nặng nhất của rối loạn miễn dịch bẩm sinh – hội chứng Omenn, vừa suy giảm nặng dòng tế bào lympho khiến trẻ dễ bị nhiễm trùng nặng, vừa có hiện tượng cơ thể có phản ứng tự viêm, khiến trẻ có tổn thương da đỏ da toàn thân, tổn thương các cơ quan, tăng men gan dai dẳng.
Ngoài biện pháp cách ly, sử dụng kháng sinh chống lại vi khuẩn, nấm, lao, virus, trẻ còn phải dùng thuốc ức chế miễn dịch để làm giảm các phản ứng tự viêm. Vì vậy, việc chuẩn bị cho ghép tế bào gốc tạo máu cấp cho trẻ được tiến hành khẩn trương. Đây là biện pháp vô cùng quan trọng, có thể giúp hệ miễn dịch của trẻ phục hồi hoàn toàn.
Sau khi hội chẩn bệnh viện dưới sự chủ trì của Tiến sĩ, bác sĩ Cao Việt Tùng – Phó Giám đốc Bệnh viện Nhi Trung ương, các bác sĩ xác định ghép tế bào gốc tạo máu là con đường cấp thiết để cứu sống T.L. Tuy nhiên, giai đoạn điều trị này vô cùng căng thẳng, bởi trẻ bị nhiễm trùng và tổn thương gan nặng, tưởng chừng không thể vượt qua.
Với sự quyết tâm của các y, bác sĩ, qua rất nhiều cuộc hội chẩn, phối hợp đa chuyên ngành miễn dịch, hô hấp, gan mật, hồi sức và tế bào gốc, đến tháng 7/2025 toàn trạng trẻ ổn định hơn để sẵn sàng cho việc ghép tế bào gốc.
Trải qua thách thức trong ghép tế bào gốc cho trẻ nhỏ
Tiến sĩ, bác sĩ Nguyễn Ngọc Quỳnh Lê – Trưởng khoa Ghép Tế bào gốc, Trung tâm Tế bào gốc, Bệnh viện Nhi Trung ương cho hay, quy trình ghép tế bào gốc ở trẻ nhỏ đặc biệt phức tạp. Trước tiên, bệnh nhi phải trải qua giai đoạn điều kiện hóa theo phác đồ hóa chất đặc hiệu, nhằm loại bỏ toàn bộ tủy xương cũ và ngăn ngừa sự đào thải.
Với trẻ nhỏ dưới 1 tuổi, điều trị hóa chất rất khó khăn, bởi cơ thể non nớt, khả năng dung nạp thuốc kém, nguy cơ biến chứng cao.
Tại Trung tâm Tế bào gốc, tủy xương sau khi được lấy từ chị gái bệnh nhi, được xử lý bằng hệ thống thiết bị hiện đại, bảo đảm quy trình vô trùng nghiêm ngặt. Quá trình này diễn ra rất khẩn trương và chỉ trong vòng chưa đầy một giờ, tế bào gốc đạt chuẩn đã sẵn sàng để truyền vào cơ thể bệnh nhi.
Trực tiếp thực hiện ca ghép, Tiến sĩ, bác sĩ Nguyễn Ngọc Quỳnh Lê cho biết, ghép tế bào gốc cho trẻ nhỏ là thách thức rất lớn, nhất là đối với bệnh nhi có tình trạng nhiễm khuẩn rất nặng như T.L, không chỉ đòi hỏi kỹ thuật hiện đại mà còn cần sự phối hợp chặt chẽ giữa các chuyên khoa: Hồi sức hô hấp, dinh dưỡng, kiểm soát nhiễm khuẩn, truyền máu và miễn dịch. Từng khâu trong phòng ghép đều phải chính xác tuyệt đối để bảo đảm an toàn cho bệnh nhi.
Sau ca ghép, T.L được điều trị trong phòng vô khuẩn hoàn toàn, nuôi dưỡng bằng đường tĩnh mạch, sử dụng thuốc chống thải ghép thế hệ mới và theo dõi sát tình trạng, thực hiện xét nghiệm huyết học, miễn dịch hàng ngày.
Có những giai đoạn trẻ mắc viêm phổi nặng và nhiễm khuẩn máu phải hỗ trợ bằng thông khí nhân tạo xâm nhập, đồng thời truyền nhiều loại kháng sinh mạnh để kiểm soát nhiễm khuẩn. Song, với nỗ lực và quyết tâm không dừng bước của đội ngũ y bác sĩ trong quá trình chăm sóc, hồi sức, tế bào tủy mới của T.L đã phát triển, các chỉ số máu ổn định và hệ miễn dịch mới đã hình thành.
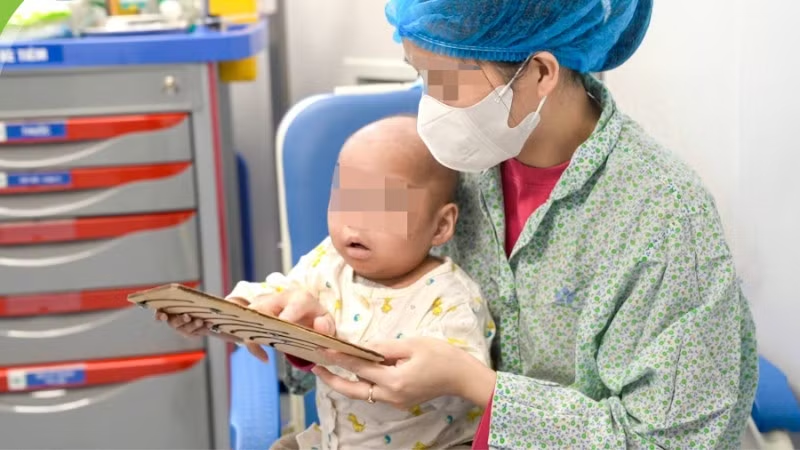
Đến nay, T.L đã có thể tự thở, bú mẹ, cười đùa như một em bé khỏe mạnh và được ra viện. Bác sĩ đánh giá tiên lượng của bé khả quan, sau khi trở về cuộc sống thường nhật, trẻ hoàn toàn có thể phát triển bình thường như bao em nhỏ khác.

Xúc động khi thấy con vượt qua nguy kịch và khỏe mạnh trở lại, mẹ T.L nghẹn ngào chia sẻ, niềm hạnh phúc này không thể diễn tả bằng lời. "Gia đình tôi đã được các bác sĩ trao con lại từ tay tử thần. Con có thể vui chơi, cười nói trở lại là món quà vô giá. Gia đình chúng tôi biết ơn Ban lãnh đạo Bệnh viện, các bác sĩ của Trung tâm Tế bào gốc và Khoa Miễn dịch-Dị ứng-Khớp rất nhiều, các bác đã luôn đồng hành, giúp đỡ con và gia đình trong suốt gần 1 năm qua”, mẹ bệnh nhi xúc động nói.
Trước thực trạng các bệnh suy giảm miễn dịch bẩm sinh ở trẻ em ngày càng gia tăng nhưng phần lớn không được phát hiện và điều trị kịp thời, câu chuyện của T.L là minh chứng cho tầm quan trọng của chẩn đoán sớm và sự tiến bộ của ứng dụng ghép tế bào gốc trong y học.







![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)










![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)
![[Video] Mẹ bầu có được chụp chiếu khi mang thai?](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cbbd1eaab74b7545946a747dc37eddefbaddaa7052c7f7b2a46c9a3a2951e64af/avatar-of-video-1169949-1805.png.avif)


![[Video] "Anti vaccine " dưới góc nhìn bác sĩ](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc73a1c43b4e42d55cb329560eaa6fb828bbaf2082ddcff465139df4d4c217dd19a5a3245856eca5be18fb847c8ee37fcba/avatar-of-video-1169345-4983.png.avif)
