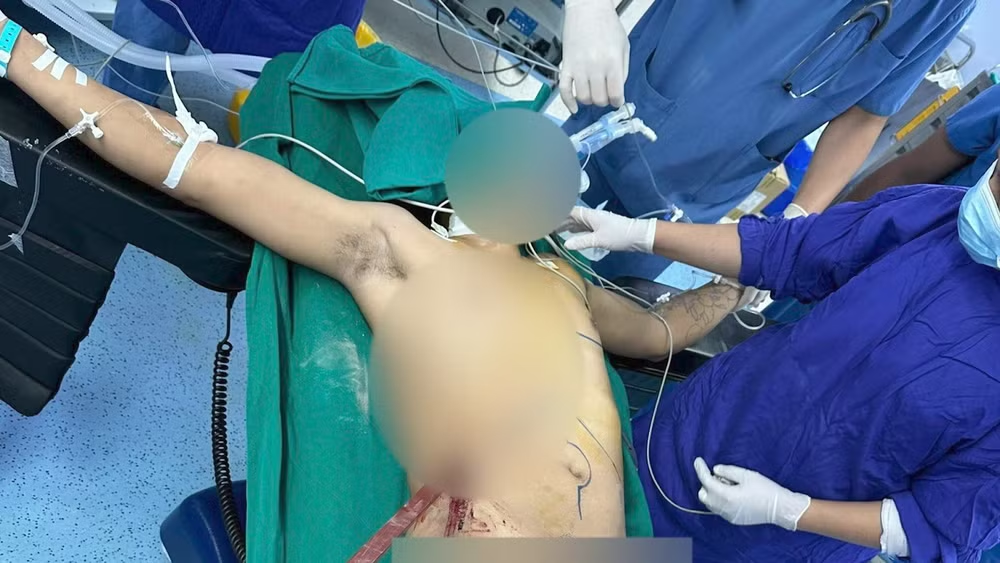
Nạn nhân là một nam thanh niên 26 tuổi, ngã từ giàn giáo cao gần 2 mét xuống, bị thanh sắt hàng rào dài 1.7 mét đâm xuyên từ hạ sườn phải lên ngực trái. Ngay sau tai nạn, nạn nhân được chuyển lên cấp cứu tại Bệnh viện TWQĐ 108, với thanh sắt giữ nguyên vị trí, trong tình trạng nhợt nhạt, khó thở nhiều, hô hấp phổi trái mất toàn bộ.
Bệnh nhân được chẩn đoán sơ bộ: vết thương thấu bụng ngực do tai nạn lao động gây suy hô hấp, suy tuần hoàn. Thanh sắt tại vị trí không cho phép chụp XQ thường cũng như chụp cắt lớp để đánh giá tổn thương. Siêu âm cấp cứu cho thấy lồng ngực trái đầy máu, xẹp hoàn toàn phổi trái, dịch máu trong ổ bụng mức độ vừa.
Hướng đi của thanh sắt nghĩ đến tổn thương gan, phổi trái, không loại trừ tổn thương mạch máu lớn ở ngực-bụng. Hội chẩn đa chuyên khoa lập tức được tiến hành, gồm khoa Cấp cứu, Phẫu thuật Gan Mật Tụy, Phẫu thuật lồng ngực-tim mạch, nhanh chóng đưa ra chỉ định mổ cấp cứu khẩn cấp với kíp mổ kết hợp phẫu thuật bụng và lồng ngực.
Trước khi gây mê, bệnh nhân được đặt dẫn lưu để giải phóng khoang màng phổi trái, dẫn lưu ra khoảng 1000ml dịch máu đen. Sau khi đặt dẫn lưu màng phổi, qui trình gây mê được tiến hành hết sức khẩn trương với ống nội khí quản 2 nòng thông khí chọn lọc và hệ thống theo dõi huyết động xâm lấn cũng như các đường truyền tối đa.
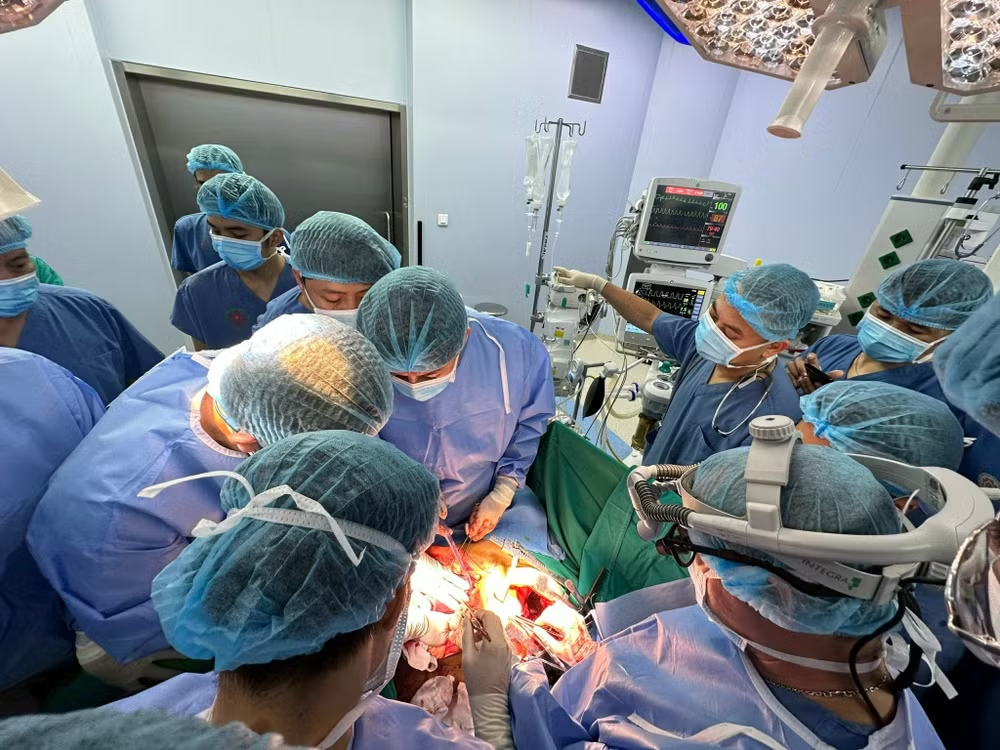 |
| Ca phẫu thuật kéo dài 4 tiếng đồng hồ. |
Kíp phẫu thuật mở bụng thăm dò, thấy thanh sắt đâm xuyên qua phân thuỳ 6 gan phải, hướng lên vị trí tĩnh mạch chủ dưới, qua cơ hoành vào lồng ngực trái. Kíp mổ lồng ngực nhanh chóng mở ngực trái, thấy thanh thép (tiết diện hình vuông) cứa rách ngang thành trước tĩnh mạch chủ dưới, ngay trên tĩnh mạch gan, sau đó đi giữa thực quản và động mạch chủ ngực, xuyên qua thuỳ dưới phổi trái và đâm vào thành ngực gãy xương sườn. Máu tiếp tục chảy từ vết thương tĩnh mạch chủ dưới và vết thương phổi. Vết thương tĩnh mạch chủ được ép lại một phần bởi thanh sắt được giữ nguyên vị trí, giúp bệnh nhân không tử vong ngay do mất máu cấp.
Vết mổ được mở rộng thông khoang lồng ngực và khoang bụng, cắt cơ hoành và một phần màng tim, vén gan sang bên phải, bộc lộ rõ vị trí tĩnh mạch chủ dưới bị tổn thương. Đánh giá vị trí rách tĩnh mạch chủ dưới hết sức nguy hiểm, cần kiểm soát rộng rãi, kíp mổ mở màng tim kiểm soát tĩnh mạch chủ dưới trong màng tim, tĩnh mạch chủ dưới trong ổ bụng dưới gan và kiểm soát cuống gan. Bác sĩ gây mê được thông báo để phối hợp sẵn sàng bù dịch tốc độ nhanh khi kẹp tĩnh mạch chủ.
Sau khi chuẩn bị đầy đủ, thanh thép được rút ra cho thấy tổn thương khoảng 4cm rách ngang toàn bộ mặt trước tĩnh mạch chủ dưới, sang một phần tĩnh mạch trên gan. Kíp mổ nhanh chóng khâu phục hồi vết rách tĩnh mạch chủ và đuổi khí, thả kẹp tĩnh mạch tái lập tuần hoàn. Thời gian kẹp tĩnh mạch chủ chỉ trong vòng 5 phút.
Kíp gây mê phối hợp chặt chẽ, điều chỉnh kịp thời những rối loạn huyết động cũng như rối loạn chuyển hoá do nhiễm độc khi kẹp và thả kẹp tĩnh mạch chủ. Sau khi huyết động ổn định, kíp mổ tiến hành cắt phần thuỳ dưới phổi trái bị tổn thương, khâu phục hồi các mạch máu và đường mật của phần nhu mô gan bị đâm xuyên. Ca phẫu thuật kéo dài hơn 4 tiếng, tổng cộng trước và trong quá trình phẫu phuật bệnh nhân mất khoảng 2500ml máu.
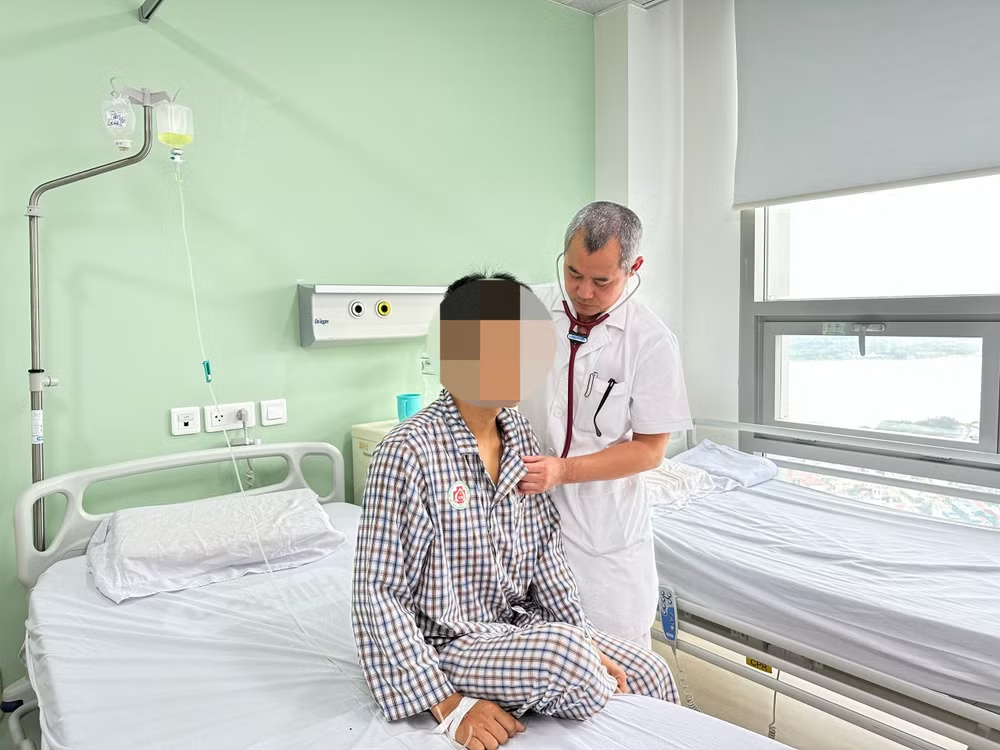 |
| Sức khỏe của bệnh nhân ổn định, hồi phục tốt. |
TS Ngô Vi Hải – Chủ nhiệm Khoa Ngoại lồng ngực, tổng chỉ huy kíp mổ đồng thời là phẫu thuật viên chính phần lồng ngực và mạch máu, nhận định: “Đây là tổn thương rất phức tạp và nguy hiểm vì tổn thương cả tĩnh mạch chủ dưới, gan và phổi. Đặc biệt tổn thương rách ngang tĩnh mạch chủ dưới vị trí trên tĩnh mạch gan là cực kỳ nguy hiểm và phức tạp. Khó khăn của tổn thương này là do vị trí sau gan, dưới cơ hoành, rất khó bộc lộ và khống chế, tĩnh mạch chủ là mạch máu rất lớn, có thể gây mất máu tử vong rất nhanh".
Bác sĩ Hải cho biết thêm, với tính chất nguy hiểm như vậy, y văn trên thế giới cũng ghi nhận có rất ít trường hợp tổn thương tĩnh mạch chủ dưới trên tĩnh mạch gan như trường hợp này được cấp cứu thành công.
Diễn biến sau mổ của bệnh nhân thuận lợi, bệnh nhân hoàn toàn tỉnh táo, huyết động ổn định, rút ống nội khí quản, tự thở tốt ngay sáng ngày hôm sau. Ngày thứ 2 sau phẫu thuật, bệnh nhân được chuyển về khoa Ngoại lồng ngực tiếp tục theo dõi và điều trị.
Với trường hợp này, khi kẹp tĩnh mạch chủ dưới để khâu phục hồi, lượng máu tuần hoàn về tim sẽ giảm đột ngột, gây tụt huyết áp, dẫn đến thiếu máu não, bệnh nhân có thể rơi vào tình trạng mất não sau mổ. Kẹp tĩnh mạch trên gan kéo dài sẽ dẫn đến rối loạn do nhiễm độc trầm trọng.
Bệnh nhân nhanh chóng phục hồi sức khoẻ, sau 1 tuần bệnh nhân được chụp CT ngực - bụng kiểm tra thấy tĩnh mạch chủ dưới không hẹp và thông tốt, nhu mô gan và phổi phục hồi gần hoàn toàn. Bệnh nhân được ra viện sau mổ 10 ngày trong tình trạng ổn định, hô hấp bình thường, ăn uống tốt. Bệnh nhân được hẹn tái khám định kỳ để theo dõi đảm bảo kết quả lâu dài của phẫu thuật.










![[Video] Đề xuất mỗi trạm y tế cấp xã có 15 người, tăng theo dân số](https://cdn.nhandan.vn/images/3883af5deaaac3167e637b7d16f14779e6f22e8c2ba788d9e5c46e8ab4a4a4e223270eb5a6dce6a851c7910f41ba1498/y-te.jpg.avif)












![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 2](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6c5eb84419e601652c0845f30bf7a25dd0d78c5f9ac818fb5639b9ba0160960f78/avatar-of-video-1169947-766.png.avif)
![[Video] Phát hiện sớm bệnh nguy hiểm bằng chẩn đoán hình ảnh - Phần 1](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6ca372a3fad8c671cbbad9f775e32128e484e4521323f1eae7f68017a36356e093/avatar-of-video-1169944-1261.png.avif)


![[Video] Quy trình tầm soát mạch máu não hiệu quả, tiết kiệm](https://cdn.nhandan.vn/images/e53b3df5710fb57b6bbd10e5f52083899909c81ccf4c3aa38d2cb1b0b3410dc7892cff55400431bcae069a4acbd41a6cd4ae1f40403cb9b071e5d3c6a86c4ec0b592a06e22cbc4ee404dbd54b5065230/avatar-of-video-1169940-674.png.avif)